Болезни стопы и голеностопа
Содержание статьи
Боли в голеностопном суставе — причины, факторы риска и методы лечения

Голеностопный сустав находится на стыке костей голени и стопы. Это сочленение блоковидной формы довольно сложно устроено: оно соединяет обе берцовые кости, внутреннюю и наружную лодыжки, таранную кость, включает несколько групп связок и синовиальных сумок. Боль в голеностопном суставе – распространенное явление, поскольку при любом несвойственном ноге движении могут возникать его повреждения. Также неприятные ощущения появляются при заболеваниях голеностопа или всей нижней конечности.
Причины боли в голеностопном суставе и факторы риска
Если болит голеностопный сустав, сразу определить предпосылки для таких симптомов не всегда возможно.
Проблемы, которые могут касаться этой анатомической зоны и вызывать боль, условно классифицируют на такие группы:
- Травматические. Возникают при механическом повреждении и связаны с нарушением целостности суставных элементов.
- Воспалительные, инфекционно-воспалительные. Боль в этом случае обусловлена развивающейся воспалительной реакцией, отеком, инфекционным процессом.
- Дегенеративно-дистрофические. Нога в голеностопном суставе может болеть на фоне истончения и разрушения хрящевой ткани, суставных капсул, иных частей сочленения.
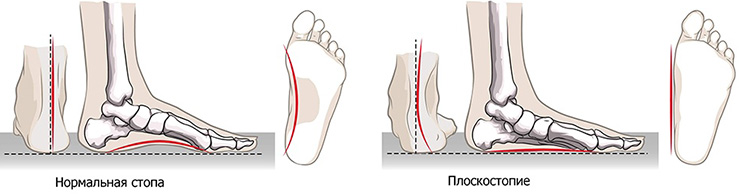
Травма или иное поражение голеностопного сустава может возникать у любого человека, но под действием болезни — неприятности более вероятны. Так, дистрофические заболевания обычно развиваются в пожилом возрасте, при обменных нарушениях. Быстрее прогрессируют патологии голеностопа у тех, кто работает стоя, а также у профессиональных спортсменов и людей, перенесших переломы, вывихи. Чаще проблемы с голеностопом появляются при лишнем весе, у лиц с плоскостопием и иными деформациями стопы.
Травмы голеностопа
Обычно травма сочленения возникает при повороте ноги вовнутрь или ее вывороте наружу. Это может произойти во время тренировок, при неудачном прыжке. Реже болит область сустава после падения на него тяжелого предмета, при сильном ударе.
Чаще всего боль травматического характера появляется при растяжении связок конечности. Из-за нарушения естественного движения стопы происходит разрыв волокон связок, либо их частичный надрыв. Чем больше волокон пострадало, тем тяжелее будет характер повреждения – в сложных случаях связка может разорваться полностью.
Признаки патологии таковы:
- резкая боль в суставе;
- появление отека;
- расплывающаяся гематома или небольшой синяк.

Переломы пяточной кости или лодыжки возникают реже, чем растяжения. Причиной переломов чаще всего становятся прыжки с высоты, падения. Симптомы схожи с признаками растяжения, но более выраженные. Когда болит голеностопный сустав снаружи, может быть сломана внешняя лодыжка. При поражении внутренней лодыжки появляется кровоизлияние с противоположной стороны конечности. Костное сочленение увеличивается в размерах из-за отека, при пальпации характерна резкая боль.
Еще один тип травмы – подвывих голеностопного сустава. Его причины аналогичны тем, что вызывают растяжение связок. У людей с большой массой тела, а также при общей слабости связочного аппарата подвывихи способны стать хроническими и повторяться регулярно.
Заболевания, как причина боли
Случается, что болят голеностопные суставы с двух сторон, причем такие ощущения прогрессируют со временем. Боль может вначале возникать только в одном сочленении, а затем появляется и с другой стороны. Носит сдавливающий, сжимающий характер, а по утрам дополняется сильной скованностью. Причиной является артроз голеностопного сустава, который возникает из-за нарушения кровоснабжения хрящей и их преждевременного износа. Без лечения артроз вызывает полное разрушение хрящевой ткани, сужение щели и разрастание костных остеофитов. Последние сдавливают мягкие ткани, нервы, в результате чего болевой синдром становится резким и постоянным.
Прочие заболевания, при которых болит голеностоп:
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
«Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция.»
-
 Артрит. Связан с воспалением сустава, может быть спровоцирован инфекцией, повреждением сочленения. Тяжелой аутоиммунной патологией считается ревматоидный артрит – это заболевание приводит к серьезной деформации парных суставов и обычно стартует с поражения пальцев рук.
Артрит. Связан с воспалением сустава, может быть спровоцирован инфекцией, повреждением сочленения. Тяжелой аутоиммунной патологией считается ревматоидный артрит – это заболевание приводит к серьезной деформации парных суставов и обычно стартует с поражения пальцев рук. - Псориаз. Встречается редко, вызывает воспаление кожи и иногда осложняется разрушением суставов. Обычно возникает у людей в молодом возрасте.
- Ахиллит. Боль при ходьбе в голеностопном суставе может быть признаком воспаления ахиллова сухожилия. Также неприятные ощущения при ахиллите развиваются после бега, другой интенсивной нагрузки на ноги, ношения обуви на каблуках. Прочие признаки болезни – легкая припухлость голеностопного с устава, покраснение ноги.
- Подагра. Связана с накоплением солей мочевой кислоты в суставах. Вначале болезнь поражает большие пальцы ног, потом распространяется на голеностопы. При подагре болит сустав резко, порой нестерпимо, приступы плохо снимаются препаратами и усиливаются по ночам.
Прочие причины болевого синдрома
В редких случаях болит голеностоп на фоне остеохондроза пояснично-крестцового сегмента позвоночника. Боль в данном случае имеет иррадиирующий характер, отдавая в нижнюю конечность и распространяясь по всей ее поверхности. Острые боли в ноге способны возникать на фоне прострелов в пояснице, поэтому сочетаются с ними.
 У будущих мам на поздних сроках гестации из-за большой нагрузки на ноги возникает боль в голеностопе при ходьбе. Такие явления особенно характерны для женщин, набравших лишнюю массу тела при беременности. По схожей причине страдают от болей в голеностопе люди с ожирением, причем у них намного выше вероятность повторяющихся травм конечностей.
У будущих мам на поздних сроках гестации из-за большой нагрузки на ноги возникает боль в голеностопе при ходьбе. Такие явления особенно характерны для женщин, набравших лишнюю массу тела при беременности. По схожей причине страдают от болей в голеностопе люди с ожирением, причем у них намного выше вероятность повторяющихся травм конечностей.
Другими предпосылками для болевого синдрома в голеностопе являются:
- новообразования анатомической зоны (доброкачественные, злокачественные);
- ношение неправильно подобранной обуви;
- укусы насекомых, сопровождающиеся аллергической реакцией;
- варикоз, тромбофлебит;
- сосудистые заболевания брюшной полости;
- остеопороз костей.
Первая помощь
Когда боль в голеностопном суставе вызвана травмой, пациенту требуется оказание неотложной медицинской помощи. Необходимо вызвать «скорую», либо своими силами добраться до приемного отделения больницы, травмпункта. При переломе или сильном растяжении связок накладывают гипс, фиксируют конечность иным способом, сверху бинтуют ее эластическим бинтом.
В остром периоде важно:
- прикладывать к голеностопному суставу лед;
- принимать обезболивающие, противовоспалительные препараты;
- строго ограничивать нагрузку на ногу;
- наносить на кожу противоотечные мази;
- приподнимать ногу выше уровня тела во время сна, отдыха.

Срок ношения повязки, гипса зависит от тяжести травмы. При переломе он может достигать 3-4 недель, при растяжении – 1-2 недель. Если самовольно уменьшить время лечения, эластичность связок и мышц снизится, что в будущем грозит развитием хронических заболеваний сустава.
Диагностика поражений голеностопа
В ситуации, когда болит голеностоп, определить причину неприятных ощущений можно только при проведении диагностики. Без постановки правильного диагноза невозможно назначить эффективное лечение, и боль будет сохраняться. Следует обратиться за помощью к травматологу или ортопеду. Врач осмотрит ногу, произведет пальпацию, физикальные тесты с активными и пассивными движениями голеностопа, после чего сделает предварительное заключение.
Самым простым и популярным методом выявления причины боли в голеностопном суставе является рентгенография.
На снимке можно обнаружить такие объективные признаки:
-
 сужение или сращение суставной щели;
сужение или сращение суставной щели; - заполнение щели соединительной тканью;
- признаки остеосклероза – отмершие участки тканей;
- явления остеопороза – истончение наружного слоя костей;
- наличие кист, нагноения, опухолей;
- атрофия капсулы или иных элементов сустава;
- эрозии;
- очаги воспаления;
- костные остеофиты;
- уменьшение или увеличение объема синовиальной жидкости.
При недостаточности данных для постановки диагноза больному рекомендуется выполнение КТ или МРТ сустава. При сосудистых заболеваниях проводят УЗИ с допплерографией. Если болит голеностопный сустав на фоне перелома, тяжелой сочетанной травмы, нередко делают лечебно-диагностическую артроскопию с удалением обломков кости, частиц гноя, излившейся крови, омертвевших тканей.
Лечение боли в голеностопном суставе – основные методы
Если болит, постоянно ноет голеностопный сустав, что делать больному? Выбор методов терапии зависит от поставленного диагноза.
При большинстве заболеваний показано консервативное лечение:
- НПВС (Ибупрофен, Кетонал, Мелоксикам, Аркоксиа). Помогают снять воспаление, обезболивают. Применяются в острой стадии любых патологий сустава. Могут использоваться и в форме мазей, которые наносят на пораженную зону.
- Хондропротекторы (Структум, Дона, Хондроитин, Глюкозамин). Принимаются длительным курсом, помогают восстановить хрящ голеностопных и других суставов. Особенно показаны для лечения и профилактики артроза.
- Кортикостероиды (Кеналог, Дипроспан). Вводятся в область сустава, помогают быстро и надолго снять воспаление. В основном, применяются на запущенной стадии артроза, при ревматоидном, псориатическом артрите.
- Противоподагрические средства (Аллопуринол, Колхикум). Помогают снизить уровень мочевой кислоты в крови, устраняют боль и воспаление при подагре.
- Противоотечные препараты (мази Лиотон, Гепариновая). Показаны против отека, для снижения проницаемости сосудов.

После травмирования, а также при артрозе обязательно назначается физиотерапия (магнит, парафин, ванны, электрофорез). Этот вид лечения боли в тканях голеностопного сустава помогает восстановить кровообращение, усилить микроциркуляцию крови, ускоряет реабилитацию и предотвращает различные осложнения. В тяжелых случаях назначается хирургическое лечение. Обычно оно показано только при открытых переломах, отломах костей, нагноении тканей, сложных формах артрита.
Народное лечение
Лечение боли в голеностопном суставе может дополняться нетрадиционными способами, но только вместе с консервативной терапией.
Вот эффективные рецепты для лечения болевого синдрома:
- Примотать к ноге кусок соленого сала, оставить на ночь для снятия отека, уменьшения неприятных ощущений.
- Соединить поровну соль и мед, сделать компресс к ноге на ночь.
- Измельчить огурец, приложить кашицу в форме примочки к ноге против воспаления, покраснения. Оставить на 2-3 часа.
- Заварить ложку травы сабельника стаканом воды, настоять час. Пить по 100 мл трижды в день от воспаления курсом в 1 месяц.
Меры профилактики
Чтобы не знать, как болит голеностоп и не столкнуться с заболеваниями сустава, нужно следить за общим состоянием здоровья и соблюдать такие советы:
Давно забытое средство от боли в суставах!
«Cамый эффективный способ лечения суставов и проблем с позвоночником» Читать далее >>>
- практиковать разумные физические нагрузки, аккуратно выполнять все упражнения, не забывать про предварительную растяжку и разогрев мышц, связок;
- при ощущении сильной усталости в ногах дать им отдохнуть, прекратить выполнение работы или тренировку;
- во избежание повреждений носить только удобную, анатомически подобранную обувь из натуральных материалов;
- своевременно осуществлять лечение всех воспалительных, инфекционных заболеваний;
- контролировать вес, качественно и разнообразно питаться, пить витамины, при необходимости, применять специально подобранные диеты для похудения.
В возрасте старше 45-50 лет стоит регулярно посещать специалиста для раннего выявления артроза и предупреждения его прогрессирования. Это поможет сохранить здоровье суставов в будущем.
Источник
Патология мягких тканей области голеностопного сустава и стопы – диагностика и лечение
В практике терапевта больные с заболеваниями опорно–двигательного аппарата встречаются достаточно часто. В России болезни опорно–двигательного аппарата являются социально отягощающим фактором, занимая 2–е место по дням и 3–е по случаям временной нетрудоспособности среди всех классов болезней. Расчетные показатели числа заболеваний у взрослых в 2005 г. на 100 тыс. населения г. Москвы свидетельствуют о том, что болезни костно–мышечной системы занимают лидирующее 3–е место в структуре общей заболеваемости взрослого населения – 9,3% (9,0% – 2004 г.).
Ревматические заболевания (РЗ), являясь мультифакторными, представляют собой большую группу нозологических форм, различных по своему происхождению и объединенных главным образом по признаку локализации основного патологического процесса в соединительной ткани и по таким клиническим проявлениям, как суставной синдром [1, 2].
Основная часть РЗ относится к XIII классу Международной классификации болезней (МКБ Х пересмотра) – болезни костно–мышечной системы и соединительной ткани, – включающему более 100 нозологических форм (M00–M99), при этом выделены:
• артропатии (М00–М25);
• системные поражения соединительной ткани (М30–М36);
• дорсопатии (М40–М54);
• болезни мягких тканей (М60–М79);
• остеопатии и хондропатии (М80–М94);
• другие нарушения мышечной системы и соединительной ткани (М95–М99).
Мышцы, сухожилия и их оболочки, связки, фасции, апоневрозы, а также капсулы играют важную роль в обеспечении стабильности суставов. Патологию околосуставных мягких тканей можно рассматривать как состояния, ассоциированные с артритами, и как самостоятельную патологию. При описании мягкотканной патологии обычно используют следующие понятия:
• тендинит – воспаление ткани сухожилия;
• теносиновит/тендовагинит – воспаление ткани сухожилия и сухожильного влагалища;
• энтезит/энтезопатия – воспаление ткани сухожилия в месте прикрепления его к кости;
• бурсит – воспаление синовиальных сумок, тонкостенных полостей, выстланных синовиальной оболочкой, которые облегчают движение сухожилий и мышц над костными выступами.
Болезни мягких тканей включают:
1) болезни мышц;
2) поражения синовиальных оболочек и сухожилий (синовиты и теносиновиты, абсцесс оболочки сухожилия, кальцифицирующий тендинит и др.);
3) другие болезни мягких тканей (болезни мягких тканей, связанные с нагрузкой, перегрузкой и давлением: хронический крепитирующий синовит кисти и запястья, бурсит кисти, бурсит локтевого отростка, препателлярный бурсит, бурсит большого вертела бедренной кости и др.; другие бурсопатии; фибробластические нарушения: ладонный фасциальный фиброматоз (контрактура Дюпюитрена), подошвенный фасциальный фиброматоз и др.; поражения мягких тканей при болезнях, классифицированных в других рубриках: гонококковый бурсит, сифилитический бурсит и др.; поражения плеча: адгезивный капсулит плеча, синдром сдавления ротатора плеча, тендинит двуглавой мышцы, кальцифицирующий тендинит плеча, бурсит плеча и др.).
В отдельные подгруппы вынесены энтезопатии:
1) энтезопатии нижней конечности, исключая стопу: тендинит ягодичных мышц, поясничных мышц, шпора подвздошного гребешка, тендинит пяточного (ахиллова) сухожилия и др.
2) другие энтезопатии: медиальный эпикондилит, латеральный эпикондилит, пяточная шпора, метатарзалгия и др.
Патология голеностопного сустава и стопы, а также поражение околосуставных мягких тканей этой области являются частой причиной обращения к врачу общей практики, составляя, по данным отечественной и зарубежной литературы, от 6 до 21% всей патологии опорно–двигательного аппарата.
Голеностопный сустав – это блоковидный сустав, образованный большеберцовой, малоберцовой и таранной костями, движения в котором практически сводятся к сгибанию и разгибанию [2]. Выпот в голеностопном суставе проявляется диффузной поперечной припухлостью по передней поверхности сустава, иногда с распространением на область ямочек перед лодыжками. Уменьшение подвижности голеностопного сустава приводит к наружной ротации всей ноги. Основные причины развития артрита голеностопного, а также подтаранного и мелких суставов стопы перечислены в таблице 1.
Однако следует помнить и о других заболеваниях, которые могут сопровождаться болями в области голеностопного сустава, стопы:
– сосудистая патология (тромбоз глубоких вен голени, острая и хроническая артериальная недостаточность);
– травма (переломы, вывихи, разрывы связок);
– инфекционные причины (остеомиелит, туберкулез, гонококковая инфекция и др.);
– неврологические заболевания (люмбоишиалгия, периферическая нейропатия, комплексные регионарные болевые синдромы и др.);
– различные деформации стопы (продольное и поперечное плоскостопия, в том числе и в рамках дисплазии соединительной ткани).
Причинами патологии мягких тканей в области голеностопного сустава и стопы могут быть как внешние, так и внутренние факторы. К внешним относят перегрузку (изменение стереотипа физической нагрузки), травмы (однократные или повторные микротравмы), локальное введение в толщу сухожилия глюкокортикостероидов (ГКС), способных вызвать дегенерацию сухожильной ткани, к внутренним – врожденные аномалии структур сустава, приводящие к нарушению биомеханики, дисбаланс мышц, окружающих сустав, гиподинамию (иммобилизация), нарушение кровоснабжения отдельных зон сухожилий, возрастную инволюцию опорно–двигательного аппарата. Нередко имеет место сочетание нескольких факторов.
Болевой синдром при поражении мягких тканей области голеностопного сустава и стопы обычно имеет четкую локализацию. Периартикулярная патология перечислена в таблице 2.
Основными причинами болей в пяточной области являются:
1. тендинит ахиллова сухожилия;
2. энтезит ахиллова сухожилия;
3. ахиллов или позадипяточный бурсит;
4. подпяточный бурсит;
5. подошвенный фасциит, пяточная шпора.
Ахиллово сухожилие – это продолжение трехглавой мышцы голени, которая образуется из икроножной и камбаловидной мышц. Это довольно мощное сухожилие прикрепляется к пяточной кости. Между самим сухожилием и костью, а также между сухожилием и кожей имеются синовиальные сумки.
Наиболее частыми причинами хронических болей в области ахиллова сухожилия являются тендинит, частичный разрыв или бурсит ахиллова сухожилия. Как правило, эти заболевания проявляются следующими симптомами:
1. несильные, ноющие боли в области сухожилия после бега или физических нагрузок, которые постепенно усиливаются;
2. чувство слабости в ноге;
3. эпизоды разлитой или локализованной боли в области сухожилия сразу же или спустя несколько часов после бега;
4. отечность мягких тканей в области сухожилия;
5. ощущение жесткости («забитости») мышцы, которое проходит по мере того, как сухожилие «разогревается» во время тренировки.
Тендинит ахиллова сухожилия (ахиллодения) часто встречается при серонегативных спондилоартритах, у больных с синдромом гипермобильности суставов, при выраженном плоскостопии. При ахиллодении возникает отечность и боли при нагрузке в области сухожилия или в месте прикрепления сухожилия к пяточной кости. Основные клинические симптомы, характерные для тендинита ахиллова сухожилия:
• боль в пятке, иногда по задней поверхности голени;
• сгибание стопы усиливает боль;
• область наибольшей болезненности находится на 2–3 см проксимальнее места соединения сухожилия с пяточной костью;
• сухожилие может быть отечно и утолщено.
Описаны случаи спонтанного разрыва сухожилия, когда появляются внезапные сильные боли во время дорсального сгибания стопы, слышимый ухом щелчок или другой звук во время разрыва, положительный тест Томпсона (пациент стоит в кресле на коленях, и стопы его свисают с края кресла; врач сжимает икроножную мышцу и двигает ее к коленному суставу; в норме происходит подошвенное сгибание стопы, а при разрыве ахиллова сухожилия этого не происходит).
Следует помнить, что причинами спонтанного разрыва сухожилия могут быть не только сам тендинит ахиллова сухожилия, но и введение глюкокортикостероидов в толщу сухожилия, дисплазия соединительной ткани, микседема, а также назначение фторхинолонов у пациентов старше 60 лет с заболеваниями почек, перенесших трансплантацию сердца, легких на фоне системной терапии кортикостероидами.
Наиболее частой причиной развития энтезита ахиллового сухожилия являются серонегативные спондилоартриты. Считается, что энтезит является патогенетически главным, первичным поражением при спондилоартропатиях, в то время как бурсит ахиллового сухожилия – основное поражение при ревматоидном артрите.
Часто триггерами энтезитов являются травма энтезисов или перегрузки сухожилий. Энтезиты проявляются болью при движении, в котором участвует соответствующая мышца. Более отчетливо боль возникает при напряжении заинтересованной мышцы. Определяются отечность окружающих тканей и пальпаторная болезненность в области вовлеченного энтезиса. Исходом энтезопатии является, как правило, оссификация энтезиса с развитием энтезофитов.
Позадипяточный бурсит клинически схож с тендинитом ахиллова сухожилия, однако боль чаще приобретает мучительный характер и значительно усиливается при ходьбе и длительном стоянии, часто появляются припухлость или отек проксимальнее места прикрепления сухожилия к пяточной кости. Дифференцировать состояния помогает ультразвуковое исследование этой области.
Подошвенный фасциит, самая частая причина болей в области пятки, – это воспаление места прикрепления короткого сгибателя пальцев к переднемедиальному краю бугристости пяточной кости. Перенапряжение этих структур вследствие плоскостопия, дегенеративных заболеваний опорно–двигательного аппарата, серонегативного спондилоартрита приводит к возникновению реактивной воспалительной продукции костной ткани или формированию пяточной шпоры вторично из–за тракции этих структур.
Основным симптомом подошвенного фасциита является боль по всей подошвенной поверхности стопы при ходьбе. Обычно эта боль появляется при первых шагах после того, как больной встает с постели утром, или после длительного сидения.
Диагностика патологии мягких тканей области голеностопного сустава и стопы основана на оценке клинических данных, полученных врачом во время обследования стопы пациента, характерных жалобах и данных опроса больного. Для уточнения диагноза обычно проводятся следующие основные методы обследования:
1. клинический анализ крови (гемоглобин, лейкоциты, скорость оседания эритроцитов);
2. биохимический и иммунологический анализы крови с оценкой уровней ревматоидного фактора, С–реактивного белка, мочевой кислоты, глюкозы крови натощак, HLA–B27, ПЦР на выявление хламидийной инфекции;
3. рентгенологическое исследование голеностопного сустава и стопы, костей таза;
4. УЗИ области голеностопного сустава/стопы.
Лечение указанных состояний складывается из этиотропной и симптоматической терапии:
– при серонегативных спондилоартритах – назначение болезнь–модифицирующих средств, локальное введение ГКС в пораженную область, а также использование различных форм НПВП (местных, пероральных, парентеральных);
– при плоскостопии – коррекция плоскостопия с помощью лечебных стелек, обуви, ортезов, применение препаратов магния при развитии плоскостопия в рамках дисплазии соединительной ткани;
– при травмах – исключение хронической травматизации данной области, покой на острый период заболевания, применение НПВП.
Одним из основных направлений в лечении околосуставной патологии мягких тканей – это назначение различных форм НПВП [1,2]. Противовоспалительная и анальгетическая активность НПВП связана с уменьшением продукции простагландинов. Показано также, что НПВП ингибируют образование простациклина и тромбоксана, оказывая комплексное действие на сосудистую проницаемость и агрегацию тромбоцитов. Противовоспалительное действие НПВП обусловлено подавлением активности циклооксигеназы (ЦОГ) – основного фермента метаболизма арахидоновой кислоты на пути превращения ее в простагландины. Накапливаются данные о том, что противовоспалительное и анальгетическое действие НПВП объясняется не только подавлением ЦОГ. Предполагают, что НПВП ингибируют активацию и хемотаксис нейтрофилов и уменьшают продукцию токсических кислородных радикалов в стимулированных нейтрофилах, тормозят активность фактора транскрипции NF–kB, ингибируя стимуляцию синтетазы оксида азота.
Ацеклофенак (Аэртал, «Гедеон Рихтер») относится к производным фенилуксусной кислоты (2–[2,б–дихлорфениламинофенил]–ацетооксиуксусная кислота), помимо основного фармакологического эффекта, характерного для всех НПВП, – блокады циклооксигеназы, Аэртал подавляет синтез провоспалительных цитокинов (интерлейкина–1 и фактора некроза опухоли – a) [3]. Препарат был синтезирован в 1982 г. и на сегодняшний день широко используется во врачебной практике более чем в 60 странах мира. Ацеклофенак не кумулируется в организме и не изменяет свою фармакокинетику в зависимости от возраста, поэтому его можно принимать лицам пожилого возраста. Пиковая концентрация препарата в плазме достигается через 1,4–2,8 ч после однократного приема 100 мг Аэртала. В организме человека ацеклофенак превращается в один основной метаболит (80%) – 4–гидроксиацеклофенак – и в четыре второстепенных (20%) – диклофенак, 4–гидроксидиклофенак, 5–гидроксидиклофенак и 5–гидроксиацеклофенак [3,4,8]. Препарат полностью метаболизируется в печени, период полувыведения составляет 4 ч. При использовании радиоизотопного метода было продемонстрировано, что 70% введенной дозы экскретируется с мочой, преимущественно в виде глюкуронидов ацеклофенака и их метаболитов, а 20% выводится с фекалиями [3,4,8].
Выпускается Аэртал в виде таблеток для перорального приема по 100 мг. Рекомендуется принимать препарат по 1 таблетке 2 раза/сут., запивая достаточным количеством жидкости, вне зависимости от приема пищи.
Аэртал зарекомендовал себя как препарат, имеющий выраженный противовоспалительный и анальгетический эффекты. Результаты многочисленных клинических испытаний показали, что при ревматоидном артрите, остеоартрозе, анкилозирующем спондилоартрите (болезни Бехтерева) и большой группе заболеваний, сопровождающихся болями в нижней части спины, его терапевтическая активность не уступает диклофенаку, пироксикаму и напроксену, при этом подчеркивается развитие быстрого и выраженного анальгетического действия [5,7].
Аэртал обладает хорошей переносимостью и профилем безопасности [6]. Он крайне редко по сравнению с другими НПВП вызывает НПВП–гастропатию, а также другие нежелательные явления – повышение артериального давления, повышение печеночных ферментов, патологию почек. Желудочно–кишечные кровотечения при лечении ацеклофенаком наблюдались у 1,29% и от 0 до 8,8% в группах больных, принимавших диклофенак, пироксикам или индометацин.
Учитывая, что все традиционные НПВП повышают риск развития поражения верхних отделов желудочно–кишечного тракта (ВОЖКТ), желудочно–кишечные кровотечения (ЖКК), а эффективность и безопасность селективных НПВП в сравнении с традиционными дискутабельны, изучение нежелательных явлений при их назначении остается актуальным. Так, Masso Gonzalez E.L. и соавт. провели исследование по оценке корреляции риска кровотечений/перфораций верхних отделов ЖКТ и степени ингибирования ЦОГ–1 и ЦОГ–2 в крови in vitro [6]. В обзор были включены все исследования за 2000–2008 гг. по данной тематике, рассчитан объединенный относительный риск указанных осложнений для каждого НПВП. Относительный риск развития ЖКК/перфораций ВОЖКТ был 4,50 (при 0,95 доверительном интервале (0,95 ДИ) 3,82–5,31) у неселективных НПВП и 1,88 (0,96–3,71 при 0,95 ДИ) у коксибов. Относительный риск был низким у ибупрофена (2,69 [95% ДИ 2,17–3,33]), у рофекоксиба (2,12 [0,95 ДИ 1,59–2,84]), у ацеклофенака (1,44 [0,95 ДИ 0,65–3,2]) и у целекоксиба (1,42 [0,95 ДИ 0,85–2,37]), при этом высокий относительный риск был выявлен у кеторолака (14,54 [0,95 ДИ 5,87–36,04]) и пироксикама (9,94 [0,95 ДИ 5,99–16,50]), у кетопрофена (5,57 [0,95 ДИ 3,94–7,87]) и у мелоксикама (4,15 [0,95 ДИ 2,59–6,64]). Не было выявлено значимой корреляции между степенью ингибирования ЦОГ–1 в крови и относительным риском ЖКК/перфораций при приеме различных НПВП (r=0,34; p=0,058). Прием НПВП с длительным периодом полувыведения и медленным высвобождением был связан с большим риском ЖКК, чем при использовании НПВП с коротким периодом полураспада.
Таким образом, Аэртал может применяться в широкой врачебной практике для лечения различных вариантов болевых синдромов, в том числе при патологии мягких тканей. Его преимуществом является быстрое наступление анальгетического эффекта, хорошая переносимость, возможность использования в пожилом возрасте, пригодность для длительной терапии хронических заболеваний.
Литература
1. Насонов Е.Л. Ревматология: национальное руководство. М.: ГЭОТАР–Медиа, 2008. С.720.
2. Павлов Г.Г., Павлова В.Н., Шостак Н.А., Слуцкий Л.И. Сустав: морфология, клиника, диагностика, лечение. М.: МИА, 2011.
3. Bort R., Ponsoda X., Carrasco E., et al. Metabolism of aceclofenac in humans. Drug Metab Dispos 1996;24:834–41.
4. Hinz B., Rau T., Augel D. et al. Aceclofenac spares cyclooxygenase 1 as a result of limited but sustained biotransformation to diclofenac. Clin Pharmacol Therap 2003;74:222–35.
5. Kornasoff D., Frerick H., Bowdler J. et al. Aceclofenac is a well–tolerated alternative to naproxen in the treatment of osteoarthritis. Clin Rheumatol 1997;16(1):32–8.
6. Masso Gonzalez E.L., Patrignani P., Tacconelli S., Garcia Rodriguez L.A. Variability among nonsteroidal antiinflammatory drugs in risk of upper gastrointestinal bleeding. Arthritis Rheum 2010;62(6):1592–601.
7. Perez Busquier M., Calero E., Rodriguez M. et al. Comparison of aceclofenac with piroxicam in the treatment of osteoarthritis. Clin Rheumatol 1997;16(2):154—9.
8. Wood S.G., Fitzpatrick К., Brodie R., et al. Pharmacokinetics and metabolism of a new NSAID/analgesic aceclofenac in man [abstract]. Pharm Res 1990;(7 Suppl.):212.
Источник
