Как проявляется металлоз при вставке пластин в поломанный голеностоп
Содержание статьи
Металлоз: симптомы и лечение
Металлоз – осложнение после вживления металлического имплантата в организм человека или пребывания инородного тела в нем.
Металлические эндопротезы используются в медицине для восстановления разрушенных суставом или их скрепления. Для операций могут применяться:
- спицы;
- пластины;
- винты;
- проволоки.
Изделия из металла обладают некоторым преимуществом перед протезами, изготовленными из других материалов, например, пластика: они позволяют добиться надежного и устойчивого скрепления эндопротеза со структурами человеческого организма.
Однако, при длительном их использовании возможны нарушения окислительных реакций в тканях, которые окружают искусственную конструкцию, и возникновение симптомов общей интоксикации.
Таким образом, явление металлоза может быть обусловлено наличием металлического тела в организме:
- протеза;
- скрепляющих конструкций;
- инородного тела (металлической стружки в глазу, осколка, пули и т.п.)
Эндопротезы: история и современность
Использовать металлические конструкции для скрепления костей в местах их переломов стали более 150-ти лет назад. Протезы и их составляющие изготавливались из:
- меди;
- железа;
- алюминия;
- золота;
- платины;
- серебра.
Первые операции с применением искусственных имплантатов начали проводить в 19-ом веке. В то время эти хирургические вмешательства только апробировались и давали очень серьезные осложнения: большие кровопотери, заражения крови, остеомиелит. О таком процессе, как металлоз, еще не знали, но эндопротезы 19-го столетия отличались быстрым развитием их коррозии внутри организма, поэтому врачи отказывались от хирургического лечения в пользу консервативного.
Возрождение данного метода протезирования (металлоостеосинтеза) произошло в 20-м веке и связано с внедрением асептических и антисептических мероприятий в медицину.
В России это направление развивали такие ученые как Н.В.Склифосовский, В.Н.Кузьмин, А.Ф.Перимов. Эндопротезы стали изготавливать из стали и покрываться сверху серебром или золотом. В мировой практике производство искусственных имплантатов из алюминия, латуни, бронзы или меди подвергалось критике и считалось нецелесообразным из-за их неблагоприятного воздействия на костные и мягкие ткани человека (они изменяли свою естественную окраску или сильно воспалялись). Поэтому эндопротезы изготавливались из драгоценных и полудрагоценных металлов (золота, платины, серебра, стеллита).
Но такие изделия были очень дороги, поэтому ученые продолжали поиски более дешевых материалов для них. Так в 1926 году был изобретен специальный сплав из нержавеющей стали с высокими механическими и антикоррозийными свойствами, в Америке он производился под названием 18-8, в нашей стране – ЭЯ-IT, в Германии – V2A. Основой для него были никель и хром. А в 30-х годах появились новые марки стали с молибденом и кольбатом.
Параллельно с практическим применением эндопротезов шло и изучение побочных эффектов, которые они вызывают. Были сделаны такие выводы, что организм разрушает их со временем, а также сами изделия могут отказывать токсическое воздействие на человека. Подобную реакцию назвали металлозом. Проявлялась она при длительном использовании имплантационных материалов или при их больших размерах:
- воспалением окружающих тканей;
- изменением их цвета (потемнением) и плотности костей и мышц (разрыхлением);
- деструктивными процессами (склерозированием, атрофией, дистрофией, некрозом и т.п.)
Медицинские исследования констатируют, что использование титановых конструкций существенно снижает риск появления металлоза. Открытие металлических сплавов (нитинола и аналогов), способных изменять свою форму при воздействии определенных температур, т.е. обладающих «памятью», может свести риск возникновения металлозов к минимуму. Но эти технологии очень затратны в материальном отношении и пока недоступны для широкого применения в медицине.
Причины металлозов
- Гиперчувствительность организма к определенным металлам.
- Особенности основного обмена у пациентов (их ускорение).
- Реакция иммунной системы на инородное тело.
- Использование некачественных, не сертифицированных или нелицензионных эндопротезов.
- Повреждение имплантатов при их установке или моделировании (царапины, деформации).
- Систематическое превышение давления на вживленный эндопротез.
- Прием медикаментов, микроэлементов, витаминов, способствующих аккумуляции молекул металлов в тканях.
- Внутренние дефекты самих имплантатов в ходе их использования (микротрещины, трещины, искривления, истирания).
- Повторная установка одного и того же эндопротеза.
- Аллергическая реакция на компоненты в составе имплантата: молибден, хром, никель.
Провоцирующими факторами возникновения металлозов могут выступать:
- воспалительные заболевания костно-мышечной системы (артриты, бурситы, синовиты, миозиты, остеомиелит);
- дегенеративные патологии (артрозы, сколиозы, остеохондроз, болезнь Бехтерева, васкулиты, склеродермия);
- травмы органов с имплантатами (ранения, вывихи, растяжения, ушибы, переломы, трещины костей);
- изменение PH-среды в организме (ее снижение);
- хронические эндокринные заболевания (щитовидной железы, надпочечников);
- острые отравления химическими веществами и токсинами, выделяемыми бактериями и вирусами при инфекциях;
- сильные перегревы или охлаждения организма.
Симптомы
Металлоз развивается как отдаленное осложнение от пребывания в теле человека металлического предмета (инородного тела или протеза) и может проявляться:
- асептическим воспалением окружающих тканей;
- экземой кожи над имплантатом;
- нейродермитом и эпидермодермитом;
- пурпурой верхних или нижних конечностей;
- аллергическим васкулитом;
- буллезным дерматитом;
- почесухой;
- экссудативной эритемой;
- обеднением костной ткани, усилением ее пористой структуры и утратой прочности;
- общим отравлением организма (слабостью, головными болями, тошнотой, подъемами температуры);
- расшатыванием суставов;
- образованием свищей;
- болями и дискомфортом в органе с протезом;
- нагноением вокруг участка с металлическим предметом.
Диагностика и лечение
Выявить металлоз непросто, так как он проявляет себя не сразу, и его симптомы нарастают постепенно (по мере накопления солей металла в организме). Основными диагностическими методами являются:
- анализы крови для изучения воспалительной реакции в организме;
- рентген для обнаружения инородного тела или уплотнения мягких тканей и утраты плотности твердых (при наличии протезов в конечностях).
Для эффективного лечения металлические предметы извлекают из тела, а затем проводят противовоспалительную и дезинтоксикационную терапию.
Профилактика
Для уменьшения риска возникновения металлозов необходимо:
- неукоснительное соблюдение технологии изготовления имплантатов;
- тщательная обработка их поверхностей (шлифование, полировка);
- бережное отношение к имплантату в ходе операции;
- выбор надежной и апробированной модели эндопротеза;
- тщательное обследование организма перед установкой имплантатов: исключение воспалительных или прогрессирующих заболеваний;
- проведение надкожных или внутрикожных проб с аллергенами (сульфатом никеля, бихроматом калия, хлоридом кобальта);
- щадящие физические нагрузки на орган с эндопротезом;
- избегание нагревания и сильного переохлаждения организма;
- соблюдение всех врачебных рекомендаций в постоперационный период (по режиму, двигательной активности, питанию).
Романовская Татьяна Владимировна
Источник
Перелом лодыжки со смещением: операция с пластиной, реабилитация
Перелом лодыжки со смещением — довольно распространенная травма, которая, согласно статистическим данным, составляет около 20% от всех видов переломов. Каковы симптомы данного повреждения, какое лечение необходимо обеспечить пострадавшему и как проводится реабилитация?
От чего возникает?

Перелом лодыжки с сопутствующим смещением костных обломков можно получить в результате удара, падения на щиколотку тяжелых предметов, аварийных ситуаций и дорожно-транспортных происшествий. Травму щиколотки можно получить и в быту, при подворачивании ноги, катании на коньках, занятиях спортом. Пик повреждений приходится на зимний период, поскольку к перелому лодыжки может привести подскальзывание на льду, соскальзывание ноги со ступенек и даже просто неосторожная ходьба.
В зоне особенного риска находятся дети, лица в возрастной категории старше 60 лет, профессиональные спортсмены и представительницы прекрасного пола, отдающие предпочтение ношению обуви на высоких каблуках. Значительно повышают вероятность перелома такие факторы, как дефицит кальция, артрозы, остеопорозы и другие костные заболевания.
Травматологи выделяют следующую классификацию данного повреждения:
- Перелом наружной лодыжки со смещением — изолированный.
- Перелом внутренней лодыжки со смещением — повреждение медиальной голени.
Также травмы подразделяются на закрытые (без сопутствующих повреждений кожных покровов) и открытые (характеризуются наличием раневой поверхности, в которой можно увидеть костные обломки). Симптомы перелома могут отличаться в зависимости от его вида и степени тяжести повреждения.
Как проявляется?
Доктора выделяют следующие симптомы, характерные для лодыжечных переломов со смещением:
- Отечность;
- Контурная суставная деформация;
- Ярко выраженный болевой синдром;
- Патологическая подвижность поврежденных костных фрагментов;
- Образование гематомы;
- Онемение и снижение чувствительности в области стопы.

Если повреждена наружная лодыжка, то возникают серьезные нарушения двигательной активности, потерпевший не может подняться на ноги, любые попытки движения причиняют острую, сильнейшую боль. Во время пальпации можно прощупать костные обломки.
Медиальный лодыжечный перелом клинические симптомы имеет следующие:
- Смещение стопы в наружную сторону;
- Деформация голеностопного сустава;
- Увеличение размеров голени.
Поскольку данная травма сопровождается сильными болезненными ощущениями, то у больного может развиться состояние болевого шока, для которого характерны такие симптомы, как тошнота, бледность кожных покровов, тахикардия, понижение показателей артериального давления, нарушение сердечного ритма.
Лодыжечный перелом со смещением — травма серьезная, поэтому, заметив первые же тревожные признаки, необходимо грамотно оказать потерпевшему доврачебную помощь, а затем как можно быстрее доставить его в травмпункт!
Как помочь?
Оказывать помощь пострадавшему нужно оперативно и очень осторожно, чтобы не спровоцировать дополнительных осложнений. Первым делом, следует снять с больного обувь, уложить его, подложив валик под поврежденную голень.

Если травма имеет открытый вид, необходимо предпринять меры по остановке кровотечения путем наложения жгута, обработать рану антисептическим раствором, наложить стерильную повязку. К области закрытого перелома рекомендуется приложить холод, с целью уменьшить отечность и проявления подкожных кровоизлияний.
При сильных болевых ощущениях показан прием анальгетических средств. Если есть возможность, то обезболивающий препарат лучше ввести инъекционно — это даст более быстрый и ярко выраженный эффект. Желательно иммобилизовать поврежденную конечность, наложив шину. После этого можно осуществлять транспортировку потерпевшего в лечебное учреждение.
Категорически противопоказано пытаться самостоятельно вправить или удалить костные обломки! Такими действиями вы можете нанести больному непоправимый вред!
Методы консервативной терапии
При незначительном смещении и отсутствии сопутствующих осложнений лодыжечные переломы предпочитают лечить консервативными методами. Вначале специалист вправляет вручную кости и суставы. Процедура эта — довольно сложная и болезненная, а потому должна проводиться исключительно в условиях клиники, под действием местной анестезии.
После этого, для иммобилизации перелома, накладывается гипсовая шина, которую следует носить на протяжении 2 месяцев. Точные сроки восстановления определяются индивидуально, в зависимости от тяжести травмы, возрастной категории пострадавшего и многих других факторов.
Хирургическое вмешательство
При лодыжечных переломах со значительным смещением, сопутствующих повреждениях суставно-связочного аппарата, больному требуется хирургическое вмешательство. Наиболее часто специалисты применяют для этих целей метод открытого остеосинтеза. При переломе лодыжки со смещением операция с пластиной предполагает удаление костных осколков, устранение ущемления между мягкими тканями, ушивание поврежденной дельтовидной связки.

На следующем этапе хирург сопоставляет костные фрагменты и фиксирует их в правильном положении, используя для этих целей специальную пластину с отверстиями и винты. Данная техника довольно сложна и требует предварительного моделирования пластины индивидуально для каждого пациента. Опыт хирурга требуется и для правильной фиксации конструкции таким образом, чтобы избежать внедрения винтов в суставную полость. Операция проводится под действием общего наркоза.
В завершение хирургического вмешательства на конечность накладывается тугая бинтовая повязка. В дальнейшем, для максимальной фиксации, проводится иммобилизация голеностопного сустава при помощи гипса.
После восстановления и сращивания перелома пластина в обязательном порядке подлежит удалению!
Реабилитационный период
Реабилитация имеет огромное значение для восстановления пациента после лодыжечного перелома со смещением. Если проводилось хирургическое вмешательство, то на протяжении 2 недель до заживления ран пациенту должны делать регулярные перевязки.
В течение от 1 до 2 месяцев больному важно максимально ограничивать физическую активность, нагрузки на травмированную конечность. Для ходьбы используются костыли. Дальнейший реабилитационный курс включает в себя такие терапевтические методики, как массаж, физиотерапию, занятия лечебной физкультурой.
Лечебная гимнастика, занятия плаванием, позволяют восстановить подвижность и функциональность голеностопного сустава, нормализовать процессы кровообращения и кровоснабжения. Заниматься больные начинают спустя неделю с момента получения травмы или проведения операции. Упражнения и оптимальная степень физической нагрузки подбирается специалистом индивидуально, на каждом этапе реабилитации.

Врачи в период реабилитации часто назначают пациентам такие физиотерапевтические процедуры:
- Электрофорез;
- Парафиновые аппликации;
- Грязевые обертывания;
- Озокеритовые аппликации;
- Ультразвуковую терапию.
Наиболее положительные отзывы, в плане реабилитации после лодыжечных переломов, завоевала такая процедура, как ультразвуковая терапия с применением новокаина. Под действием ультразвука новокаин проникает вглубь тканей, оказывая обезболивающий и противовоспалительный эффект.
Массаж пятки, лодыжки и голеностопного сустава позволяет устранить отечность, восстановить лимфоток и кровообращение. Для успешной реабилитации требуется не менее 10 сеансов массажа. Следует уделить внимание и рациону питания. Для нормального сращивания костной ткани требуется большое количество кальция. Поэтому пациентам часто прописывают кальцийсодержащие препараты.
Хороший эффект дает внутреннее употребление толченой яичной скорлупы. В ежедневное меню больного рекомендуется включить следующие продукты питания: молоко, бобы, творог, лесные орехи, шиповниковый отвар, кунжут, рыба и морепродукты, соя, капуста, хурма, отрубной хлеб.
Продолжительность восстановительного периода, при условии своевременного обращения к специалисту и соблюдения всех врачебных рекомендаций, составляет около 1–1,5 месяцев. Но еще на протяжении полугода с момента получения травмы пациенту следует быть особенно осторожным, избегать чрезмерных физических нагрузок, занятий активными видами спорта, ношения обуви на высоких каблуках.
Лодыжечный перелом со смещением требует грамотного, зачастую хирургического, лечения с последующей реабилитацией. Только в этом случае можно избежать развития многочисленных осложнений и в кратчайшие сроки вернуться к привычному, полноценному ритму жизни.
Источник
Удаление металлоконструкций после перелома лодыжки: пластин, спиц, болтов и винтов
Металлическими элементами хирурги скрепляют сломанные кости. Это надёжный метод, он существенно сокращает время выздоравливания пациентов после переломов любой сложности.
Чтобы удалить металлические элементы, спустя определённое время требуется ещё одно хирургическое вмешательство. Но и оставлять их в теле небезопасно, ведь инородный предмет может вызвать в организме некоторые физиологические изменения.
Современные пластины и их удаление
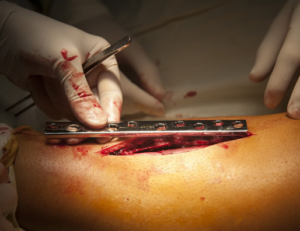
Пластина для сращивания перелома голени
Сегодня разработаны пластины разных модификаций и размеров для сращивания переломов методом остеосинтеза. Одной из самых распространённых операций остеосинтеза с помощью металлических фиксаторов является восстановление целостности костей голени и наружной лодыжки.
Устанавливая фиксатор, врач предупреждает, что спустя некоторое время придётся сделать еще одну операцию, чтобы удалить его. Срок извлечения крепежа определяется в индивидуальном порядке, с учетом тяжести травмы и скорости регенерации.
Современные технологии наркоза позволяют сделать операцию по удалению металлических элементов в стационаре одного дня или амбулаторно.
Удаление фиксатора
Фиксаторы на рентгеновском снимке
Когда надо снять пластину или удалить спицы после перелома лодыжки врач решает на основании данных рентгеновского обследования. Контрольные снимки показывают степень сращения, положение крепежа, его совместимость с костными тканями. Если перелом не компенсируется за полгода, это считается формированием ложного сустава.
Здесь потребуется помощь травматолога-ортопеда, который определит необходимость повторной операции, чтобы удалить старую пластину и закрепить новую.
Показания к удалению пластины:
- полное сращение перелома. Это определяется на контрольных рентгеновских снимках, где врач видит формирование костной мозоли на месте сращения и принимает решение убирать фиксаторы;
- ограниченная подвижность сустава. Развивается при конфликте тканей и материала пластины, формируется контрактура сустава. При этом следует срочно доставать болт, позиционные винты, чтобы освободить мышцы, сухожилия. После такой операции требуется правильная реабилитация для восстановления функциональности ноги, предотвращения осложнений;
- первичная установка пластины из материала низкого качества, которое определяется по паспорту имплантата и по справке из лечебного учреждения. Это случаи из практики страховой медицины, когда операции проводятся по cito, после ДТП или спортивных травм, где пациент находится без сознания. Врачи используют материал из имеющегося в больнице арсенала. Когда же проводится плановая операция, у пациента есть выбор и поддержка, он может приобрести титановые элементы, которые никогда не вызывают осложнений;
- смещение металлоконструкции, поломка её крепёжных элементов. Это также можно увидеть на контрольных рентгеновских снимках;
- инфекция в области операции. При этом металлическая конструкция снимается, начинается курс антибактериального лечения;
- проводится удаление позиционного винта при переломе лодыжки после полного восстановления объёма движений;
- косметическая коррекция послеоперационного рубца. Для тех, кто хочет скрыть следы вмешательства и настаивает на косметической операции, обязательно предлагается предварительное снятие пластины с иссечением старого шва;
- проводится удаление металлоконструкций после перелома лодыжки при восстановлении двигательной активности голеностопного сустава.
Срок проведения каждой операции определяет лечащий врач, чаще всего именно тот, который проводил первичное вмешательство и фиксировал перелом пластиной. Обычно снятие пластины после перелома лодыжки проводится при заживление и возвращение подвижности. Восстанавливается полный объём движений лодыжки, снижается вероятность формирования деформирующего остеоартроза.
Операция по удалению позиционного винта на лодыжке тоже относится к повторным хирургическим вмешательствам, ее назначает коллегиально группа врачей – хирург, травматолог.
Анестезиолог подбирает анестезию в соответствии с состоянием и возрастом пациента.
Длится такая операция намного меньше по времени, чем основная. Удаленные пластины и металлические элементы не подлежат повторному использованию.
Качество пластины
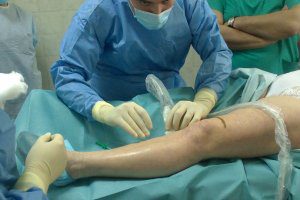
Операция по удалению пластины
Пластины, используемые сегодня в хирургической практике, и крепежные элементы для них производятся из специальных металлических сплавов с особым химическим составом. Это важное требование Роспотребнадзора для допуска металлических элементов к использованию в медицине. Высокое качество требуется для снижения вероятности металлозов. Это, по сути, коррозия металла.
В тканях увеличивается содержание Fe, Ni, Ti, Cr. Сочетание разных марок стали в пластине увеличивает вероятность металлоза. Однако «чистое» содержание металлов влияет и на стоимость металлических элементов для фиксации костей после переломов.
В паспорте к пластине производители указывают процентное соотношение металлов, используемых в сплаве. Врачи знают, какие металлы неблагоприятно сказываются на скорости заживления травм. Исключены сочетания в сплавах Cr с кобальтом, Ti c ванадием, Ni в высоком процентном соотношении с любыми металлами. Особенно подвержены коррозии металлические имплантаты с содержанием Fe, Na, К, Сb, которые являются электролитами.
Составу металлических элементов, используемых в хирургии переломов, уделяется особое внимание.
Степень коррозии имплантатов напрямую влияет на снижение рН-среды, а это прямой путь к гнойно-воспалительным осложнениям.
Поэтому хирурги стремятся вырезать пластины или удалить фиксирующий болт из лодыжки сразу, как только снимки покажут сращение костей щиколотки.
Реабилитация перед удалением фиксатора

Лечебная физкультура перед удалением пластин
После перелома лодыжки восстановительный период длится около года. Всё это время пациент проходит последовательное комплексное лечение. После того, как сняты внутренние отёки на месте травмы, а внешние имеют тенденцию спадать, показано включить в план реабилитации лечебную физкультуру, чтобы мобилизовать травмированные конечности.
После того как врач позволит снять гипс, к ЛФК добавляется массаж травмированной зоны. По отзывам врачей, пациенты быстро восстанавливаются, если добросовестно проходят все назначенные процедуры.
Только по окончании срока восстановления возможно удаление пластины после перелома лодыжки.
Каждый конкретный случай для врача – повод индивидуально принимать решение о снятии фиксатора.
После такой операции требуется недолгое наблюдение врача и внимательное отношение к себе самого пациента. Этого требует и реабилитация после удаления металлоконструкций лодыжки, чтобы к ноге вернулась свобода движений.
Источник
