Лазерная терапия сухожилий это
Содержание статьи
Тендовагиниты
Тендовагинит — это воспаление синовиальных оболочек сухожилия. Основная причина его появления — многократное повторение одних и тех же движений, что ведет к перегрузке определенной части тела. Воспаление может развиться из-за различных повреждений сухожилий.
Причины тендовагинитов сухожилий
Воспаление вызывает:
— Мелкие однотипные действия, которые выполняются долгое время, обычно это связано с профессиональной деятельностью: печатание, игра на музыкальных инструментах, отработка движений в спорте и танцах и пр. Именно по этой причине часто появляется тендовагинит кисти, т. к. здесь сухожилия и мышцы слабее, чем в ногах.
— Инфекции.
— Гнойные заболевания.
— Травмы и микротравмы.
— Ревматические заболевания.
— Нарушения кровообращения и питания суставов и прилегающих тканей.
Симптомы тендовагинита
Пациентов беспокоят следующие симптомы:
— боли;
— отечность, особенно заметна при тендовагините руки;
— покраснение;
— локальное повышение температуры;
— снижение подвижности сустава;
— может появиться гной;
— четко слышимый хруст.
Методы диагностики заболевания
При осмотре врач обратит внимание на внешний вид пораженного участка, о тендовагините сустава могут сказать многие признаки: рисовые тела, уплотнения, болезненность, нарушение функций. Чтобы поставить точный диагноз, специалист назначит ряд исследований:
— анализ крови покажет степень воспалительного процесса;
— исследования гноя покажут, какой тип бактерий вызвал заболевание, к каким антибиотикам они чувствительны;
— компьютерная томография позволит оценить состояние мягких тканей и сухожилия;
— рентген покажет, не начались ли патологические изменения в костях.
Лечение тендовагинита
Терапия должна быть комплексной. Она включает в себя:
— в остром периоде — иммобилизацию поврежденной конечности, снижение нагрузки на пораженную часть тела;
— назначение иммуностимулирующих препаратов;
— курс антибиотиков;
— применение нестероидных противовоспалительных средств;
— использование компрессов, аппликаций;
— прохождение курса физиотерапии (ультразвук, электрофорез, УВЧ и пр.);
— лечебную физкультуру после снятия острых симптомов.
Эффективно восстанавливает подвижность после поражения крупных суставов (например, при тендовагините предплечья).
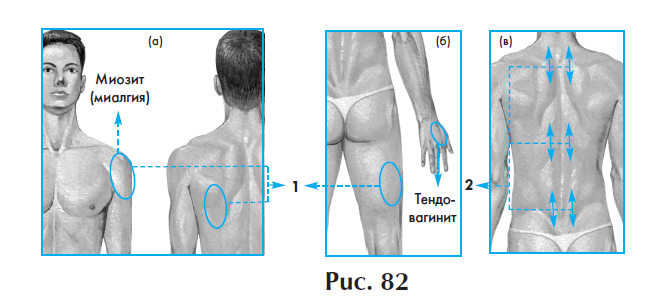
Лазеротерапия при лечении тендовагинита
При локализации боли:
1. В верхних конечностях обрабатывается нижнешейный и верхнегрудной отдел позвоночника.
2. В нижних конечностях — пояснично-крестцовый отдел.
3. На груди и спине — соответствующий сегмент грудного отдела позвоночника на стороне поражения.
Если очаг болей (миалгия, тендовагинит) не проецируется на соответствующий уровень позвоночника (руки ниже локтей, ноги ниже коленей), воздействие проводится только на болевой очаг.
Курс 7-8 процедур, по 1 процедуре в день.
При необходимости повторный курс проводится через 3/4 недели.
Остаточные явления и осложнения
После тендовагинита из-за воспаления и длительного нахождения в покое могут появиться контрактуры, они приводят к ограничению подвижности сустава.
При своевременном обращении к врачу и грамотно подобранной терапии прогноз благоприятный. После лечения подвижность восстанавливается полностью. Однако при гнойном тендовагините стопы или кисти могут развиться стойкие нарушения функции конечности.
При несвоевременном обращении или самолечении велик риск полной или частичной потери трудоспособности из-за сильного поражения сухожилий.
Дополнительные материалы:
- Лазерная медицина в неврологии
Источник
Лазерная терапия
Лазерная терапия (ЛТ, низкоинтенсивная лазерная терапия, лазеротерапия) — физиотерапевтический метод светолечения, подразумевающий воздействие на организм пациента низкоэнергетическим лазерным излучением. Процедура улучшает обменные процессы, дает обезболивающий и противовоспалительный эффект, повышает иммунитет и снимает отеки. Лазерная терапия применяется во многих отраслях современной медицины. Благодаря отсутствию побочных действий, безболезненности и безопасности, метод используется не только для взрослых, но и для детей.
Если вам необходим профилактический или лечебный курс лазерной терапии, обращайтесь в Поликлинику Отрадное. Вы сможете посещать в сеансы в удобное для вас время, без очередей.
Особенности лазерной терапии
Для низкоинтенсивной лазерной терапии применяется излучение оптического диапазона. На участок тела пациента направляют пучок света. Он поглощается тканями, преобразуясь в тепловую энергию. В результате происходят фотохимические и фотофизические процессы. Под влиянием лазерных лучей:
- Увеличивается количество эритроцитов — красных кровяных телец, транспортирующих кислород из легких ко всем органам и тканям. Благодаря этому усиливается кислородный обмен в организме.
- Происходит более активное деление клеток костного мозга.
- Улучшается работа противосвертывающей системы крови.
- Снижается скорость оседания эритроцитов (СОЭ) — этот показатель в анализах крови указывает на наличие в организме воспалительного процесса.
В результате процедуры:
- Активизируется иммунная система, за счет чего процесс выздоровления ускоряется.
- Стимулируется кровообращение.
- Ускоряются обменные и регенеративные процессы, за счет чего быстрее заживают эрозии, раны и прочие травмы.
- Активизируется клеточный метаболизм.
- Предотвращается разрастание соединительных тканей.
- Лазерный луч устраняет с кожного покрова и слизистых оболочек патогенную микрофлору, что способствует уменьшению воспалений.
Снижаются болевые ощущения, в некоторых случаях они исчезают полностью.
Справка! Так как лазерные лучи проникают не очень глубоко, эффект ярко выражен, прежде всего, на участках воздействия.
Для терапевтического воздействия могут применяться разные виды лазеров. Они отличаются друг от друга, прежде всего, по режиму работы:
- Непрерывные.
- Импульсные.
По активному веществу лазеры бывают:
- Жидкостные.
- Газовые.
- Полупроводниковые.
- Твердотельные.
По длине волны лазерное излучение, применяемое в терапевтических аппаратах, делится на:
- Инфракрасное.
- Красное.
- Видимое.
- Ультразвуковое.
- Перестраиваемое.
Разновидность лазерного аппарата выбирается врачом, исходя из потребностей и особенностей организма пациента.
Излучение, используемое в ходе терапевтического сеанса, может быть:
- Монолазерным — применяется один фактор.
- Магнито-лазерным — сочетает в себе свойства магнитного поля и нескольких разновидностей лазерных лучей. Такое воздействие эффективнее.
Облучению может подвергаться:
- Очаг поражения.
- Кожная проекция органа, в котором развилась патология.
- Акупунктурные точки.
- Рефлексогенные зоны.
Плюсы лазерной терапии
К преимуществам лазеротерапии относятся:
- Сочетаемость с другими методами лечения: она позволяет сократить количество и дозировки применяемых медикаментозных препаратов и сроки лечения.
- Отсутствие побочных действий.
- Безболезненность.
- Возможность применения в профилактических целях.
Показания к лазерной терапии
Лазерная терапия, прежде всего, применяется для лечения хронических воспалений:
- вен;
- мышц;
- суставов;
- сухожилий.
Также метод используется в следующих направлениях медицины:
- Хирургии: при тромбофлебите, проктите, трофических язвах, анальных трещинах, простатите, геморрое, ожогах, обморожениях, артритах, пяточной шпоре, варикозной болезни.
- Травматологии: при переломах и ушибах.
- Отоларингологии: при отитах, тонзиллите, рините.
- Кардиологии: при ишемической болезни сердца, миокардитах.
- Гинекологии и акушерства: при аднексите, эндометриозе, эрозии шейки матки, мастите, отеках сосков, дисфункциональных маточных кровотечениях.
- Патологий ЖКТ: при язвенной болезни, гастрите (лазерным воздействием снимают воспаление), холецистите, колите.
- Стоматологии: при стоматите, пародонтозе, пульпите, альвеолите, стоматите, гингивите, травмах слизистой оболочки ротовой полости.
- Неврологиии: при невралгиях, защемлениях, радикулите, остеохондрозе, нейропатии лицевого нерва, травмах периферических нервов, мигренях, рассеянном склерозе, церебральном параличе.
- Пульмонологии: при пневмонии, туберкулезе, бронхите и бронхиальной астме.
- Эндокринологии: при сахарном диабете, патологиях щитовидной железы.
- Дерматологии и косметологии: при акне, экземах, герпесе, дерматозах, келоидных рубцах, фурункулезе, дерматитах, алопеции (облысении).
- Урологии: при пиелонефрите, цистите.
Помимо этого, лазерная терапия часто назначается профессиональным спортсменам. Она позволяет быстрее восстанавливаться после значительных физических нагрузок и травм. Также используется для профилактики, так как повышает иммунитет и выносливость.
Справка! Лазерная терапия обычно входит в комплексное лечение, дополняя другие методы. Как самостоятельный способ устранения нарушений применяется редко.
Противопоказания
Противопоказания к лазерной терапии:
- Общее тяжелое состояние организма пациента.
- Наличие гнойных воспалений.
- Болезни крови.
- Психические заболевания.
- Болезни крови.
- Тиреотоксикоз.
- Судороги.
- Активная фаза туберкулеза.
- Лихорадочные состояния.
- Раковые опухоли.
Проведение процедуры
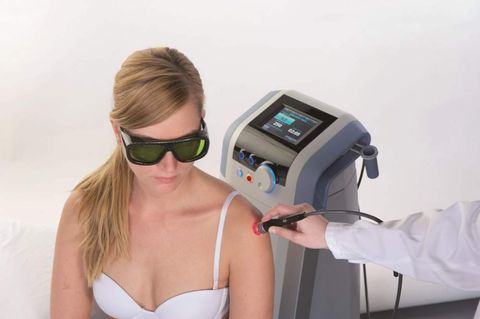
Во время процедуры пациент лежит или сидит. Участок тела, который будет подвергаться воздействию лазерных лучей, обнажают. За один раз обрабатывают не более 80 см². Затем переходят на другой участок. Общее время процедуры — до 30 минут.
Лазерная терапия назначается пациенту лечащим врачом или физиотерапевтом. Одной процедуры мало, необходим курс. Количество сеансов зависит от разновидности и сложности течения заболевания и состояния организма пациента. Курс может состоять из 3-15 процедур, проводимых ежедневно. При необходимости через несколько месяцев его можно повторить.
Источник
Лазеротерапия
Лазеротерапия — это использование в медицинских целях оптического излучения, источником которого является лазер. Медицинские лазеры — это приборы, которые сконструированы с использованием принципа усиления оптического излучения за счет индуцированного испускания квантов.
Использование данных принципов позволяет получать лазерное излучение с определенной длиной волны, одинаковой когерентностью (фазой излучения фотонов), малой расходимостью пучка и фиксированным направлением векторов электромагнитного поля в пространстве (поляризацией).

Показания
Лазератерапия может применяться с лечебной целью:
- при наличии острых и хронических воспалительных процессов различной локализации, воспалительных (включая инфекционные) послеоперационных осложнений, травм;
- в случае отравлений (экзотоксикозов) и эндотоксикозов в силу самотических заболеваний (при эндотоксикозах в стадиях декомпенсации или неполной компенсации использовать следует в сочетании с методиками экстракорпоральной гемокоррекции);
- при тромбоблитерирующих заболеваниях артерий конечностей (при облитерирующем атеросклерозе и эндартериитах);
- при острых и хронических тромбофлебитах и флеботромбозах;
- может быть показана лазеротерапия в случае хронической ишемической болезни сердца, при цереброваскулярной недостаточности, заболеваниях лимфатических сосудов (при приобретенном лимфостазе);
- при иммунодефицитных состояниях, оперативных вмешательствах, травмах, СПИДе;
- при аутоиммунных заболеваниях (в том числе при бронхиальной астме, тиреотоксикозе, тиреоидите Хашимото, первичной микседеме, в случае ревматоидного артрита, неспецифического язвенного колита и т. д.), сывороточной болезни, при наличии лекарственной аллергии или других видов аллергических состояний;
- при нейродермите, псориазе, дерматозах;
- может применяться при остром или хроническом панкреатите (для снижения протеолитической и липолитической активности крови);
- от язвенной болезни ЖКТ и гастродуодените;
- при сахарном диабете, синдроме склерокистозных яичников;
- в случае ожогов, трофических язв, замедленных заживлений ран и консолидации переломов;
- от вирусных гепатитов, герпеса, кандидоза, хламидиоза, микоплазмоза.
Лазератерапия может применяться с профилактической целью. Это может быть профилактика:
- осложнений после операции (тромбоэмболических, инфекционных и т. д.),
- осложнений после получения травм, инфекционных осложнений у больных гемобластозами.
- рецидивов язвенной болезни ЖКТ, псориаза, нейродермита, обострений астматического процесса.
- лучевых реакций при проведении лучевой терапии, профилактики иммунодепрессивных состояний при терапии онкопатологии при помощи лучевой и цитостатической терапии.
Применение лазератерапии в целях оздоровления заключается в предупреждении сезонных простудных заболеваний, при реабилитации после тяжелых заболеваний, а также перенесенных травм или операций. При гиперлипидемии.
Может применяться как профилактическое средство у работников, чей труд связан с профессиональными тяжелыми условиями, например, рентгеновское или другие виды облучений.
Применение у спортсменов заключается в оптимизации восстановительного периода после тяжелых тренировок и соревнований, а также для повышения выносливости перед соревнованиями.
Противопоказания
Назначение лазеротерапии как лечебной процедуры может делать только лечащий врач. При этом необходимо проведение предварительного обследования, также следует учитывать общее состояние пациента.
Существуют абсолютные и относительные противопоказания для проведения лазеротерапии.
- Категорически запрещена лазеротерапия пациентам с наличием каких-либо нарушений кроветворения, а также состава крови, страдающим кровотечениями, при всевозможных нарушениях свертываемости крови.
- Относительными противопоказаниями к лазеротерапии являются сердечнососудистые заболевания в стадии декомпенсации, с оценкой тяжести заболевания и общего состояния здоровья.
- Лазеротерапия не показана при церебральном атеросклерозе, который сопровождается серьезными нарушениями мозгового кровотока, а также при ОНМК.
- Противопоказанием для применения лазеротерапии может являться нарушение функций органов дыхания, а также болезни легких, печеночная и почечная недостаточность в фазе декомпенсации, наличие онкологического заболевания, туберкулез легких.
- Противопоказан метод для беременных женщин.
Методика применения

Чаще всего используется излучение красного и инфракрасного диапазонов, генерирующееся в непрерывном или импульсном режиме. Частота равна от 10 до 5000 Гц. Выходная мощность лазерного излучения может достигать 60 мВт.
В клинической практике проводят лазерное воздействие на очаг поражения и расположенные рядом ткани, рефлексогенно-сегментарные зоны (при помощи расфокусированного луча), а также на места проекции на кожу пораженного органа, двигательных нервов, задних корешков и биологически активных точек (так называемый метод лазеропунктуры).
При лазеропунктуре излучатель устанавливается непосредственно на кожу или слизистые оболочки. Также выделяют лабильную и стабильную методики лазеротерапии. При стабильной методике терапия осуществляется без перемещения излучателя, находящегося в фиксированном (чаще всего контактно) положении на протяжении всего сеанса.
В случае лабильной методики излучатель перемещают по полям, на которые делят облучаемую зону. В течение одной процедуры происходит облучение одновременно 3-5 полей, а их совокупная площадь не должна превышать 350 квадратных сантиметро. Также возможно перемещать излучатель по спирали к центру с небольшой скоростью, захватывая здоровые участки кожи на 3-5 см по периметру патологического очага.
Лечебные эффекты
Основными лечебными эффектами лазеротерапии являются коррекция клеточного и гуморального иммунитета, повышение защитных свойств организма, происходит улучшение микроциркуляции и реологических свойств крови, а также гемостатического потенциала крови, регулируется кислотно-щелочное состояние крови, повышается антиоксидантная активность организме, нормализуется протеолитическая активность крови, стимулируется гемопоэз.
Лазеротерапия способствует стимуляции внутриклеточных систем репарации ДНК при лучевой болезни, нормализует обменные процессы организма (белковый, липидный, углеводный и энергетический обмен), а также стимулирует регенерацию; обладает противовоспалительным, дезинтоксикационным, антиаллергическим, сосудорасширяющим действием.
Лазерное излучение способно проникать в ткани на различную глубину. Энергия лазерного излучения способствует повышению окислительно-восстановительных процессов, потребления тканями кислорода, стимулирует трофические и регенераторные процессы. При этом происходит улучшение процессов кровоснабжения тканей, повышение клеточного иммунитета.
Лазерное излучение способно оказывать бактериостатический, противовоспалительный, рассасывающий эффекты, усиливать процессы регенерации костной ткани. Лазеротерапия способствует активизации кровоснабжения головного мозга, ускорению регенерации нерва, а также улучшает трофику хрящевой ткани, снижает свертываемость крови, оказывает болеутоляющий, гипотензивный эффекты.
В процессе облучения, в тканях происходят изменения локального кровотока, увеличивается межкапиллярная проницаемость эндотелия сосудов. При лазерном облучении пограничных с очагом воспаления тканей или краев раны происходит стимуляция фибробластов и формируется грануляционная ткань, уменьшается импульсная активность нервных окончаний С-афферентов, что приводит к понижению болевой чувствительности (за счет афферентного блока на периферии), а также возбудимости нервных волокон кожи.
В результате продолжительного воздействия лазерного излучения происходит активация нейроплазматического тока, что в свою очередь приводит к восстановлению возбудимости нервных проводников. Лазеротерапия способствует усилению деятельности органов и систем, ответственных за иммунитет, активизирует клеточный и гуморальный иммунитет.
Также отмечалось сильное бактерицидное, обезболивающее, рассасывающее действие синего света.
Не следует заниматься самолечением при помощи физиопроцедур. Перед использованием лазеротерапии обратитесь к лечащему врачу или иному специалисту здравоохранения!
Источник
Физиотерапия – важная часть реабилитации после повреждения ахиллова сухожилия
После разрыва ахиллова сухожилия начинается длительный курс реабилитации, конечная цель которой — восстановление прежнего диапазона движений поврежденной ноги. В реабилитационную программу входит много составляющих — лечебная физкультура, массаж, применение ортопедических приспособлений, физиотерапия. Реабилитация состоит из нескольких этапов. Переход к следующему осуществляется постепенно после определенного функционального прогресса и обязательно под контролем лечащего хирурга.
Физическая терапия начинается буквально с первых часов после травмы. На первом этапе важно контролировать отек и воспаление. Поэтому сначала к пораженному месту прикладывается холод, через трое суток (при растяжении) тепло, после операции — по индивидуальным показателям.
Цель физиотерапевтических процедур
- снять воспаление;
- уменьшить отек;
- минимизировать боль;
- поддержать функции мышц стопы и голени
Спектр физиотерапевтических процедур расширяется аккуратно. Благодаря сеансам, назначенным в правильной последовательности, улучшается кровообращение, активизируется обмен веществ, усиливаются процессы регенерации. Важно, чтобы нагрузка была адекватной состоянию пострадавшего, поэтому идеально, чтобы курс процедур назначался совместно с врачом ЛФК, физиотерапевтом и лечащим врачом. Обязательно учитываются противопоказания к проведению физиопроцедуры. Обычно это общие противопоказания- острая сердечная и сосудистая недостаточность, лихорадка, истощение, туберкулез в активной стадии, серьезные кожные повреждения, онкология и т. д. Но для некоторых процедур существуют индивидуальные предостережения. Каждая процедура должна назначаться после тщательного осмотра врачом и сбора анамнеза.
Основные виды физиопроцедур после разрыва ахиллова сухожилия
Наибольшей популярностью пользуются следующие физиопроцедуры:
- УВЧ
Ультравысокочастотная терапия — это лечение теплом за счет превращения ультравысоких частот электромагнитного поля в тепловую энергию. Пластины электродов прикладывают к пораженному участку. Электромагнитные колебания могут проходить даже через гипс. Они могут быть импульсными и непрерывными. В зависимости от дозы воздействия УВЧ стимулирует обменные процессы, улучшает кровообращение, снижает экссудацию, ускоряет процессы регенерации. Длительность процедуры от 5 до 15 минут. Курс- 5-10 процедур, которые проводятся или через день, или каждый день.
- Дарсонвализация
Импульсный затухающий заряд иногда применяется для заживления послеоперационного шва и профилактики появления рубцов.
- Электрофорез
Благодаря лекарственному электрофорезу необходимые медикаменты задерживаются в коже и подкожной клетчатке, происходит пролонгированное воздействие назначенных фармакопрепаратов. Локально доставленные лекарственные вещества снимают отек, облегчают боль. Для заживления волокон после разрыва очень хороший эффект дает электрофорез с лидазой или гидрокортизоном.
- Магнитно-резонансная терапия- MBST
Уникальная технология терапии MBST дает поразительные результаты! Под влиянием магнитных полей в тканях индуцируются электрические токи и поля, которые меняют скорость биохимических и биофизических процессов. Снижается отек, купируется болевой симптом, положительно воздействует на состояние пациента, является профилактикой контрактур. Курс — 5-9 сеансов, каждая процедура длится от 6 до 20 минут.
- Лазерная терапия.
Концентрированный поток света улучшает заживление шва, стимулирует процессы регенерации. Его действие заключается в облучении проблемной зоны светом определенной волны. Высокая точность воздействия, практическое отсутствие побочных явлений, отличная эффективность сделала этот метод очень востребованным во всех областях медицины, как на лечебном этапе, так и на этапе восстановления.
- Ультразвуковая терапия.
Ультразвуковые колебания помогают нормализовать процесс выработки эластина и коллагена. Благодаря сеансам быстрее восстанавливаются пораженные волокна, уменьшается застой лимфы, снимается отечность. Методика часто применяется при разрыве сухожилия в реабилитационном периоде.
- Ударно-волновая терапия.
Ударные волны локально действуют непосредственно на костные и хрящевые ткани. Они стимулируют тканевой метаболизм, восстанавливают клеточные структуры, ускоряют подвижность сустава.
- Электростимуляция задней группы мышц голени.
Электростимуляция мышц — принудительное сокращение задних мышц голеностопа благодаря накожным электродам. Атрофия после длительной иммобилизации не позволяет полноценно задействовать сухожилие, а действие тока, направленное на сокращение мышц, приводит их в тонус, то есть стимулирует пассивные сокращения мышц. Благодаря данной процедуре в совокупности с ЛФК и массажем, процесс восстановления продвигается значительно легче и безболезненнее.
***
Правильно назначенные физиопроцедуры помогают быстрее восстановиться. Их можно сочетать и комбинировать на усмотрение лечащего врача. Но сеансы не могут заменять стандартные методики, они их только дополняют. Для каждого этапа восстановления специалист предлагает определенный спектр процедур. Европейский Центр ортопедии и терапии боли укомплектован самой современной техникой. Высокопрофессиональные ортопеды после детального обследования предложат оптимальную схему лечения (восстановления) после травмы ахиллова сухожилия.
Источник

