Нарушение подвижности голосовых связок
Содержание статьи
ричины, признаки и диагностика паралича и фиксации голосовой складки
Причины, признаки и диагностика паралича и фиксации голосовой складки
Одностороннее ограничение подвижности голосовых складок может быть вызвано либо их параличом/парезом, либо фиксацией. Паралич/парез складок встречаются гораздо чаще, чем фиксация перстнечерпаловидного сустава или иные структурные нарушения. При фонации голосовые складки смыкаются как створки дверей на петлях; при глотании они крепко сжимаются, подобно сфинктеру.
Выраженность симптомов при одностороннем ограничении подвижности будет сильно зависеть от того, в каком положении находится пораженная складка, и от степени нарушения соприкосновения складок. Чаще всего пациентов беспокоит изменение голоса, афония (отсутствие голоса), дисфония, диплофония (одновременное образование двух тонов разной высоты при произнесении одного звука).
Аспирация при неосложненном периферическом неврогенном параличе встречается редко, чаще она возникает при сочетании поражения центральной нервной системы с нарушением функции верхнего гортанного или блуждающего нерва.
а) Частота паралича голосовой складки. Из всех пациентов, обращающихся в специализированные фониатрические отделения по поводу нарушений голоса, одностороннее ограничение подвижности голосовых складок составляет 1-5% (в зависимости от профиля конкретного медицинского учреждения).
К примеру, в центре, занимающимся хирургией основания черепа и онкологией, число случаев ятрогенного паралича голосовых складок будет достаточно велико. Также односторонний парез голосовых складок встречается примерно у 1% пациентов, которым выполнялась интубация трахеи.
б) Терминология и классификация одностороннего паралича голосовой складки. Односторонний паралич голосовых складок обычно описывается по расположению неподвижной складки: медианное (по средней линии), парамедианное (около средней линии), промежуточное (частично открытая голосовая щель) и трупное (широко открытое, латерализованное).
Фиксация перстнечерпаловидного сустава может возникнуть вследствие фиброза, анкилоза или даже подвывиха. Посттравматический вывих перстнечерпаловидного сустава встречается редко.
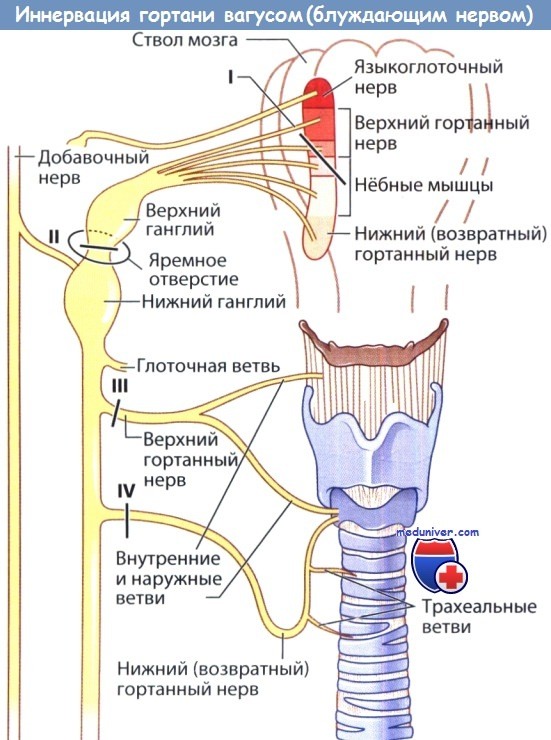
Блуждающий нерв и его ветви: места возможного поражения (I—VI) и его влияния на гортань.
Какой-либо строгой закономерности, определяющей положение парализованной голосовой складки, не существует, выявлена лишь тенденция:
I — поражение двойного ядра (кровоизлияние, опухоль) вызывает паралич голосовой складки в промежуточном и парамедианном положении;
II — перерыв на уровне яремного отверстия (опухоли основания черепа, аневризмы внутренней сонной артерии) над нижним узлом вызывает паралич верхнего и возвратного гортанных нервов.
Голосовая складка находится в промежуточном положении, мышцы мягкого нёба парализованы.
Локализация поражения на уровне яремного отверстия может вызвать также сопутствующий паралич языкоглоточного, добавочного и подъязычного нервов;
III — перерыв блуждающего нерва на уровне верхнего гортанного нерва (операции на сонной артерии) вызывает потерю тонуса перстнещитовидной мышцей и слабость голосовой складки;
IV — рассечение возвратного гортанного нерва (например, при операциях по поводу бронхогенного рака легкого, аневризмы аорты, заболеваний щитовидной железы) вызывает паралич голосовой складки с расположением ее в парамедианном положении.
в) Анатомия. Иннервация голосовых складок осуществляется верхним гортанным нервом и возвратным гортанным нервом. Верхний гортанный нерв в первую очередь чувствительный, возвратный гортанный — двигательный. Возвратный гортанный нерв получил свое название из-за своего необычного пути прохождения: в составе блуждающего нерва (в сонном влагалище) он проходит от основания черепа до грудной клетки, затем огибает слева дугу аорты, а справа — плечеголовной ствол (безымянную артерию).
Сделав петлю, нерв возвращается обратно к гортани, пролегая в трахеопищеводной борозде. Клиницисту важно понимать анатомию возвратных гортанных нервов, т.к. их повреждение может возникнуть абсолютно на любом уровне, от основания черепа до грудной клетки.
Также врачу необходимо знать анатомию перстнечерпаловидного комплекса. Черпаловидные хрящи соединяются с суставными поверхностями на верхней суставной площадке задней пластинки перстневидного хряща. Перстнечерпаловидные суставы являются истинными синовиальными суставами, движения которых осуществляются в трех плоскостях. Они способны не только вращаться и скользить, но также сдвигаться кпереди и наклоняться, почти «съезжая» с суставных поверхностей.
Высокая степень подвижности перстнечерпаловидных суставов, важных как для фонации, так и для дыхания, обеспечивается сложным взаимодействием наружных и внутренних мышц гортани. Голосовые отростки черпаловидных хрящей должны быть одинаковы по высоте для того, чтобы голосовые складки располагались на одном уровне. Разница в высоте голосовых отростков ведет к асимметрии голосовых складок, и, соответственно, к дисфонии.
Разница в высоте голосовых отростков является одним основанием для проведения оперативного вмешательства при одностороннем параличе гортани.

г) Причины одностороннего паралича голосовой складки. Паралитическая дисфония (односторонний паралич гортани) встречается гораздо чаще, чем фиксация перстнечерпаловидного сустава. Последняя может развиваться вследствие тупой травмы, интубации трахеи, воспаления при ларингофарингеальном рефлюксе и/или системных заболеваниях (чаще всего при ревматоидном артрите). Также к фиксации перстнечерпаловидного сустава могут приводить опухоли хрящей гортани, например, хондросаркома перстневидного хряща.
Односторонний парез гортани в большинстве случаев является идиопатическим; многие пациенты сообщают о том, что развитию пареза предшествовал эпизод инфекции верхних дыхательных путей. Далее в порядке убывания частоты следуют оперативные вмешательства на органах головы и шеи, неврологические заболевания, опухоли шеи и грудной клетки, интубация, травма шеи или грудной клетки.
За последние годы несколько изменилась частота встречаемости ятрогенных причин паралича: каротидная эндартерэктомия (38%) потеснила тиреоидэктомию (30%). Операции по поводу поражения основания черепа и новообразований головы и шеи составляют 14%, интубация трахеи— 10%. Оставшиеся 8% процентов приходятся на кардиохирургические и прочие вмешательства. Среди опухолей, вызывающих односторонний паралич голосовых складок, чаще всего встречаются рак верхушки легкого, рак щитовидной железы, рак пищевода и рак гортаноглотки.
Течение заболевания. Наиболее частым симптомом одностороннего паралича или фиксации голосовой складки является дисфония. В некоторых случаях могут присутствовать дисфагия, кашель и аспирация. При сборе анамнеза важно уточнить характер начала заболевания: внезапный или постепенный. Постепенное нарастание симптомов более характерно для опухолей, поражающих один или несколько нервов гортани, или онкологических и неврологических заболеваний.
Если паралич возник вследствие известной причины, например, оперативного вмешательства или травмы, у большинства пациентов можно ожидать восстановления нормального голоса в течение года. Нормализация голосовой функции часто возникает даже при отсутствии какого-либо лечения, она не обязательно сопровождается восстановлением подвижности голосовой складки. Возможна изокинетическая реиннервация голосовой складки, хотя и не восстанавливающая подвижность, но обеспечивающая необходимый для медиализации складки значительный мышечный тонус.
При сохранной функции второй голосовой складки эти изменения приводят к восстановлению или даже полной нормализации голоса. При отсутствии повреждении возвратного гортанного нерва можно ожидать постепенного полного восстановления подвижности голосовой складки.
Возможные осложнения паралича складки. Помимо дисфонии из-за невозможности полного смыкания голосовых складок дополнительная нагрузка при голосообразовании приводит к развитию вторичных изменений на участках соприкосновения (полипы, полипозный хордит, узелки, кисты, псевдокисты и даже гранулемы голосовых отростков). Если голосовая щель не смыкается во время глотания, может возникать аспирация и, в тяжелых случаях, пневмония.

д) Диагностика одностороннего паралича голосовой складки:
1. Жалобы. Пациенты могут предъявлять жалобы на охриплость, диплофонию (двойной тон), необходимость совершения усилий при фонации и разговоре, одинофонию (боль при фонации), чувство нехватки воздуха, повышенную утомляемость голоса, аспирацию, хронический кашель. Из-за неполного закрытия голосовой щели чаще всего возникают охриплость, потребность в дополнительных усилиях при разговоре, утомляемость голоса.
2. Осмотр. Как уже отмечалось ранее, важно уточнить время начала и длительность симптомов. Также необходимо узнать о событиях, предшествовавших потере голоса (респираторное заболевание, хирургическое вмешательство на органах шеи или грудной клетки). Необходимость восстановления функции зависит от наличия аспирации, голосовых потребностей пациента и степени, в которой нарушение голоса влияет на его жизнь.
Перед выполнением эндоскопии гортани, следует внимательно прислушаться к голосу пациента. «Влажный» голос характерен для снижения чувствительности гортани. Достаточна ли громкость голоса для разговора в тихом помещении? Достаточна ли громкость голоса для подавления фонового шума? Обратите внимание на характер кашля. При осмотре органов головы и шеи особое внимание следует уделить функции черепных нервов, а также поиску возможных новообразований (особенно щитовидной железы), которые могут вызывать вторичное нарушение подвижности голосовых складок.
Наконец, для постановки диагноза одностороннего паралича гортани требуется эндоскопический осмотр. В прошлом был широкого распространен осмотр при помощи гортанного зеркала, но к нашему времени данный метод устарел. Сейчас осмотр гортани чаще всего выполняется фиброларингоскопом. Перед осмотром пациенту желательно объяснить суть приема «иии — вдох через нос». Произнесение долгого гласного звука, например, звука «иии» приводит голосовые складки, в то время как резкий вдох носом («нюхательное» движение») открывает голосовую щель.
Прием «иии — вдох носом» является отличным способом оценить подвижность голосовых складок. Помимо степени подвижности складок, оценивается их положение, наличие атрофии или провисания, высота голосовых отростков.
При одностороннем парезе чаще всего обнаруживается ограничение подвижности и провисание голосовой складки, а также гиперкинетический механизм закрытия голосовой щели со сжатием структур надголосового пространства и глотки. При одностороннем парезе либо при двустороннем парезе со значительной разницей в натяжении голосовых складок отмечается аксиальное смещение и ротация структур гортани во время произнесения звуков высокой частоты (чаще при ослаблении перстнещитовидной мышцы и асимметричной функции внутренних мышц гортани).
Данные изменения в динамике возникают из-за несбалансированного закрытия голосовой щели при поражении только верхнего гортанного нерва. Но чаще подобные изменения встречаются при двустороннем парезе.
При одностороннем парезе стробоскопия показывает повышение амплитуды голосовой складки, свидетельствующее о снижении ее тонуса. Также при стробоскопии можно оценить форму остаточной голосовой щели, уточнить ее расположение (ближе к передним или к задним отделам). Следует обратить внимание и на степень контакта голосовых отростков (до того, как начнут действовать компенсаторные механизмы).
Наконец, необходимо оценить количество слизи в гортани, ее наличие в грушевидных синусах и в позадиперстневидной области, затекание в голосовую щель и трахею. Чувствительность можно оценить, коснувшись концом эндоскопа слизистой надголосовой области; в норме должно отмечаться закрытие голосовой щели. Для глоточной дисфунции характерно отсутствие сжимания глотки при фонации высоких звуков, а также расширение грушевидных синусов.
Сочетание снижения чувствительности, дисфункции мышц глотки и наличия стояния слизи должно насторожить врача в отношении повышенного риска аспирации (даже при отсутствии характерных жалоб, т.к. аспирация может быть скрытой).
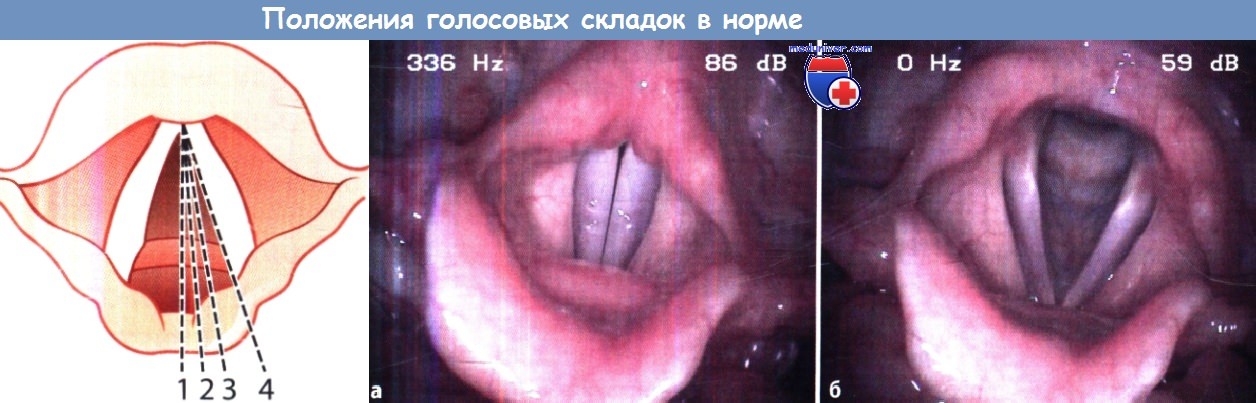
Положения, которые могут занимать голосовые складки:
1 — срединное, или фонаторное, положение; 2 — парамедианное положение;
3 — промежуточное положение; 4 — латеральное (дыхательное) положение.
а Гортань при фонации в норме.
б Вид гортани в норме во время дыхания.
3. Дополнительные методы обследования. Наиболее важным исследованием, позволяющим отличить парез голосовой складки от ее фиксации, является электромиография гортани (ЭМГ). Данное исследование представляет собой электрический нейродиагно-стический метод обследования, во время которого во внутренние мышцы гортани вводятся тонкоигольчатые электроды.
ЭМГ позволяет не только уточнить, какие мышцы поражены, но и спрогнозировать вероятность их восстановления. Обычно исследование проводится в срок от 2 до 6 месяцев после появления паралича/пареза. Если прогноз неблагоприятный, то нет смысла откладывать лечение на 12 месяцев, как это делалось ранее, а можно сразу переходить к процедурам перманентной реабилитации.
Для оценки степени смыкания голосовой щели можно использовать и другие аэродинамические и акустические исследования, а также электроглоттографию.
Если этиология пареза неясна, большинство врачей предпочитает для начала исключить периферическое поражение нерва: лабораторные исследования для выявления инфекционных заболеваний нервной системы (болезнь Лайма, лихорадка Западного Нила), а также КТ шеи для исключения опухолей, поражающих гортанные ветви блуждающего нерва.
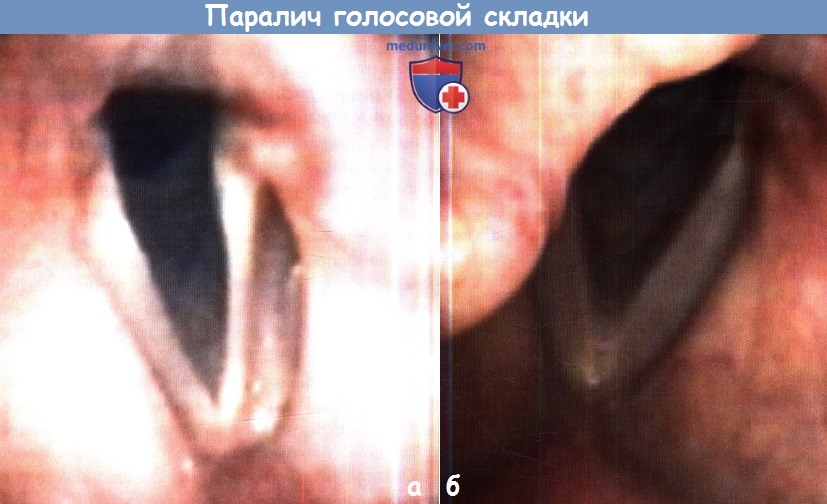
а — Паралич левой голосовой складки с ее атрофией и провисанием.
б — Паралич правой голосовой складки со смещением черпаловидного хряща кпереди и сокращением длины голосовой складки.
Атрофия менее выражена, чем на (а).
При неподвижности левой голосовой складки следует как минимум выполнить рентгенографию органов грудной клетки для оценки грудного компонента левого возвратного нерва; лучше же выполнить КТ органов грудной клетки, т.к. она является более чувствительным исследованием для выявления новообразований в аортопульмональном окне. Если наличие других симптомов вызывает подозрение на демиелинизирующее заболевание, показаны МРТ головного мозга и консультация невролога.
При идиопатическом парезе гортани авторы данной статьи предпочитают в первую очередь выполнять ЭМГ гортани, которая позволяет и уточнить причину паралича, и определить сроки его возникновения («ранний» или «поздний» парез). Наличие спонтанной активности является признаком сохраненной иннервации («ранний»). Если верхний гортанный нерв не поражен (что выясняется при оценке состояния ипсилатеральной перстнещитовидной мышцы), выполняется КТ шеи (от основания черепа до верхнего средостения).
При поражении или аномалии верхнего гортанного нерва, также выполняется МРТ головного мозга и основания черепа.
Если же на ЭМГ выявляются признаки позднего паралича (крупные полифазные моторные единицы, отсутствие спонтанной активности) в лучевых методах нет необходимости. Однако в сомнительных случаях они могут использоваться для исключения периферической нейропатии (сдавления опухолью) или неврологических заболеваний (например, рассеянного склероза).
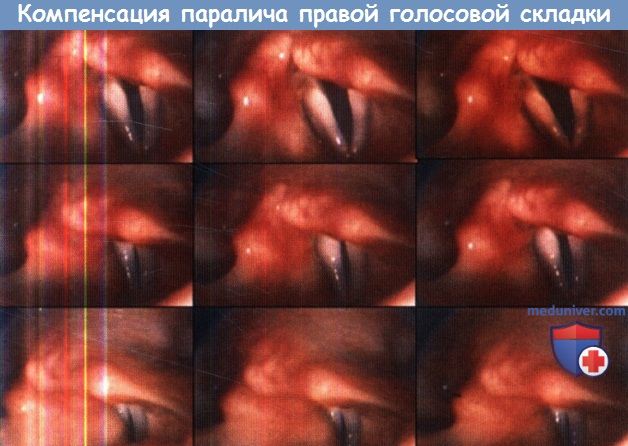
Компенсаторная биомеханика при параличе левой голосовой складки.
— Вернуться в оглавление раздела «отоларингология»
Оглавление темы «Болезни гортани»:
- Причины, диагностика и лечение нарушения голоса (дисфонии)
- Причины, признаки и диагностика ларингита
- Лекарства для лечения ларингита и операция
- Изменения гортани при ревматоидном артрите
- Изменения гортани при системной красной волчанке (СКВ)
- Изменения гортани при полихондрите
- Изменения гортани при саркоидозе
- Изменения гортани при гранулематозе Вегенера
- Изменения гортани при амилоидозе
- Причины, признаки и диагностика паралича и фиксации голосовой складки
Источник
ричины, признаки и диагностика двустороннего ограничения подвижности голосовых складок
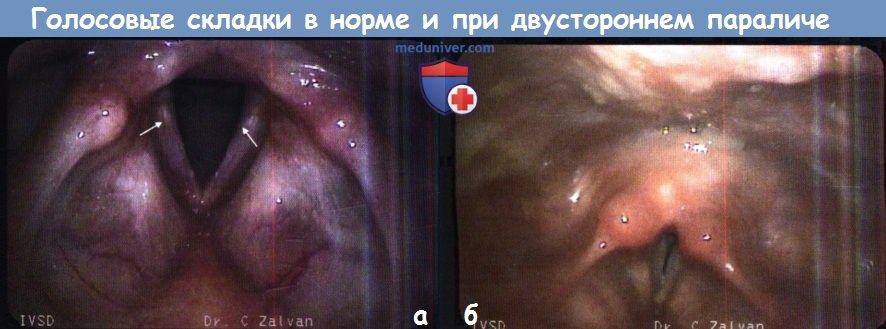
Причины, признаки и диагностика двустороннего ограничения подвижности голосовых складокДвусторонний паралич гортани является одним из вариантов двустороннего ограничения подвижности голосовых складок, который чаще всего приводит к развитию обструкции дыхательных путей. И хотя существует множество возможных причин двустороннего паралича, относительно часто встречаются лишь несколько из них. Большинство из них имеют нейрогенную природу, т.е. вызваны либо прямым повреждением нерва, либо имеют центральный характер. Вопреки расхожему мнению, пациенты с двусторонним параличом гортани часто имеют нормальный голос и в большинстве случаев предъявляют жалобы на симптомы стеноза гортани: одышку при физической нагрузке, снижение выносливости при физической нагрузке, дисфагию, стридор. При осмотре визуализируются неподвижные голосовые складки, уменьшение просвета голосовой щели и межчерпаловидного пространства. По мере уменьшения просвета голосовой щели симптомы стеноза гортани нарастают. а) Эпидемиология. Двусторонний паралич гортани встречается крайне редко. Травма обоих возвратных гортанных нервов случается менее чем в 1% всех тиреоидэктомий и других операций на голове и шее. Метастатическое или опухолевое поражение обоих гортанных нервов тоже встречается редко. У детей около 2-5% всех двусторонних параличей являются врожденными, чаще всего они связаны с мальформацией Арнольда-Киари, которая встречается с частотой 1:1000 живорождений. Наиболее часто двусторонний паралич гортани возникает при мальформации II типа. Примерно у 1/3 таких детей к пяти годам развивается то или иное поражение ствола головного мозга; около 30% из них погибнут, чаще всего вследствие осложнений со стороны дыхательной системы. б) Классификация двустороннего паралича голосовых складок. Паралич гортани подразделяется на односторонний и двусторонний. При двустороннем параличе гортани проявления заболевания зависят от положения голосовых складок, которое может быть медианным, парамедианным или латеральным. Чем медиальнее расположены складки, тем тяжелее нарушение дыхания; чем латеральнее расположены складки, тем тяжелее дисфагия и хуже качество голоса. в) Анатомия. Для определения причины двустороннего паралича гортани важно знать анатомию возвратного гортанного нерва. Являясь одной из ветвей блуждающего нерва, он отходит от продолговатого мозга и через яремное отверстие выходит на шею. У нижнего (узлового) ганглия от него отходит верхний гортанный нерв, который проходит вдоль глотки, медиальнее влагалища внутренней сонной артерии, и затем разделяется на наружную и внутреннюю ветви. Затем левый возвратный нерв в составе блуждающего нерва проходит кпереди от общей сонной артерии над дугой аорты, где отделяется от своей основной ветви. После чего левый возвратный нерв идет кзади и в медиальном направлении, огибает артериальную связку, проходит наверх в трахеопищеводной борозде и затем вступает в гортань у задней поверхности щитоперстневидного сустава. Он обеспечивает иннервацию всех внутренних мышц гортани, за исключением перстнещитовидной мышцы. Правый возвратный нерв отходит от блуждающего нерва кпереди от правой подключичной артерии, огибает ее, поднимается в трахеопищеводной борозде и вступает в кзади от перстнещитовидного сустава. Знание этих анатомических особенностей важно для понимания возможных причин двустороннего паралича гортани. На уровне продолговатого мозга поражение обоих блуждающих нервов может вызвать какое-либо неврологическое заболевание (инсульт, опухоль, гидроцефалия). Во всех других случаях патологический процесс повреждает одновременно оба возвратных гортанных нерва на каком-либо их участке. Также необходимо понимать анатомию голосовой щели и черпаловидного пространства. Большая часть потока воздуха проходит через заднюю часть голосовой щели, называемую иногда дыхательной щелью. Эта область расположена кзади от верхушек голосовых отростков, ограничена обоими черпаловидными хрящами, межчерпаловидной мышцей и слизистой оболочкой гортани. Единственной мышцей, расширяющей голосовую щель, является задняя перстнечерпаловидная мышца. Для появления стридора расстояние между голосовыми отростками чаще всего должно быть меньше 4 мм. В соответствии с принципом Бернулли, увеличение объема потока воздуха при повышенной физической нагрузке может вести к дополнительной пассивной аддукции голосовых складок, в результате чего стридор возникает даже в тех случаях, если расстояние между голосовыми отростками несколько больше 4 мм.
г) Причины двустороннего ограничения подвижности голосовых складок. Большая часть двусторонних параличей гортани имеет ятрогенную природу. Чаще всего возвратные гортанные нервы повреждаются при тиреоидэктомии (обычно при последующих операциях на щитовидной железе на фоне уже имеющегося одностороннего пареза). При анализе группы из 72 пациентов с двусторонним параличом гортани, в качестве причин наиболее часто встречались: ятрогенная причина (37%), злокачественные новообразования (14%), интубация трахеи (13%), неврологические заболевания (11%), в 11% случаев точной причины установить не удалось. Паралич гортани является второй по частоте встречаемости аномалией дыхательных путей у детей, составляя около 5-10% врожденных заболеваний; 30-62% из них приходятся на двусторонний паралич. Примерно половине из этих детей требуется то или иное вмешательство на дыхательных путях, чаще всего трахеотомия. Наиболее часто двусторонний паралич гортани у детей развивается вследствие мальформации Арнольда-Киари, гидроцефалии, миеломенингоцеле. Остальные случаи имеют нейрогенную, ятрогенную или травматическую природу.
Патогенез. Двустороннее ограничение подвижности голосовых складок может возникать вследствие системных неврологических заболеваний, повреждения обоих возвратных гортанных нервов или двойного ядра, а также вследствие механической фиксации обоих перстнечерпаловидных суставов. Объем проходящего через голосовую щель воздуха будет зависеть от положения голосовых складок. Если неподвижные складки находятся в медианном или парамедианном положении, развивается стеноз гортани; при их латеральном положении пациента беспокоят дисфония и аспирация. Фиксация перстнечерпаловидных суставов встречается редко. О ней стоит думать в случаях, когда паралич развился после травмы, после длительной интубации, либо на фоне ревматоидного артрита. К фиксации суставов приводят некроз, фиброз, хроническое воспаление с отложением иммунных комплексов; в данном случае нервная проводимость не страдает, но из-за того, что черпаловидные хрящи находятся в фиксированном состоянии, развивается неподвижность голосовых складок. Течение. Согласно данным ретроспективного исследования серии случаев, самопроизвольное восстановление после двустороннего пареза гортани у взрослых встречается в 13% случаев. Из них 15% развились вследствие интубационной травмы. В 44% случаев восстановилась подвижность одной голосовой складки. У детей же восстановление наблюдается в 48-60%. Трахеотомия требуется менее чем 50% взрослых пациентов с двусторонним параличом гортани. Данные по частоте выполнения трахеотомии у детей варьируют в различных исследованиях от 19 до 68%.
д) Осложнения двустороннего паралича голосовых складок. Обструкция дыхательных путей и смерть вследствие асфиксии являются наиболее опасными осложнениями. Наиболее часто встречаются дисфония, неэффективный кашель, хроническая аспирация, аспирационная пневмония, дисфагия. Некоторых пациентов беспокоит хроническая общая усталость, т.к. для обеспечения нормального дыхания им приходится прикладывать дополнительные физические усилия. е) Диагностика двустороннего ограничения подвижности голосовых складок: 1. Жалобы. Вопреки распространенному мнению, у пациентов с двусторонним парезом гортани качество голоса обычно удовлетворительное; в некоторых случаях их может беспокоить диплофония, снижение силы голоса, утомляемость голоса, компенсаторное напряжение мышц. Дисфония с придыханием возникает при смещении одной или двух голосовых складок в латеральном направлении, которое также сопровождается усилением потока выдыхаемого воздуха. Также следствием недостаточного смыкания голосовых складок могут стать дисфагия, слабость кашля и пневмония. Клиническая картина при двустороннем параличе/парезе гортани крайне вариабельна. В некоторых случаях пациент может не предъявлять каких-либо жалоб, иметь нормальный голос и достаточное дыхание. Такие пациенты могут описывать приступы одышки, легкого стридора, «хрипов» во время эпизодов ОРВИ; часто таким пациентам выставляется диагноз бронхиальной астмы. Другой конец спектра обычно представлен начинающейся дыхательной недостаточностью, одышкой и стидором. Пациенты будут жаловаться на «свист» при вдохе (стридор). На первых этапах нарушения подвижности складок стридор обычно инспираторный. По мере развития полноценного паралича он может стать смешанным (тип стридора зависит от положения голосовых складок в покое). При интраоперационном повреждении обоих возвратных гортанных нервов симптомы могут возникать сразу после экстубации, когда сразу же появляются стридор и признаки дыхательной недостаточности. Иногда симптомы развиваются постепенно, по мере медиализации голосовых складок. Пациенты могут постепенно адаптироваться к суживающемуся просвету голосовой щели, какие-либо жалобы могут не беспокоить их вплоть до тех пор, пока не возникнут внезапные изменения в нормальной анатомии гортани. На фоне уже имеющегося стеноза гортани, любое воспалительное заболевание (ларингофарингеальный рефлюкс, ОРЗ с ларингитом, а также набор веса) может привести к декомпенсации. 2. Осмотр. Прежде всего необходимо оценить внешний облик пациента. Выраженность клинических симптомов зависит от тяжести стеноза. Пациент может быть как абсолютно спокойным, так и находится в состоянии тревоги, испытывать страх смерти. Голос может быть как абсолютно нормальным, так и охрипшим, диплофоничным, с придыханиями. Могут присутствовать признаки дыхательной недостаточности: тяжелое дыхание, стридор, западение межреберных промежутков и надключичных ямок, цианоз. Фиброларингоскопия выполняется либо в амбулаторных условиях, либо, при интраоперационном повреждении возвратных гортанных нервов, в операционной или комнате пробуждения. Если после выполнения тиреоидэктомии или полной тиреоидэктомии у пациента с уже имеющимся односторонним параличом гортани подозревается поражение второго гортанного нерва, фиброларингоскопию можно выполнить сразу в операционной. При признаках двустороннего паралича пациента следует немедленно реинтубировать, не дожидаясь декомпенсации. При фиброларингоскопии оценивается положение голосовых складок, ширина голосовой щели, наличие рубцов межчерпаловидного пространства и любых других факторов механической обструкции. Видеостробоскопия позволяет оценить вибрацию и подвижность голосовых складок при фонации.
3. Дополнительные методы обследования. Определиться с прогнозом при нейропатии или после ятрогенного повреждения возвратного гортанного нерва помогает электромиография (ЭМГ) гортани. Также ЭМГ позволяет провести дифференциальный диагноз между фиксацией черпалоперстневидного сустава (встречается крайне редко) и травматической нейропатией. Для уточнения прогноза ЭМГ рекомендуется выполнить в течение 2-6 месяцев с момента развития пареза. Прогноз благоприятный при наличии рекрутинга и множественных полифазных потенциалов. Признаками неблагоприятного прогноза являются гигантские волны при отсутствии подвижности складок, потенциалы фибрилляции, низкий рекрутинг, синкинезия. ЭМГ может использоваться не только с прогностическими целями, но также для диагностики некоторых неврологических, метаболических или миопатических заболеваний голосовых складок. Более детально электромиография описана в главе 80. Если причиной паралича не является интраоперационная травма возвратного гортанного нерва, необходимо прибегнуть к лучевым методам диагностики. Обычно для выявления опухолей грудной клетки и средостения достаточно лишь простой рентгенографии органов грудной клетки, хоть они и не обладают такой степенью чувствительности в отношении поражения сердца и легких, как КТ или МРТ. Выполняется КТ или МРТ от основания черепа до дуги аорты. Оценивается состояние возвратных гортанных нервов на всем их протяжении, исключается мальформация Арнольда-Киари, опухоли ствола мозга (первичные опухоли, метастазы, сосудистые мальформации), другие неврологические заболевания. Назначения большого количества лабораторных исследований обычно не требуется. При наличии соответствующей клиники выполняется определение титров антител к возбудителю боррелиоза, антител к бледной трепонеме, цитоплазматические антинейтрофильные цитоплазматические аутоантитела (cANCA), очищенный дериват протеина, ревматоидный фактор (РФ), антинейтрофильные антитела (АНА), ангиотензинпревращающий фермент (АПФ), скорость оседания эритроцитов (СОЭ), С-реактивный белок. Для оценки степени дыхательной недостаточности могут назначаться исследования функции легких. Результаты могут быть крайне вариабельны, исследование функции легких нельзя использовать в качестве единственных диагностических данных. Чаще всего отмечается притупление инспираторной кривой и уплощение экспираторной кривой. Многие исследования показали отсутствие корреляции между результатами исследования легочной функции и шириной голосовой щели, тем не менее, после выполнения оперативных вмешательств можно повторно оценить функцию легких и сравнить ее с исходными результатами. При подозрении на рубцовый процесс в области межчерпаловидного пространства или анкилоз перстнечерпаловидного сустава ларингоскопия должна выполняться в условиях операционной. Оба этих состояния встречаются редко, но их следует учитывать у пациентов с длительной интубацией или травмой гортани в анамнезе. Концом какого-либо инструмента ощупываются черпаловидные хрящи, оценивается их пассивная подвижность. Подскладочное пространство и трахея осматриваются на предмет травмы, сужения или грануляций. 4. Дифференциальная диагностика. Существует множество возможных причин двустороннего паралича гортани, которые у взрослых и детей встречаются с различной частотой. — Также рекомендуем «Выбор времени и метода лечения двустороннего паралича голосовых складок» Оглавление темы «Заболевания гортани»:
|
Источник