Ортезы при разрыв ахиллова сухожилия
Содержание статьи
Восстановление и ортез после разрыва ахилла
Восстановление и ортез после разрыва ахилла
Добрый день.
Мужчина, 42 года, 19085.
Порвал ахилл на тренировке 02102018. Сразу на полчаса в холод, потом домой за вещами и в больницу. Через 6 часов был прооперирован. «Подкожный разрыв левого ахиллова сухожилия. Закрытый чрезкожный шов ахиллова сухожилия слева»
Наложили гипсовую лангету по верхней части ноги от пальцев до коленной чашечки.
Домой выписали через день, после обеда 04102018.
Принимал как написано в выписке НПВС (Найз) + Омепразол + Ксарелто три дня после выписки, боли не было вообще, только стул испортился. На четвертый день пить Найз перестал. Сейчас принимаю только Ксарелто.
Болей в области шва сейчас почти нет, только гипс сильно давил на кости и натирал лодыжку, пока его при перевязке пару дней назад не отогнула врач щипцами. На лодыжке слева между гипсом и швом, в районе косточки, большой отек. Отек чувствуется, тупая боль, но несильная.
На перевязки хожу в местную травматологию, там лечащий врач женщина пенсионного возраста.
Делает перевязки раз в три дня, про швы говорит что там все хорошо, про отек «так и должно быть». Швы вообще хотела вчера (на 10-й день) снять. На мои возражения, что в выписке написано «швы снять на 21-й день» врач удивилась, говорит «что-то они там неправильно написали, надо снять сейчас». Когда увидела шов, сказала что-то вроде «ууу какой хитрый шов, внутренний, я такой снимать не умею, поедешь на 21 день в больницу». На мои вопросы о реабилитации, замене гипса на ортез и т.п. пожимает плечами. Каталог с ортезами, который мне дали в больнице, видела похоже вообще в первый раз, поскольку даже не поняла какие там ортезы для чего. В больнице при выписке лечащий врач тоже особо не сказал ничего, по сравнению с другими пациентами у меня был самый легкий случай, внимания я получал соответственно.
Передвигаюсь сейчас на костылях, или прыгаю на одной ноге. На травмированную ногу не наступаю, только когда сижу сидя или лежу в кровати с согнутыми ногами, ставлю эту ногу на стопу.
Через неделю после операции был вынужден съездить на работу с костылями, почти весь день провел сидя, нога отекла, к вечеру и ночью ныла, потом вроде прошло.
Прошу помощи травматологов, более квалифицированных чем персонал в местной поликлинике — имеет ли мне смысл приобретать ортез и что вообще делать для реабилитации? Лечащий врач из больницы отметил в каталоге Orlett HAS 301.
Имеет ли смысл показаться куда-то с отеком? По Москве могу подъехать лично на осмотр консультацию, если кто-либо из Московских представителей на форуме найдет возможность принять меня или посоветует, к кому обратиться.
Вопрос связан как с долговременным «правильным» восстановлением, так и с тем фактом, что мне с 1 по 8 ноября предстоит командировка с двухчасовым перелетом и деловыми встречами, которые готовились год и перенести практически нереально. Хотел бы максимально возможно подготовиться, чтобы не было дискомфорта и чтобы не навредить в длительной перспективе. На врача в местной поликлинике, к сожалению, надежды почти нет.
Выписка во вложении. Заранее спасибо за ответы.
Источник
Иммобилизация при травме ахиллова сухожилия
Успех лечения после травмы ахиллова сухожилия зависит не только от своевременного и качественного сшивания волокон, но и от правильной реабилитации. Большое значение на первом этапе восстановления играет иммобилизация.
Иммобилизация обеспечивает жесткую фиксацию ноги, особенно в зоне локализации сухожилия. Иммобилизацию осуществляют с помощью гипсовой лонгеты, пластикового гипса, ортезов (брейсов). Решение вопроса о том, какой вариант подойдет лучше, осуществляется совместно с лечащим врачом. Выбор зависит от многих факторов – возраста, физической подготовленности, мотивации пациента, тяжести процесса.
Первая помощь пострадавшему также заключается в фиксации ступни обычно шиной. Надо уложить травмированную ногу таким образом, чтобы пятка была опущена вниз, а передний край стопы приподнят.
В дальнейшем жесткая фиксация в виде гипса ноги актуальна при обнаружении растяжения или надрыва волокон ахиллова сухожилия. Динамическая фиксация осуществляется после операции путем применения ортеза.
Гипсовая иммобилизация
Все чаще гипс используется в рамках консервативной терапии, если не было применено хирургическое вмешательство. Ортопед подбирает оптимальный вариант, учитывая состояние пострадавшего и степень поражения сухожилия. Сегодня применяют два варианта гипсования, каждый из которых имеет свои плюсы и минусы.
- Гипсовая лонгета
Достоинства
- надежно фиксирует ногу
Минусы
- неудобная
- тяжелая
- исключает движение в суставах
- нельзя мочить
- может сломаться
- гипс крошится, вызывая раздражение;
- давит на косточки;
- сложно проводить медицинские манипуляции
- Пластиковый гипс
Недостатки
- цена
Достоинства:
- легче традиционного гипса;
- надежнее гипса;
- более удобные
- не боятся воды
Жесткая фиксация производится до окончания острого периода и начала реабилитационных мероприятий.
Функциональная иммобилизация
На послеоперационном этапе в последнее время все чаще применяют ортезы, которые являются альтернативным вариантом иммобилизации голеностопного сустава с помощью классического гипса. Спектр ортезов весьма широк и разнообразен, поэтому они могут использоваться на любой стадии реабилитации. Ортезы – это особая конструкция, в которой можно настроить все необходимые параметры, вплоть до регуляции угла положения стопы. Материалы используются разные – металл, термопластик, текстиль, эластичные ткани, углеродное волокно. Чаще материал комбинируется. Ортез должен быть правильного размера, иначе может быть нарушено кровообращение

Ортезы разгружают ахиллово сухожилие, снимают давление на голеностоп, корректируют деформированный сустав. Есть ортезы фиксирующие, которые жестко обездвиживают сочленение, а есть динамические, которые позволяют и помогают двигаться, ослабляя нагрузки, есть ортезы, которые могут совмещаться с обувью, а есть, которые могут заменять ее. Только лечащий ортопед может порекомендовать необходимый ортез, так как следит за динамикой выздоровления, и знает сопутствующие болезни. Дело в том, что при некоторых заболеваниях сосудов (флебит, окклюзии артерий, венозные язвы) к ортезам стоит подходить осторожно. Кроме того, во время самостоятельного надевания ортеза могут возникнуть трудности – одно неловкое движение или напряжение – сухожилие может опять порваться. Поэтому некоторые ортопеды ортезам предпочитают лонгету, которую перевязывают медсестры под присмотром врача. Пациенты к ортезам относятся более благосклонно, так как они удобнее во многих отношениях. Иногда пациенты жалуются, что лонгета может давить на косточки. В этом случае при перевязке надо проложить лонгету ватой и уложить оптимальным для ноги способом. К функциональному лонгету может быть приделан подпяточник (каблук), который позволит опираться на ногу и поддерживать согнутое положение.
Сразу после операции по разрыву ахиллова сухожилия надевают достаточно жесткий ортез, который обеспечивает ноге покой. Через некоторое время используют полужесткий ортез, который уже не только фиксирует, но и может принимать регулируемую нагрузку на стопу. Как правило, это серьезные конструкции с шинами и пластиковыми вставками, специальной подошвой, высота пятки которой регулируется. Некоторые модели вполне могут заменить на каком-то этапе обувь. Другие модели более мобильные, их можно совмещать с обувью.
Мягкие ортезы используют на заключительном этапе восстановления, они применяются скорее, как профилактика травмирования, они не ограничивают функцию сустава.
Брейсы (специальные ортезы)
Недостатки
- неумелое надевание может привести к ухудшению ситуации;
- возможная аллергия на материал;
- цена
Достоинства
- регуляция угла, под которым обездвижена стопа;
- комфорт в ношении;
- облегчение реабилитации;
- сокращение сроков восстановления
- более быстрый отказ от костылей;
- низкий процент осложнений
- более раннее возвращение к спорту
Внимание! Только ортопед может определить тип бандажа. Вариантов ортезов в настоящее время очень много, каждая модель имеет свои достоинства и недостатки, выбор будет зависеть от характера заживления, качества шва, возможности контроля за тем, как пациент нагружает стопу и т.д. При неправильном выборе ортеза можно нарушить кровообращение и ухудшить ситуацию.
***
Выбор иммобилизации определяет лечащий врач, который видит динамику лечебного процесса. Сегодня все чаще после операционных вмешательств ортопеды предлагают пользоваться ортезами, но только в том случае, если пациент четко выполняет все врачебные предписания, понимая их важность. В случае сомнительной состоятельности пациента лечащий врач применяет жесткую гипсовую повязку в положении умеренного сгибания стопы на 20-30 градусов в течение месяца после операции с последующим ее выведением в физиологическое положение. При сильном растяжении и частичном надрыве сухожилий пяточного сухожилия обычно применяют гипсование.
Источник
Ортезы и бандажи при разрыве Ахиллова сухожилия голеностопного сочленения
Фиксатор ахиллова сухожилия требуется при реабилитации после травм ахилла: разрыве сухожилия, растяжении. Иногда при воспалении или слабости мягких тканей голеностопного сустава требуется фиксация стопы и голени. При этих патологических состояниях человек ощущает сильную боль, невозможно наступать на ногу должным образом. Бандаж на ахиллово сухожилие имеет целью облегчить болевые ощущения и поддержать функции стопы на необходимом уровне.
В каких случаях нужно фиксировать ахилл
Чаще всего бандаж для ахилла требуется на этапе реабилитации после разрыва или растяжения сухожилия. Это серьезные травмы, нарушающие функционирование стопы. При разрыве проводится операция для сшивания разорванных тканей. После пациенту необходимо длительное время носить гипсовую лангетку и циркулярный гипс (на всю ногу).
Когда голеностоп освобождают от оков гипса, стопу приводят в привычное состояние (в загипсованном виде носок должен быть вытянут), после чего необходим специальный фиксатор для ахилла.
Первое время после перенесенной травмы и длительной реабилитации сухожилие еще слабо и может произойти повторный разрыв, даже при малейшей нагрузке. Ортез, назначаемый при разрыве ахилла, поможет этого избежать.
Более того, применение одного из видов бандажа дает пациенту возможность вести довольно насыщенную жизнь. Спустя относительно небольшое время после травмы появляется возможность передвигаться самостоятельно, вернуться к уровню активности, который был до травмы.
Еще один недуг, требующий ношения бандажа – воспаление ахиллова сухожилия. Для него характерны сильные болевые ощущения, мешающие передвижению и ношению обуви. Применение любого суппорта ахилла поможет минимизировать боль и повысить качество жизни.
Специальный бандаж помогает облегчить боль за счет амортизации, которая достигается применение мягких вставок (чаще силиконовых подушечек ) в структуре фиксатора.
Показаниями к ношению подобных девайсов могут быть:
- Ахиллит (воспаление сухожилия);
- Ахоллобурсит (воспаление сумки сухожилия);
- послеоперационная и посттравматическая реабилитация;
- ахиллодиния (болевой синдром) в периоды острого и хронического воспаления сухожилия.
При воспалительных процессах, сопровождающихся болевым синдромом, и в посттравматический период суппорт имеет направленное действие:
| Вид патологии | Механизм воздействия |
| Перенесенные травмы (разрыв сухожилия) | Ускоряет процесс регенерации за счет поддержки и мягкого массажного эффекта. |
| Воспалительные процессы с интенсивным болевым синдромом | Специальные подпяточники и вкладки уменьшают болезненность от нагрузки и напряжения сухожилия. Амортизируют при ходьбе. |
Для разных целей применяют различные виды бандажей и ортезов на голеностопное сочленение. Это могут быть:
- разгружающие бандажи (снижают нагрузку и давление на ахиллесово сухожилие и голеностопное сочленение;
- корректирующие (приводят в норму деформированный сустав);
- регулируемый ортез (позволяет добиться оптимальной фиксации, нужной при конкретном поражении сустава или сухожилия;
- фиксирующий (необходим при травмах для обездвиживания сочленения);
- динамический (позволяет двигаться при проблемах и боли в сухожилии и суставе).
Важно знать, что у этих поддерживающих устройств есть не только достоинства. Противопоказано носить фиксаторы при заболеваниях сосудистой системы:
- окклюзии артерий;
- тромбоз;
- флебит;
- венозные язвы.
Ортезы при порванном ахилловом сухожилии

Бандаж для ахилла из эластичного бинта
Ортез – это усовершенствованный бандаж, приспособление, напоминающее сапожок. Его функции:
- поддержание и восстановление функций сустава;
- воздействие на структуру костной и суставной системы, мышц;
- ослабление нагрузки.
К неоспоримым преимуществам применения ортеза для реабилитации после разрыва сухожилия можно отнести следующее:
- надежная, не доставляющая дискомфорта иммобилизация;
- удобно и функционально: благодаря липучкам и фиксаторам при необходимости можно быстро освободить травмированную ногу, ополоснуть, помассировать, обработать;
- оптимальный вес конструкции (намного легче гипса);
- удобная эргономичная подошва, обладающая амортизирующим и защитным свойством;
- мягкий, приятный коже материал внутри конструкции;
- предполагает длительное использование как в период заживления, восстановления, так и для реабилитации и возвращения нормального функционала стопы.
Для ношения бандажа после травмы можно выбрать подходящую конструкцию. Это могут быть шарнирные и безшарнирные суппорты. Конструкция без шарниров напоминает обычный бандаж с веревочным регулированием, который можно заменить бинтами.
Шарнирный ортез выгодно отличается возможностью дозированного раздельного изменения углов в направлениях сгиба и разгиба стопы. Обеспечивает надежную фиксацию и одновременно подвижность стопы.
Есть разновидности ортезов разной степени жесткости. Какой ортез носить при разрыве ахиллова сухожилия:
| Вид приспособления | Характеристики | Предназначение |
| Мягкий ортез | Тонкое и легкое приспособление для фиксации сустава из довольно эластичных материалов. Напоминает по конструкции тейп, который можно сделать самостоятельно из лейкопластыря, нанеся на нужные места в определенном порядке. | Для поддержки голеностопного сочленения при слабости связок. Людям, увлечением или профессией которых является спорт или балет такие приспособления требуются довольно часто. |
| Полужесткий ортез | Напоминает эластичный бинт. Может быть различной степени фиксации | Травмы средней тяжести. |
| Жесткий ортез | Конструкция с шинами и пластиковыми вставками, уплотненной специальными материалами подошвой. | При разрывах сухожилий и переломах в период реабилитации. Некоторые модели способны полностью обездвижить пострадавший сустав и способствуют регенерации и выздоровлению. |
Сравнение различных видов ортезов и фиксаторов голеностопного сочленения
Существует множество разновидностей фиксаторов и ортезов для поддержки голеностопа (фото некоторых из них приведены в статье). Ниже представлена сравнительная таблица некоторых моделей разных производителей поддерживающих устройств и примерные цены.
| Наименование модели (производитель) | Характеристики | Примерная цена (рублей) |
| Medi ROM Walker Protect.Air (фирма Medi) | Хороший вариант шарнирной конструкции для применения после перенесенного разрыва сухожилия. Может заменить гипсовую фиксацию на определенном этапе. Надежно иммобилизует, практичен и комфортен. Заменяет обувь. | 6000 без насоса, 6600 с насосом |
| Orlett LAB-221 | Конструкция с ремнями и шнуровкой. Подойдет для использования в период реабилитации после переломов, растяжений связок. Можно использовать с обувью. | 3500 — 4000 |
| Фиксатор Fosta F2271 (фирма Fosta) | Подойдет для периода реабилитации после несложных травм голеностопного сочленения и для поддержки при постоянных нагрузках. | 1000 |
| Бандаж Achimed III | Бандаж с силиконовой подушечкой для фиксации ахилла. Можно использовать с обувью | 3500-4000 |
Источник
Разрывы ахиллова сухожилия, мифы и легенды
Разрыв ахиллова сухожилия часто встречающийся вид травмы. Несмотря на это, существует целый ряд мифов и легенд, окутывающих вопросы диагностики и лечения этого заболевания, что может приводить к отсроченной диагностике и неудовлетворительным результатам лечения.
Миф 1. «Неполные или частичные» разрывы.
Когда пациент рассказывает вам, что во время занятий спортом (чаще всего игры в Футбол. Баскетбол. Волейбол) при рывке почувствовал удар, услышал треск или хлопок в области ахиллова сухожилия, после которого не смог продолжить игру, будьте уверены, у пациента полный разрыв ахиллова сухожилия.
Даже если пациент может активно двигать стопой.
Даже если вы не можете пропальпировать дефект.
Даже если пациент может ходить почти не хромая.
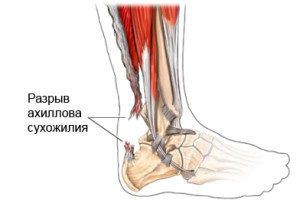
Вам на помощь всегда придут 2 простых теста – пассивная плантарфлексия стопы, тест Томпсона. Также попросите пациента встать на мысок одной ноги, при разрыве ахиллова сухожилия он никогда этого не сделает.
Вот так выглядит пассивная плантарфлексия стопы, слева разрыв ахиллова сухожилия. Справа норма.
Вот по этой ссылке можно посмотреть коротенький видеоролик где показано как быстро и эффективно можно диагностировать разрыв ахиллова сухожилия без УЗИ и МРТ.
https://www.youtube.com/watch?v=3vERW5tvIGs&feature=youtu.be
Неполные или частичные разрывы возможны на фоне длительно протекающего тендинита, ахиллобурсита, или после введения ГКС в область ахиллова сухожилия.
Миф 2. Консервативное лечение невозможно или неэффективно.
Это не совсем так, или вернее совсем не так. На самом деле в подавляющем большинстве случаев консервативное лечение возможно, и в случае лечения функциональным методом при помощи современных брейсов результат лечения в свежих случаях практически не отличается от такового при открытых операциях.
Например при использовании ортеза типа Vacoped для лечения острых разрывов ахиллова сухожилия к 26 неделе после операции не наблюдалось никакой статистически значимой разницы в плане силы подошвенного толчка в сравнении с группой открытого шва ахиллова сухожилия.
Marx RC, Mizel MS. What’s new in foot and ankle surgery. J Bone Joint Surg Am 2010; 92: 512-523 [PMID: 20124085 DOI: 10.2106/ JBJS.I.01502]
Для того, чтобы получить такие хорошие результаты, необходимо правильно подбирать пациентов. Так в положении эквинуса (максимального подошвенного сгибания) диастаз между концами сухожилия не должен составлять более 5 мм на УЗИ исследовании или МРТ исследовании. В противном случае при консервативном лечении получается удлинённое сухожилие и как следствие более выраженная слабость подошвенного толчка. Так происходит если разволокнённые концы ахиллова сухожилия «подворачиваются» внутри трубки паратенона.
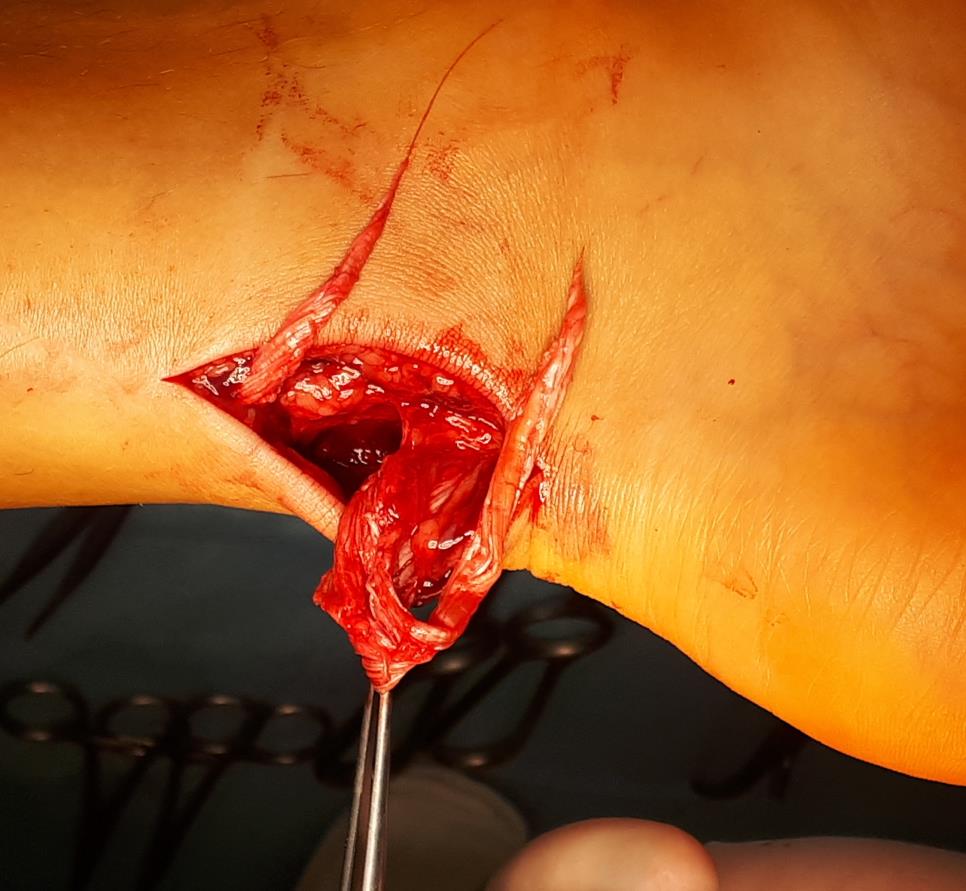
Так выглядят концы ахиллова сухожилия через несколько часов после разрыва.
Кроме того при консервативном лечении необходимо тщательно контролировать пациента на всех этапах реабилитации, 4 недели конечность фиксирована в гипсе в эквинусном положении. Ещё 4 недели выводится в нейтральное положение в пневматическом сапоге с дозированной осевой нагрузкой. Потом следует ещё 6 недель занятий с инструктором по ЛФК в специальной «Клинике Ахилова Сухожилия». То есть консервативное лечение требует более осознанного подхода и большего количества посещений врача, чем оперативное.
По этой причине в другой группе исследуемых были получены иные результаты. Так было обнаружено что при консервативном лечении выше риск повторного разрыва ахиллова сухожилия (13 %) чем после оперативного лечения (4%) (Pajala A, Kangas J, Siira P, Ohtonen P, Leppilahti J. Augmented compared with nonaugmented surgical repair of a fresh total Achilles tendon rupture. A prospective randomized study. J Bone Joint Surg Am 2009; 91: 1092-1100 [PMID: 19411457 DOI: 10.2106/JBJS. G.01089]).
Khan RJ, Fick D, Keogh A, Crawford J, Brammar T, Parker M. Treatment of acute achilles tendon ruptures. A meta-analysis of randomized, controlled trials. J Bone Joint Surg Am 2005; 87: 2202-2210 [PMID: 16203884 DOI: 10.2106/JBJS.D.03049].
Конечно, при консервативном лечении отсутствует риск инфекционных осложнений и повреждения сурального нерва, что делает его крайне привлекательным, особенно в том случае если речь идёт не о профессиональном спортсмене. По этой причине требуются более широкое внедрение консервативной методики как разумной альтернативы операции в случае острых разрывов ахиллова сухожилия.
Миф 3. В застарелых случаях лечение бесполезно.
В случае застарелых разрывов, когда образовавшийся между концами сухожилия дефект заполняется рубцовой тканью консервативное и малоинвазивное лечение невозможно. В таких случаях возможно выполнение только открытого шва ахиллова сухожилия.
Уже через 10-12 дней после травмы в области разрыва сухожилия начинает формироваться рубцовая ткань, которая не даст свести концы сухожилия при закрытом способе лечения. После этого срока начинается постепенный процесс удлинения рубцового регенерата и его созревания. В итоге получается сухожилие, которое на 3-4 см длиннее нормального и поэтому не может выполнять своей функции.
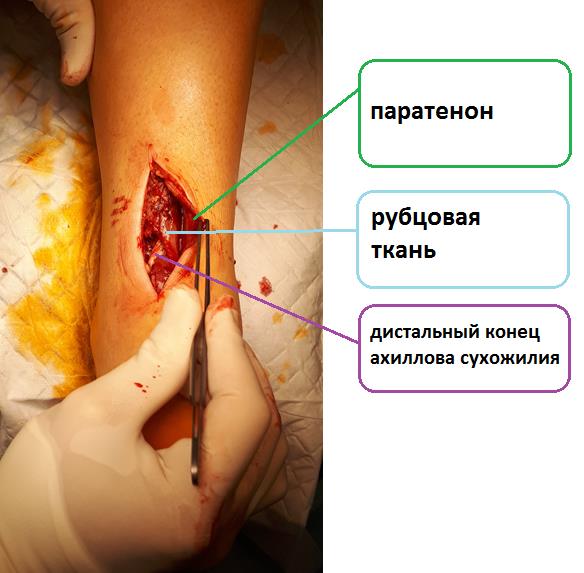
Даже если после разрыва прошло несколько месяцев, а в некоторых случаях несколько лет хирургическое лечение эффективно.
Естественно, что за счёт выраженной атрофии мышцы, даже после хирургического лечения толчковая сила восстанавливается не полностью, до 70-85%.
После выделения ахиллова сухожилия и бережного отделения паратенона рубцовые ткани иссекаются оставляя концы собственно ахиллова сухожилия свободными. При этом появляется «дефект» его длины, который часто можно устранить обычным выведением стопы в эквинус и тракцией за проксимальный конец сухожилия.
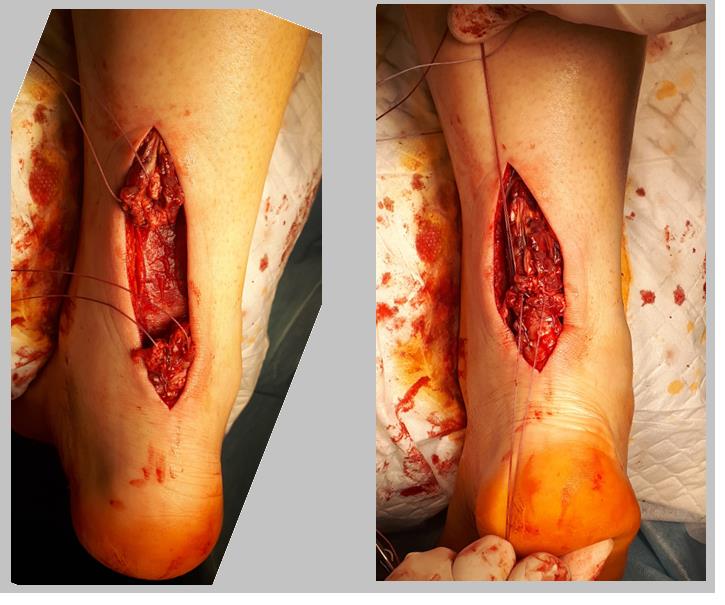
Если концы сухожилия удаётся нормально садаптировать без избыточного натяжения то необходимости в выполнении V-Y или П-образной удлиняющей пластики нет. После прошивания концов сухожилия по Кракову с 4 ярусами блокированных петель и их сближения нити проводятся через противопоожнный конец сухожилия и затем одновременно завязываются. Для выполнения открытого шва ахиллова сухожилия предпочтительно использование сверхпрочных нерассасывающихся нитей типа Orthocord или Fiberwire, которые в дальнейшем будут армировать рубец, который сформируется в месте адаптации концов сухожилия.
Интраоперационно можно оценить надёжность своего шва путём выведения стопы из эквинуса в нейтральное положение. При этом нити не должны прорезываться, а стопа должна возвращаться обратно в положение плантарфлексии 15-30 градусов.
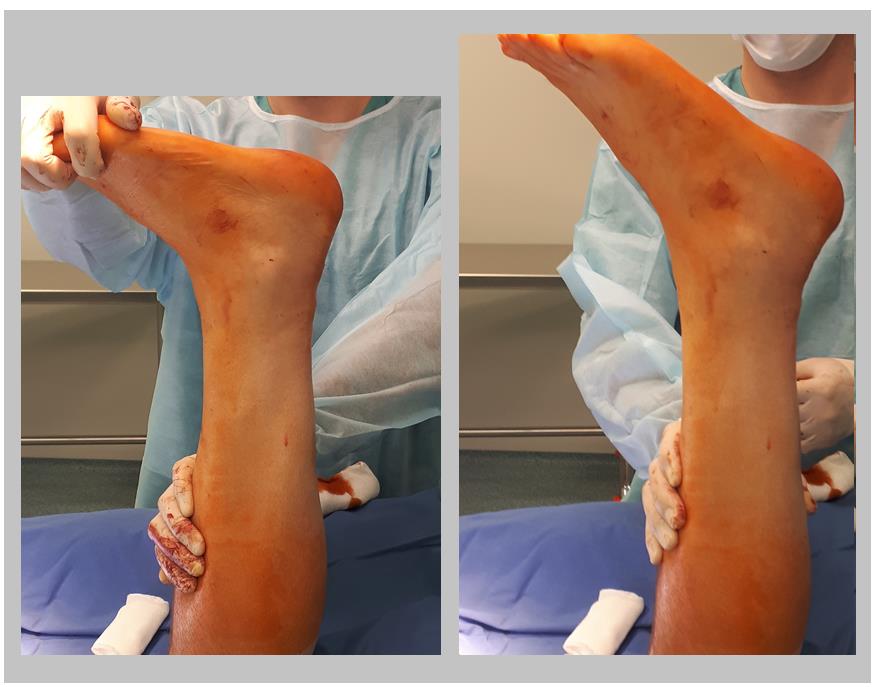
После проверки надёжности шва паратенон а затем кожа ушиваются наглухо, конечность фиксируется в гипсовой лангетной повязке в положении эквинуса на 2 недели.
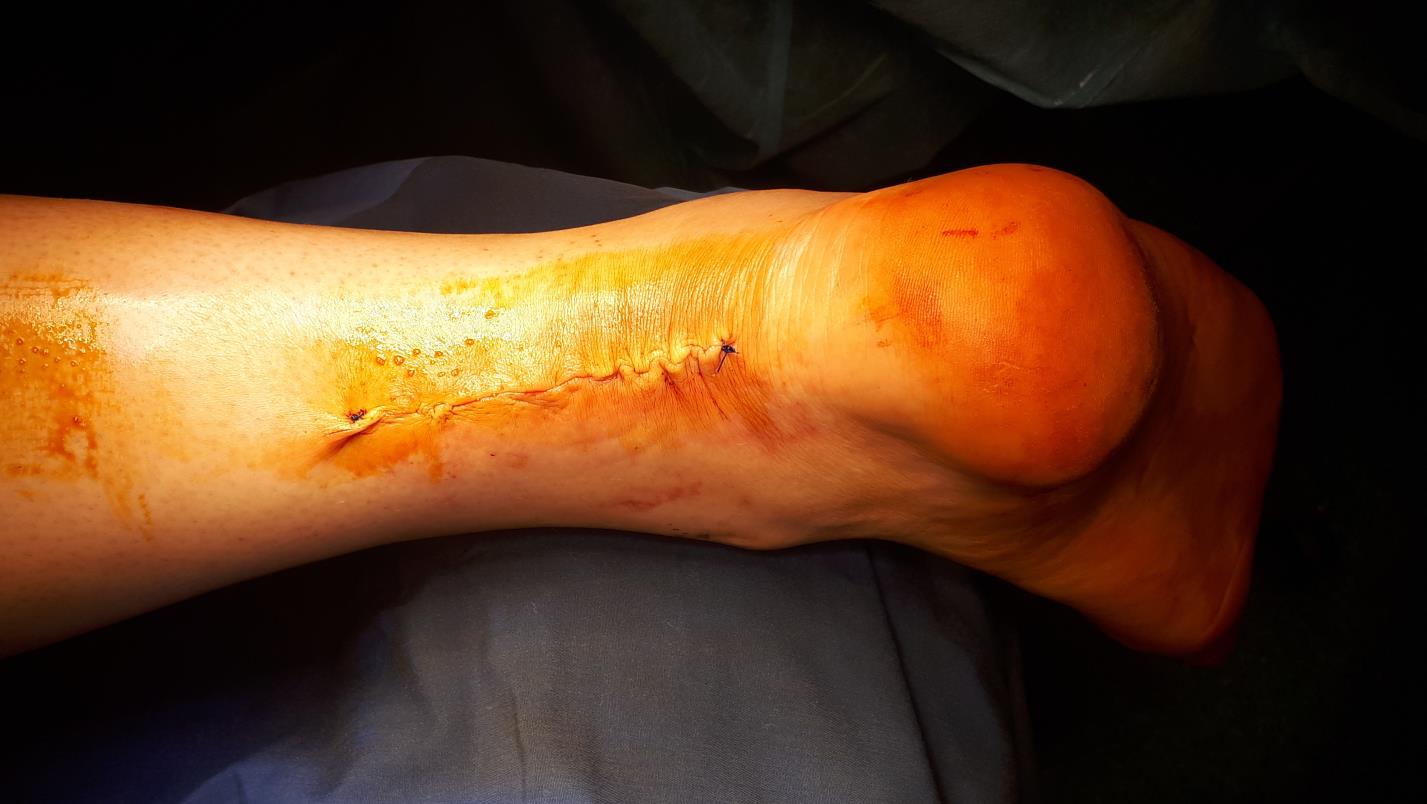
Миф 4. После шва ахиллова сухожилия нужно наложить гипс на 6 недель.
На самом деле гипсовая иммобилизация на длительный срок в эквинусном положении нужна, только в том случае если вы не уверены в крепости и надёжности своего шва. При использовании современного шовного материала и надёжного шва, например шва Кракова, возможен ускоренный реабилитационный протокол.
Через 2 недели гипсовая повязка может быть заменена на ортез с регулировкой угла сгибания в голеностопном суставе.
Если вы уверены в своём шве, можно начать процесс выведения стопы в нейтральное положение уже через 2 недели и позволить пациенту дозированную нагрузку 20-30 кг.
К 4 неделе стопа может быть выведена в нейтральное положение и можно приступать к полной нагрузке по толерантности к боли в ортезе с активной амплитудой движения 90-120 градусов.
После 6 недель возможен переход на обычную обувь.
Миф 5. Открытый шов ахиллова сухожилия сопровождается высоким риском инфекционных осложнений.
По данным некоторых автором частота встречаемости инфекционных осложнений при открытом шве ахиллова сухожилия достигает 9% что значительно выше средних показателей для ортопедических операций. По всей видимости это может быть связано с использованием центрально расположенного или латерально расположенного доступа. Так как это watershed area для мелких артерий в этой зоне высока вероятность формирования некроза кожи. Если вы будете использовать в своей практике медиальный параахиллярный доступ (по внутреннему краю ахиллова сухожилия) вероятность такого события будет не выше чем для любых других ортопедических операций (не более 1%).
Источник
