Паралич голосовой связки что это
Содержание статьи
Парезы гортани
Парезы гортани — уменьшение двигательной активности мышц гортани, приводящее к нарушению голосообразования и дыхательной функции. Парезы гортани могут быть связаны с патологией гортанных мышц, поражением иннервирующих их нервов или функциональными нарушениями в коре головного мозга. Клинически парезы гортани проявляются слабостью, охриплостью или осиплостью голоса, иногда полной афонией; различной степенью затруднения дыхания вплоть до асфиксии. Диагностика парезов гортани основывается на ларингоскопии, КТ и рентгенографии гортани, бакпосеве мазка из зева, электромиографии, исследовании фонации, по показаниям проводится обследование органов грудной полости, щитовидной железы и головного мозга. Лечение парезов гортани в основном сводится к устранению вызвавшей их причины и восстановлению голосовой функции.
Общие сведения
Гортань представляет собой участок верхних дыхательных путей между глоткой и трахеей, выполняющий дыхательную и голосообразующую функцию. В гортани поперечно натянуты голосовые связки, щель между которыми носит название голосовой. Голосообразование (фонация) осуществляется за счет колебаний голосовых связок при прохождении воздуха через голосовую щель. С другой стороны, слишком плотное смыкание голосовых связок препятствует поступлению воздуха в дыхательные пути и приводит к нарушениям дыхательной функции гортани. Сужение и расширение голосовой щели, а также степень натяжения голосовых связок регулируются внутренними мышцами гортани. Работа мышечного аппарата гортани осуществляется благодаря нервным импульсам, поступающим по ветвям блуждающего нерва из центральной нервной системы (кора и ствол головного мозга). При возникновении нарушений на любом участке этой взаимосвязанной системы, от мышц до коры головного мозга, развиваются парезы гортани.
Парезы гортани могут наблюдаться у лиц обоих полов и любого возраста. Множественность причин, приводящих к появлению парезов гортани, обуславливает большой перечень клинических дисциплин, которые занимаются диагностикой и лечением данной патологии. Это отоларингология, неврология, нейрохирургия, эндокринология, пульмонология, кардиология, торакальная хирургия, психология и психиатрия.
Парезы гортани
Причины
Парезы гортани являются полиэтиологической патологией и часто развиваются на фоне других заболеваний. Так, парезы гортани могут наблюдаться при воспалительных заболеваниях гортани (ларингит, ларинготрахеит), инфекциях (ОРВИ, грипп, туберкулез, сыпной и брюшной тиф, сифилис, ботулизм, полиомиелит), миастении, полимиозите, черепно-мозговой травме, сирингомиелии, опухолях и сосудистых нарушениях (атеросклероз, геморрагический инсульт, ишемический инсульт) головного мозга, травмах гортани.
Развитие парезов гортани может быть связано с повреждением ветвей блуждающего нерва — возвратных нервов, подходящих к гортани из грудной полости и на своем пути контактирующих с сердцем, дугой аорты, легкими, средостением, щитовидной железой и пищеводом. К патологическим изменениям этих органов, в результате которых может происходить сдавление или повреждение возвратного нерва, относятся: аневризма аорты, перикардит, плеврит, опухоли и увеличение лифоузлов средостения, дивертикулы и опухоли пищевода, рак пищевода, шейный лимфаденит, рак щитовидной железы и ее заболевания, протекающие с образованием зоба (аутоиммунный тиреоидит, йододефицитные заболевания, диффузный токсический зоб).
Парезы гортани могут быть спровоцированы повышенной голосовой нагрузкой и вдыханием во время разговора холодного, запыленного или задымленного воздуха, что часто связано с профессиональной деятельностью у актеров, певцов, преподавателей, строевых командиров. Функциональные парезы гортани возникают как результат стресса и сильного психо-эмоционального переживания. Они могут развиваться на фоне психопатии, истерии и неврастении, вегето-сосудистой дистонии.
Классификация
Парезы гортани классифицируют в зависимости от их этиологии. Выделяют:
- Миопатические парезы гортани — возникают в результате патологических изменений в самих мышцах гортани.
- Нейропатические парезы гортани — развиваются при поражении любого участка нервного аппарата, обеспечивающего иннервацию мышц гортани. При патологии блуждающего нерва или его ветвей, иннервирующих гортань, говорят о периферическом парезе гортани. При повреждении ядра блуждающего нерва в стволе головного мозга — о бульбарном парезе. При нарушениях на уровне соответствующих проводящих путей и участков коры головного мозга — о корковом парезе гортани.
- Функциональные парезы гортани — обусловлены нарушениями в работе коры головного мозга с возникновением дисбаланса процессов торможения и возбуждения.
Парезы гортани могут быть одно- и двусторонними. Функциональные и корковые парезы гортани всегда имеют двусторонний характер.
Симптомы парезов гортани
Клиническая картина парезов гортани складывается из нарушений голоса (дисфонии) и нарушений дыхания. Основными ее проявлениями являются: снижение звучности голоса, которое в редких случаях может доходить до полной афонии (отсутствия голоса); шепотная речь, потеря индивидуальной окраски (тембра) голоса; охриплость, дребезжание или осиплость голоса; утомляемость при голосовой нагрузке. Нарушения дыхания при парезах гортани связаны с затруднением поступления воздуха в дыхательные пути из-за сужения голосовой щели и могут быть выражены в различной степени, вплоть до асфиксии. В других случаях нарушения дыхания вызваны необходимостью совершения форсированного выдоха для осуществления фонации. В зависимости от вида пареза гортани его клинические проявления имеют некоторые особенности.
Миопатический парез гортани характеризуется двусторонним поражением. Он может проявляться нарушениями фонации (при парезе мышц-аддукторов гортани) или дыхательными нарушениями в виде асфиксии (при парезе мышц-расширителей гортани).
Нейропатический парез гортани часто бывает односторонним и отличается постепенным развитием слабости вначале в мышце, расширяющей голосовую щель, а затем и в аддукторах гортани. При этом через несколько месяцев заболевания происходит восстановление фонации за счет компенсаторного усиленного приведения голосовой связки на здоровой стороне. Двусторонний нейропатический парез гортани грозит асфиксией в первые 1-2 дня заболевания.
Функциональный парез гортани обычно наблюдается у лиц с лабильной нервной системой после перенесенной психо-эмоциональной нагрузки или респираторного заболевания. Для этого вида парезов гортани характерен приходящий характер нарушений фонации с достаточной звучностью голоса во время плача, кашля и смеха; наличие выраженных субъективных ощущений (першение, щекотание, скрежет, боль и пр.) в области глотки и гортани; невротический характер сопутствующих жалоб пациента: головная боль, раздражительность, утомляемость, нарушение сна, неуравновешенность, тревожность.
Диагностика парезов гортани
При диагностике парезов гортани зачастую требуется участие нескольких специалистов: отоларинголога, психоневролога, невролога, психиатра. Важное значение имеет сбор анамнеза, который может выявить основное заболевание, на фоне которого возник парез гортани, и склонность пациента к психогенным реакциям. Немаловажное значение имеет указание на перенесенные оперативные вмешательства на органах грудной клетки или щитовидной железе, в результате которых мог быть поврежден возвратный нерв.
Обследование пациентов с парезами гортани начинают с ларингоскопии, в ходе которой оценивают положение голосовых связок, расстояние между ними, состояние слизистой гортани, наличие воспалительных изменений или кровоизлияний. Также проводится рентгенография и МСКТ гортани. Оценка сократительной способности мышц гортани и нейро-мышечной передачи производится при помощи электромиографии и электронейрографии. Исследование голосовой функции при парезах гортани включает: определение времени максимальной фонации, стробоскопию, фонетографию, электроглоттографию.
При подозрении на периферический парез гортани дополнительно проводят КТ и обзорную рентгенографию органов грудной клетки, УЗИ щитовидной железы, УЗИ сердца, КТ средостения, рентгенографию пищевода. Для исключения центрального (бульбарного или коркового) паралича гортани выполняют МРТ и КТ головного мозга, а также спиральную КТ. Отсутствие каких-либо морфологических изменений при проведении всестороннего обследования пациента говорит о наличие функционального пареза гортани. Для подтверждения последнего проводится психологическое тестирование пациента и его осмотр психиатром.
Дифференцировать парезы гортани необходимо с крупом (дифтерией и ложным крупом), подвывихом или артритом черпало-перстневидного сустава, врожденным стридором.
Лечение парезов гортани
Терапия парезов гортани напрямую зависит от их этиологии и заключается в первую очередь в устранении основного заболевания, явившегося причиной пареза. Лечение парезов гортани может проводиться как медикаментозно, так и хирургически.
К медикаментозным методам относятся: курс антибиотикотерапии или противовирусной терапии при инфекционно-воспалительной этиологии пареза гортани; нейропротекторы и витамины группы В при неврите возвратного нерва; биогенные стимуляторы и стимуляторы мышечной активности (неостигмин, алоэ, АТФ) при миопатическом характере пареза гортани; психотропные средства (нейролептики, антидепрессанты, седативные, транквилизаторы) при функциональном парезе гортани; сосудистые препараты и ноотропы при последствиях черепно-мозговой травмы или инсульта.
Из хирургических методов при парезах гортани по показаниям применяются: операция по натяжению голосовых связок, удаление дивертикулов и опухолей пищевода, удаление новообразований средостения, тиреоидэктомия или резекция щитовидной железы и пр. В неотложном порядке при развитии асфиксии производится трахеотомия и трахеостомия.
Физиотерапевтические методы лечения востребованы при любом виде пареза гортани. При нейропатическом и миопатическом парезах гортани применяются электростимуляция, лекарственный электрофорез, магнитотерапия, микроволновая терапия, ДДТ, при функциональном парезе гортани — массаж, водолечение, рефлексотерапия, электросон. При функциональном характере паралича также показана рациональная психотерапия.
В начальном периоде парезов гортани пациенту рекомендовано избегать голосовой нагрузки, соблюдать режим труда и отдыха. В период выздоровления для восстановления голосовой функции проводятся фонопедические занятия, включающие выработку навыков правильной фонации и фонационного дыхания, повышение работоспособности голосового аппарата. При необходимости пациент также посещает вокальные занятия.
Прогноз и профилактика
Прогноз пареза гортани зависит от его вида. При устранении этиологического фактора пареза и своевременно проведенном лечении обычно наблюдается полное восстановление голосовой функции, однако вокальные данные голоса часто оказываются безвозвратно утраченными. В случае функционального пареза может произойти внезапное самопроизвольное выздоровление пациента. Длительно существующий парез гортани приводит к необратимым атрофическим изменениям гортанных мышц с развитием стойких нарушений фонации.
Профилактикой парезов гортани является нормирование голосовой нагрузки; избегание переохлаждение гортани и длительного пребывания в запыленных помещениях; своевременное и адекватное лечение воспалительных заболеваний верхних дыхательных путей, инфекционных заболеваний, неврозов, заболеваний органов грудной клетки и щитовидной железы; соблюдение операционных техник при вмешательствах на щитовидной железе.
Источник
Парез голосовых связок
Речь является важным элементом жизни человека. Так как она помогает выражать мысли, эмоции и выстраивать отношения с другими людьми. В образовании голоса и выполнении дыхательной функции принимает участие гортань, которая занимает промежуточное положение между глоткой и трахеей. В гортани расположены голосовые связки, функционирование которых зависит от нервных импульсов. Однако при повреждении или воспалении нервных волокон развивается парез голосовых связок.
В Юсуповской больнице осуществляется лечение пареза голосовых связок и восстановление голоса после болезни. В многопрофильном медицинском учреждении специалисты практикуют индивидуальный подход к каждому пациенту, позволяющий повысить качество терапии.
Парез голосовых связок: причины и симптомы
Парез голосовых связок, лечение которого следует начинать при появлении первых симптомов, характеризуется полным отсутствием колебаний в гортани, что связано с нарушением нервных волокон. Развитие данного патологического состояния происходит при опухолях, сдавливающих органы пищевода, а также при травмах шеи, выпячивании стенок аорты.
В медицине выделяется три вида парезов в зависимости от причин нарушения:
- органические парезы развиваются при повреждении блуждающего нерва. В случае, когда нарушено соотношение между возбуждением и торможением в коре головного мозга, диагностируются функциональные парезы;
- миопатические парезы зачастую возникают у подростков в период полового созревания, после чрезмерного напряжения голосовых связок, а также при кровоизлиянии;
- нейропатические парезы диагностируются у пациентов со слабыми гортанными мышцами в результате повреждения нервных волокон.
Парез связок отражается не только на речи больного, но затрудняет дыхание, что может представлять опасность для жизни. Специалисты Юсуповской больницы оказывают экстренную помощь пациентам с тяжелыми симптомами.
Парез голосовых связок имеет характерные проявления:
- отсутствие голоса;
- охриплость, осиплость голоса;
- одышка;
- сложности при произношении отдельных звуков;
- озвученный вдох;
- нарушение движений языка и губ.
Данная патология доставляет дискомфорт больным. Высококвалифицированные врачи отоларингологи и неврологи проводят качественное лечение, после которого для восстановления функций с пациентом работают специалисты центра реабилитации Юсуповской больницы.
Парез голосовых связок: лечение
Если у пациента диагностирован парез голосовых связок, лечение будет зависеть от первопричины и степени нарушения. Для выявления причин пациенту назначается консультация специалистов: врача-терапевта, отоларинголога, невролога, эндокринолога, хирурга и психиатра.
Между специалистами различной направленности реализуется междисциплинарное сотрудничество, позволяющее составить провести наиболее полное обследование и составить комплексную программу терапии. На этапе диагностики специалистами используется европейское оборудование для проведения томографии головного мозга, УЗИ щитовой железы и сердца, рентгеновского исследования.
Если у пациента диагностирован парез голосовых связок, причины которого заключаются в нарушении иннервации, проводится медикаментозное или хирургическое лечение. Хирургическое вмешательство используется в исключительных случаях, когда существует опасность для здоровья пациента, например, при опухоли или кровоизлиянии. Для устранения функционального пареза пациенту назначаются успокоительные средства или антидепрессанты.
В центре реабилитации Юсуповской больницы специалисты помогают пациентам восстановить голос и речь. Методы, применяемые на этапе реабилитации, позволяют закрепить результат, полученный при использовании медикаментов.
Преимущества обращения в Юсуповскую больницу
В Юсуповской больнице проводится комплексное лечение парезов гортани и голосовых связок, включающее прием медикаментов, физиотерапию, психологическую профилактику и фонетические упражнения.
Преимуществами обращения в Юсуповскую больницу при парезе голосовых связок являются:
- высококвалифицированные специалисты, регулярно проходящие повышение квалификации;
- инновационные методы терапии, которые научно обоснованы;
- высокоточное оборудование, позволяющее получать результаты обследования после его прохождения;
- наличие комплексных программ терапии и реабилитации, соответствующих мировым стандартам;
- возможность получения консультации лечащего врача в удобное время;
- доброжелательное отношение персонала.
При своевременной терапии парез голосовых связок удается вылечить в минимальные сроки. Для получения консультации ведущих специалистов и записи на прием, свяжитесь с сотрудниками по телефону Юсуповской больницы.
Источник
Паралич голосовых связок – Паралич гортани – Парез возвратного нерва
Что такое паралич голосовых связок (паралич гортани)?
Движение здоровых голосовых связок при дыхании, а также при звукообразовании происходит в соответствии с определенными закономерностями. При параличе голосовых связок, известным также под названием парез возвратного нерва или паралич гортани, подвижность пораженной голосовой складки ограничивается частично или полностью.
Причина нарушения движения кроется, как правило, в повреждении нерва голосовой связки, т.н. nervus laryngeus recurrens, отвечающего за иннервацию голосовых складок и нормальную их подвижность.
Паралич голосовых связок бывает односторонним и, реже, двусторонним. Симптоматика одностороннего паралича голосовых связок, однако, существенно отличается от двустороннего пареза голосовых связок.
Nervus laryngeus recurrens, нерв, обеспечивающий иннервацию голосовых связок, проходит сложную траекторию от основания черепа до голосовых связок. Он берет свое начало у основания черепа, проходит через область шеи в грудную клетку и оттуда возвращается обратно к гортани.
То, что он из грудной полости поднимается обратно к области гортани и дало ему название nervus laryngeus recurrens (recurrere…[лат.] бежать назад).
Паралич голосовых связок при дыхании
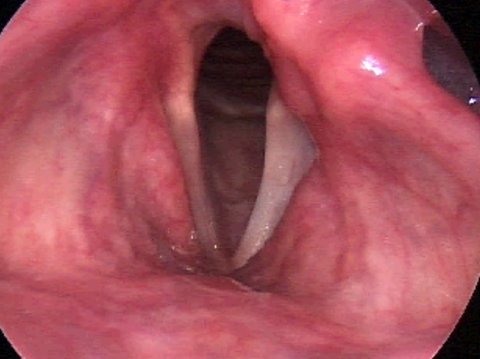

Как возникает паралич голосовых связок (паралич гортани)?
Существует множество причин возникновения пареза возвратного нерва. Наиболее частыми являются:
- операция на щитовидной железе
- операция на шейном отделе позвоночника
- операция на сонной артерии
- опухоли легких
- опухоли бронхов
- прочие метастазирующие опухоли
Часто после продолжительных инфекций диагностируют паралич голосовых связок, при котором предполагается вирусный генез.
Если непосредственная причина возникновения паралича голосовых связок не выяснена, тогда говорят о т.н. идиопатическом парезе возвратного нерва. В данном случае настоятельно рекомендуется обширная визуализационная диагностика на всем протяжении nervus recurrens. Эта диагностика проводится в рамках компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).
Паралич голосовых связок при фонации
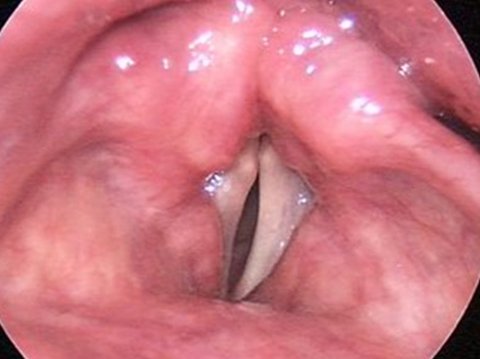

Какие жалобы могут возникнуть в результате паралича голосовых связок?
При параличе голосовых связок могут возникнуть различные жалобы. Однако, клиническая картина представлена, в основном, тремя симптомами.
Наиболее частые симптомы при одностороннем параличе голосовых связок:
- охриплость
- одышка
- расстройство акта глотания, першение
При одностороннем парезе возвратного нерва, т.е. параличе голосовой связки с одной стороны, в первую очередь, наблюдается более или менее выраженная охриплость. Голос становится быстро иссякающим, с придыханием, почти беззвучным (афоничным).
Степень охриплости или, соответственно, степень придыхания, зависят как от положения, так и от степени напряжения парализованной голосовой складки. При небольшой щели между голосовыми связками придыхание меньше, чем при большой постоянно присутсвующей щели.
Еще одним частым симптомом одностороннего паралича голосовых связок является одышка, т.е. субъективно воспринимаемая нехватка воздуха во
время разговора, а также при физических нагрузках. При этой одышке речь идет не о дефиците кислорода в связи с недостаточной вентиляцией, а о значительно увеличенном расходе воздуха вследствие открытой голосовой щели.
Пациент больше не в состоянии дозировать дыхание во время разговора или звукообразования, воздух «растрачивается», пациенту приходится вновь переводить дыхание после нескольких слов. Результатом постоянных перебоев дыхания является нарушенная дикция. Также при физических нагрузках, напр., при подъеме по лестнице, в связи с неспособностью правильно дозировать дыхание, воздух быстро расходуется, и пациент субъективно воспринимает это как одышку или удушье.
Третьим регулярно возникающим симптомом у пациентов с параличом голосовых связок или парезом возвратного нерва является частое сглатывание и першение. Особенно проявляется это на ранней стадии паралича. Пациенты сообщают, что, прежде всего, при употреблении газированных напитков, они должны быть предельно осторожны, чтобы не поперхнуться.

Какие существуют возможности лечения?
Существуют два вида лечения пареза возвратного нерва:
- голосовая терапия
- фонохирургическое лечение
В случае возникновения паралича голосовых связок необходимо, после проведения диагностики и исключения наличия злокачественных заболеваний, начать, как можно скорее, фониатрическое лечение. Это нужно для скорейшей реактивации нерва во избежание атрофии мышцы голосовой связки. Одновременно пациента следует убедить говорить нормально во избежание функционального нарушения, т.е., чтобы он не перешел на речь шепотом.
Поэтому рекомендуется интенсивное фониатрическое лечение, которое следует проводить от двух до трех раз в неделю. Щадящий режим голоса или длительное молчание, назначаемые до сих пор некоторыми врачами, с фониатрической точки зрения необходимо обязательно избегать. По большей части при параличах голосовых связок, когда не было однозначно доказано повреждение нерва во время операции, в 80-90% случаев нерв полностью восстанавливается. Фонопедические упражнения способствуют регенерационному процессу.
Приблизительно в 10% случаев идиопатических параличей голосовых связок регенерации нерва, однако, не происходит. Голос остается хриплым, как и мешающая в большей или меньшей степени одышка. Длительная охриплость или, соответственно, одышка наблюдаются также у пациентов, у которых в ходе операции был необратимо поврежден нерв голосовой связки.
Этим пациентам в рамках фонохирургического лечения может быть оказана эффективная помощь. На сегодняшний день существуют многочисленные возможности оперативного вмешательства при параличах голосовых связок.
В этом случае доктор Вольт в качестве оперативного метода предпочитает инъекционную имплантацию в голосовые складки, также называемую аугментацией голосовых складок. Данный метод подробно описан на странице«Операция при параличе голосовых связок».
Результаты данного оперативного метода потому настолько впечатляющие, что у пациентов, пораженных данным заболеванием, три основных довольно тяжелых симптома зачастую очень быстро снимаются. Пациент избавляется от своей хрипоты и, как правило, в кратчайшие сроки вновь обретает прежний голос. Ситуация с одышкой существенно улучшается, расстройство акта глотания и симптом першения также идут в значительной степени на убыль.
Пример фонохирургического лечения паралича голосовых связок
Паралич гортани до операции
Паралич гортани после операции

Правда и мифы о параличе голосовых связок (параличе гортани)
В целом в течение шести месяцев можно рассчитывать на восстановление подвижности парализованной голосовой складки. Если, несмотря на фониатрические мероприятия, удовлетворительного качества звучания голоса достичь не удалось, чаще всего рекомендуются фонохирургические меры для восстановления голосовой функции.
Временной интервал не ограничивается шестью месяцами. У некоторых пациентов восстановление подвижности голосовой складки может вполне произойти через год. Однако вероятность этого уменьшается, чем дольше длится заболевание.
Если пациент не захочет выждать вышеуказанный временной интервал и сразу решится на фонохирургическое вмешательство, его можно провести в любое время. Хотя имплантация жировых тканей (инъекционная ларингопластика) не может восстановить подвижность парализованной голосовой складки, но она, при этом, так «заполняется», что другая здоровая голосовая складка при звукообразовании за счет пересечения средней линии вновь к ней прилегает и обеспечивает тем самым полное смыкание голосовых связок.
Если парализованная голосовая складка, независимо от операции, сама восстановится и к ней вернется ее естественная подвижность, никакого вреда из-за преждевременно выполненной инъекционной ларингопластики не возникнет, а лишь сократится интервал афонии (безгласия).

Паралич голосовых связок. Пример из практики
46-летней учительнице начальных классов была сделана операция на щитовидной железе в связи с подозрением на злокачественное заболевание. Сразу же после операции она заметила выраженную охриплость. Голос с придыханием, тихий, почти беззвучный. Даже при сильном напряжении ей не удается воспроизвести полнозвучный голос.
Кроме того, она ощущает заметно выраженную одышку. В разговоре каждый раз после нескольких слов ей необходим дополнительный повторный вдох. Физические нагрузки также даются ей с трудом. Пациентка регулярно давится при питье, и вслед за этим возникает сильный кашель.
Еще во время пребывания в больнице, после операции, был установлен паралич голосовых связок (паралич гортани). Через несколько дней пациентку выписывают и рекомендуют пройти курс фонопедических упражнений у врача-специалиста.
Видеостробоскопия, проведенная врачом-специалистом, показала с левой стороны полную неподвижность голосовой складки. Смыкания голосовых складок, несмотря на все усилия, добиться не удается, сохраняется остаточная щель от 4 до 5 миллиметров. Голос, срывающийся на шепот, практически беззвучный (афоничный). Средний регистр голоса заметно повышен.
Вначале пациентке было рекомендовано логопедическое лечение, проводимое три раза в день. Уже через четыре недели во время контрольного обследования обнаружено восстановление подвижности пораженной голосовой складки. В ходе дальнейшего лечения с применением фонопедических упражнений происходит полное восстановление подвижности. При повторном контроле через два месяца пациентка сообщила, что никаких голосовых ограничений больше не замечает. Голос по своим качества стал таким же, как до операции на щитовидной железе, одышка и расстройство акта глотания исчезли.
Источник
