Порванная связка на рентгене
Содержание статьи
Разрыв связок голеностопа
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Разрыв связок голеностопа – очень частая травма, особенно в спортивной практике и во время гололеда. Нужно быть внимательным, чтобы не получить это повреждение.
[1], [2], [3], [4], [5], [6]
Код по МКБ-10
S93.4 Растяжение и перенапряжение связок голеностопного сустава
Причины разрыва связок голеностопа
Голеностоп принимает на себя тяжесть тела при ходьбе. Голеностопный сустав имеет уникальную структуру, а то, что мы часто получаем его травмы, можно объяснить нашим образом жизни. Мы мало двигаемся и из-за этого получаем разрыв связок голеностопа даже при небольших падениях. Еще тяжесть травмы всегда зависит от возраста. Чем старше человек, тем больше риск получить травму. Причиной травмы может стать ходьба на каблуках или занятия некоторыми видами спорта: бег, прыжки. Некоторые люди просто имеют такое особое строение связок, которое делает их растяжимыми.
[7], [8], [9]
Симптомы разрыва связок голеностопа
Разрыв связок голеностопа сопровождается болью, отеком и нестабильностью в этой области. Даже, если сильной припухлости нет, требуется лечение. При повторной травме отека может не быть, а вот чувство нестабильности усиливается. При полном разрыве связки боль нестерпима и ходить становится невозможно. Возникает отек голеностопа и гемартроз – кровоизлияние в сустав. На рентгене можно обнаружить кусочки костной ткани, которые отрываются при повреждении связки. Полный разрыв связки часто сопровождают подвывихи и вывихи голеностопа. При более легких повреждениях (вторая степень разрыва, частичный разрыв) ходить можно, но больной испытывает умеренные боли при ходьбе, хромает.
Частичный разрыв связок голеностопа
Как понятно из названия, голеностопный сустав соединяет ступню и голень и обеспечивает человеку прямохождение. При подозрении на разрыв связок голеностопа, даже частичный, нужно сразу же приложить к травмированному месту лед. Лечение частичного разрыва связок нужно начать сразу после травмы. Продолжительность лечения, как правило, до 3 нед. Операция по восстановлению связки не требуется. Достаточно носить эластичный бинт или лангету. Старайтесь положить ногу как можно выше, например, на несколько подушек. Боль уменьшится. Нельзя во время лечения ходить в сауну и баню. Массаж и ЛФК показаны на этапе реабилитации. Она начинается уже через сутки при разрыве 1 степени. При второй степени – через 2-3 дня следует начинать делать упражнения. НПВП нельзя использовать более 10 дней. Диклофенак, Ибупрофен повышают риск заболеть язвой желудка. 100-150 мг диклофенака в таблетках нужно разделить на 2-3 приема. Детям доза рассчитывается так: 1-2 мг/кг веса ребенка. Также нужно разделить дозу на 2 приема.
Последствия разрыва связок голеностопа
Разрыв связок голеностопа может привести к подвывиху и вывиху, часто эта травма сопровождает также переломы. Последствия неправильного лечения разрыва связок голеностопа могут беспокоить больного многие годы. Проявляются они чаще всего нестабильностью сустава или развитием его артроза, состояния, при котором преждевременно изнашивается суставный хрящ. Все, что нужно – вовремя провести правильную диагностику.
[10], [11], [12], [13], [14]
Диагностика разрыва связок голеностопа
Диагностика любой травмы начинается с расспроса больного. Врач оценивает механизм получения травмы. При повреждениях голеностопа больной слышит хруст или треск, чувствует боль и становится видно, что произошло кровоизлияние в сустав, появляется припухлость, иногда размером с куриное яйцо. На рентгене, если нет отрыва связки, изменений не наблюдается. Если был отрыв связки, можно увидеть фрагменты костной ткани, которые оторвались вместе со связкой. Поэтому наиболее информативный метод исследования при подозрении на разрыв связок – это МРТ. Если нет возможности сделать МРТ, проводят УЗИ.
[15], [16], [17], [18], [19], [20]
Лечение разрыва связок голеностопа
Травмы голеностопа – проблема многих спортсменов, да и не только их. Физически неподготовленные люди часто получают травмы из-за слабости мышц и соединительной ткани.
Что же делать при этой травме? В первые сутки нужно обязательно прикладывать лед на 10 мин каждый час. Пальцы не должны неметь и холодеть. Можно выпить таблетки Ибупрофен, разделив дозу 1.6 на несколько раз. Могут быть побочные эффекты в виде тошноты, запора, диареи, головной боли. Нельзя использовать для обезболивания Ибупрофен, если у вас язва желудка или больные почки или печень с выраженными нарушениями их работы.
Можете для местного лечения использовать ментоловую мазь. Нужно просто нанести полоску мази на повреждение и втереть. Она охладит и снимет боль.
С 4 дня начинаем массаж, физиотерапию и разработку сустава, только не через боль. Становитесь на носки и опускайтесь обратно 20 раз. Постепенно увеличивайте нагрузку. Через неделю или чуть позже можете понемногу начинать бегать, если вы занимались каким-либо видом спорта.
Восстановление после разрыва связок голеностопа
Разрыв связок голеностопа можно вылечить упражнениями, но начинать их нужно, только, когда острая боль уже уйдет. При повреждении связок нарушается чувство равновесия, его-то мы и должны восстановить. Никакой массаж и прогревания этому не способствуют, только физкультура. После снятия гипса нужно еще какое-то время носить повязку.
Вот некоторые упражнения.
Придавите спиной фитбол к стене, приседайте, удерживая мяч.
Ходите по комнате, поворачивая пятки внутрь и наружу.
Лежа на спине, делайте упражнение «велосипед».
Сидя на стуле, катайте мячик по полу.
С опорой на пятку тяните носок на себя и от себя.
Вращайте стопу, сидя на полу.
Сидя на столе, свесьте ноги. Подвесьте к ноге груз весом 1 кг и поднимайте его носком.
Положите на пол тряпку, захватите ее пальцами больной ноги и поднимайте вверх.
Профилактика разрыва связок голеностопа
Разрыв связок голеностопа вы можете легко предупредить при соблюдении некоторых условий:
- Носите хорошую удобную обувь, а каблуки оставьте для особых случаев.
- Занимайтесь укреплением малоберцовых мышц, не позволяйте мышцам атрофироваться.
- При занятиях спортом выбирайте высокие кроссовки с твердым задником и жестким супинатором.
- Помните, что у женщин связки слабее и риск получить травму выше.
- Также стоит соблюдать осторожность, если у вас высокий свод стопы или разная длина ног.
При диагнозе «разрыв связок голеностопа» вы можете восстановиться полностью без каких-либо последствий, если вовремя обратитесь в травмпункт и будете выполнять предписания врача.
Источник
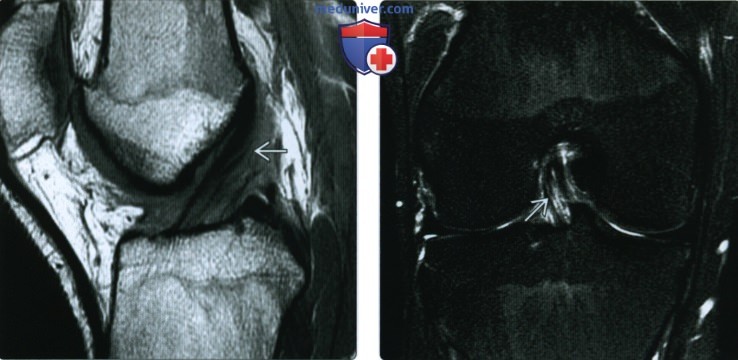
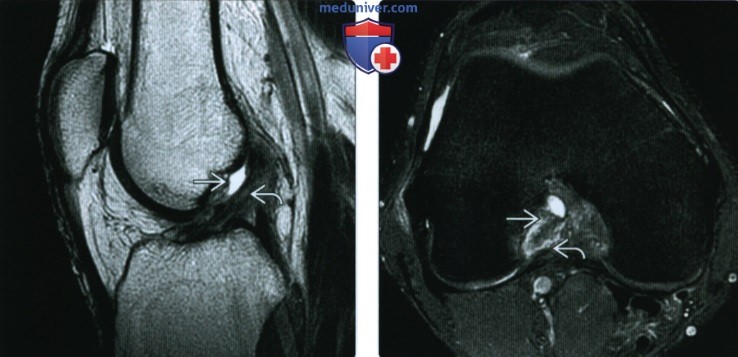
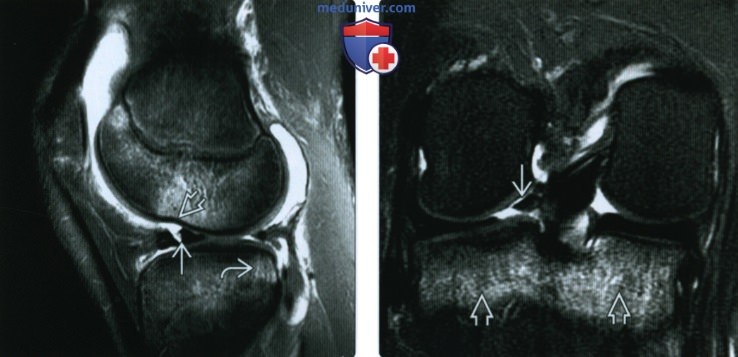
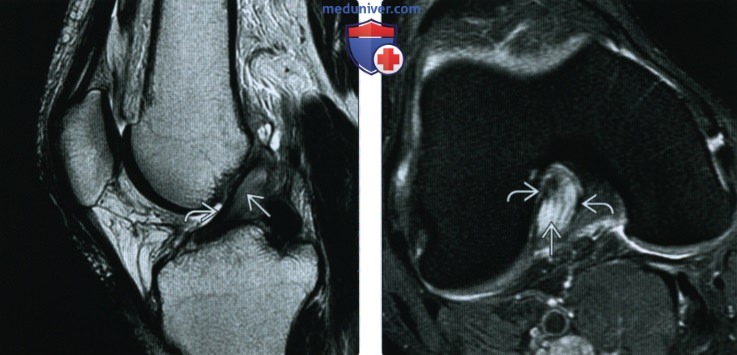
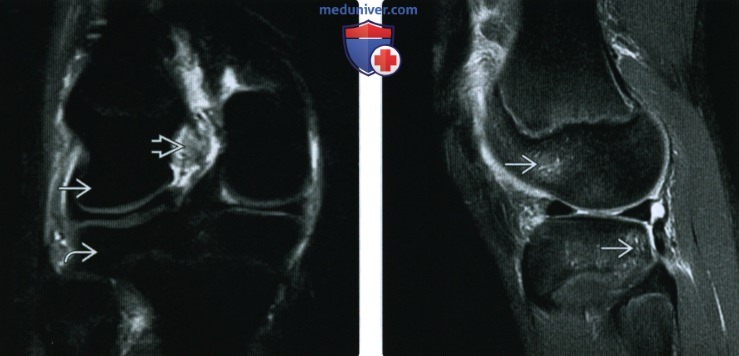
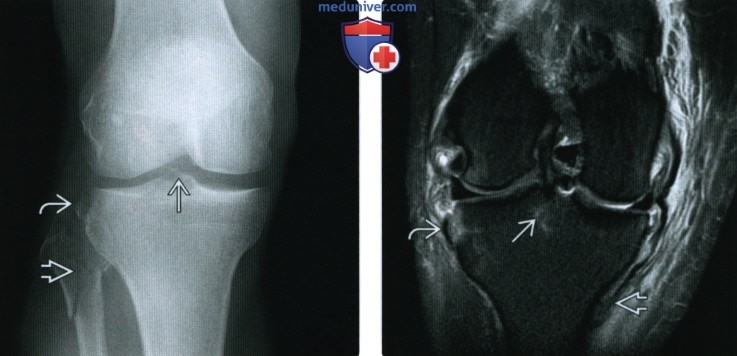
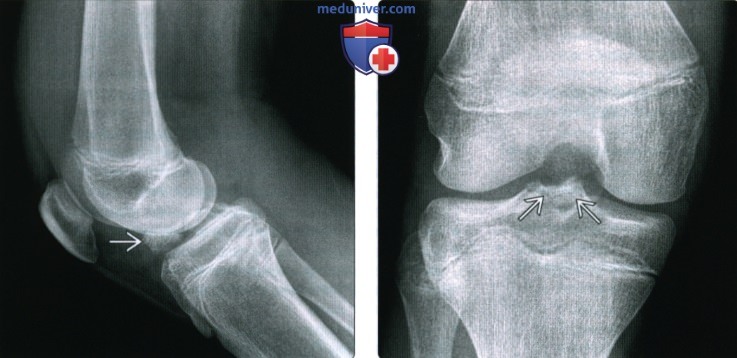
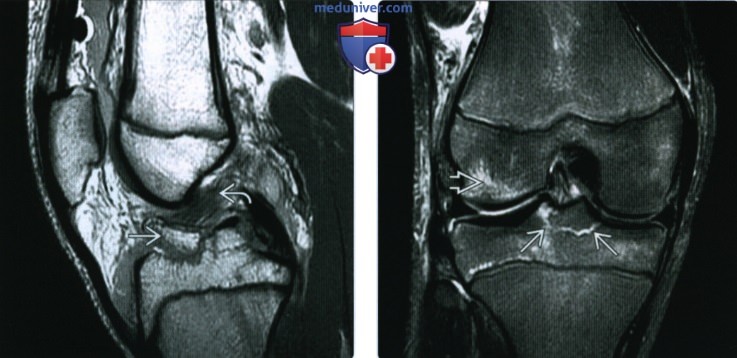
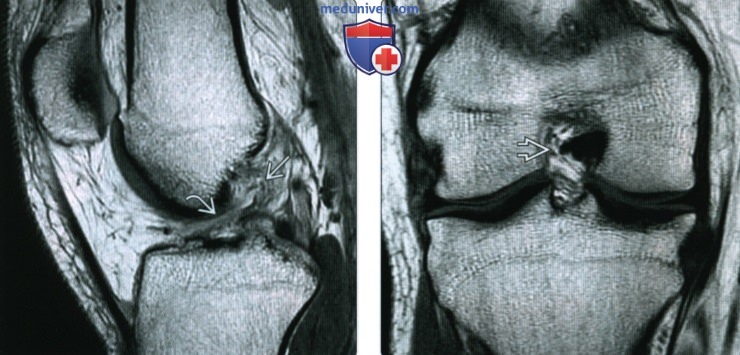
ентгенограмма, МРТ при травме передней крестообразной связки
Рентгенограмма, МРТ при травме передней крестообразной связкиа) Определение: б) Визуализация: 1. Общие особенности:
2. Рентгенография при травме передней крестообразной связки: 3. МРТ при травме передней крестообразной связки:
в) Дифференциальная диагносотика травмы передней крестообразной связки: 1. Полный или частичный разрыв ПКС: 2. Муцинозная дегенерация ПКС ± формирование ганглия: г) Патология: 1. Общая характеристика: 2. Стадирование, степени и классификация травмы передней крестообразной связки:
д) Клинические особенности: 1. Проявления: 2. Демография: 3. Течение и прогноз: 4. Лечение: е) Диагностическая памятка: 1. Следует учесть: 2. Советы по интерпретации изображений: 3. Рекомендации по отчетности: ж) Список использованной литературы: — Также рекомендуем «Послеоперационная оценка передней крестообразной связки» Редактор: Искандер Милевски. Дата публикации: 1.11.2020 |
Источник