Повреждение сухожилия большого пальца ноги
Содержание статьи
Длинный сгибатель большого пальца стопы
Повреждения сухожилия сгибателя большого пальца стопы распространённый вид травмы в таких группах риска как танцоры (прежде всего балета), гимнасты и скалолазы. Эти группы людей объединяет существенная перегрузка сгибателя большого пальца стопы при выполнении толчков и зацепов, стояния на пуантах. Вторым названием данной патологии является «тендинит танцора». В остальной популяции данные повреждения встречаются крайне редко. Так как сухожилие длинного сгибателя большого пальца проходит в фиброзно-костном канале позади внутренней лодыжки и голеностопного сустава, оно оказывается как бы перекинутым через задний отросток таранной кости, как верёвка перекинутая через блок.
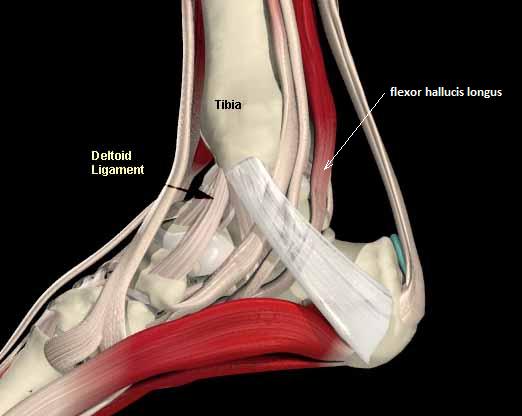
При его хронической травматизации дегенеративные изменения приводят к его утолщению и уплотнению, вызывают его сдавление и ущемление. Может возникнуть так называемый задний импиджмент голеностопного сустава. В случае если в толще сухожилия возникают узелки, может появиться такой симптом как «триггерный палец», когда большой палец согнувшись «защёлкивается», и разогнуть его можно только через боль и приложив значительное усилие. При длительно текущем процессе возможно рубцовое сращение сухожилия со своим каналом, что приводит к псевдо-ригидной деформации первого плюсне-фалангового сустава.
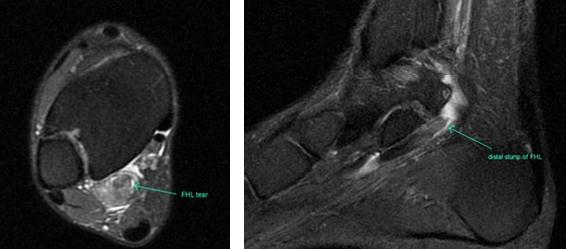
Прежде всего, это боль по задне-внутренней поверхности голеностопного сустава. Возможно «защёлкивание» большого пальца при его сгибании. Хруст, крепитация по задне-внутренней поверхности голеностопного сустава при активных движениях. При физикальном осмотре определяется боль при сгибании большого пальца через сопротивление, при форсированном подошвенном сгибании в голеностопном суставе, при этом боль отсутствует в области первого плюсне-фалангового сустава. Для диагностики повреждения сухожилия длинного сгибателя большого пальца стопы целесообразно выполнение МРТ, при этом обнаруживается скопление жидкости вокруг сухожилия на уровне голеностопного сустава, изменение сигнала от самого сухожилия.

Дифференциальная диагностика тендинита сухожилия длинного сгибателя большого пальца стопы проводится с тендинитами малоберцовых мышц, переломом заднего отростка таранной кости, заднюю таранно-пяточную коалицию, остеоид-остеому таранной и пяточной кости.
При разрывах сухожилия длинного сгибателя большого пальца помимо остро возникшей боли и отёка по задне-внутренней поверхности голеностопного сустава определяется выраженная слабость подошвенного сгибания большого пальца стопы.
При острых разрывах показано экстренное хирургическое восстановление целостности сухожилия в группе профессиональных спортсменов и танцоров. У простого обывателя хирургическое лечение рекомендовано только в случае повреждения сухожилий как короткого так и длинного сгибателей большого пальца стопы.
В случае тендинита сухожилия сгибателя большого пальца рекомендовано консервативное лечение – покой, холод местно, физиотерапия, стретч-упражнения. Помимо этого рекомендовано изменить подход к тренировкам, больше внимания уделять разминке и растяжке, ношение стелек и обуви с хорошей поддержкой свода стопы.
При неэффективности данных мер на протяжении 3 месяцев встаёт вопрос о хирургическом лечении. Выполняется релиз сухожилия, освобождение его от спаек, удаление дегенерировавших участков, синовэктомия. При выявлении добавочной треугольной кости целесообразно её удаление.
Для хорошей визуализации рекомендуется использование жгута. Выполняется полукруглый разрез параллельно заднему краю внутренней лодыжки. Необходимо аккуратно выделить сосудисто-нервный пучок и взять его на держалку. Доступ к сухожильному каналу можно осуществить как спереди так и сзади по отношению к пучку. На этом этапе возможно выделение сухожилия, после его тщательного осмотра и пальпации, удаляются все узлы, спайки. При обнаружении треугольной кости необходимо её удалить.
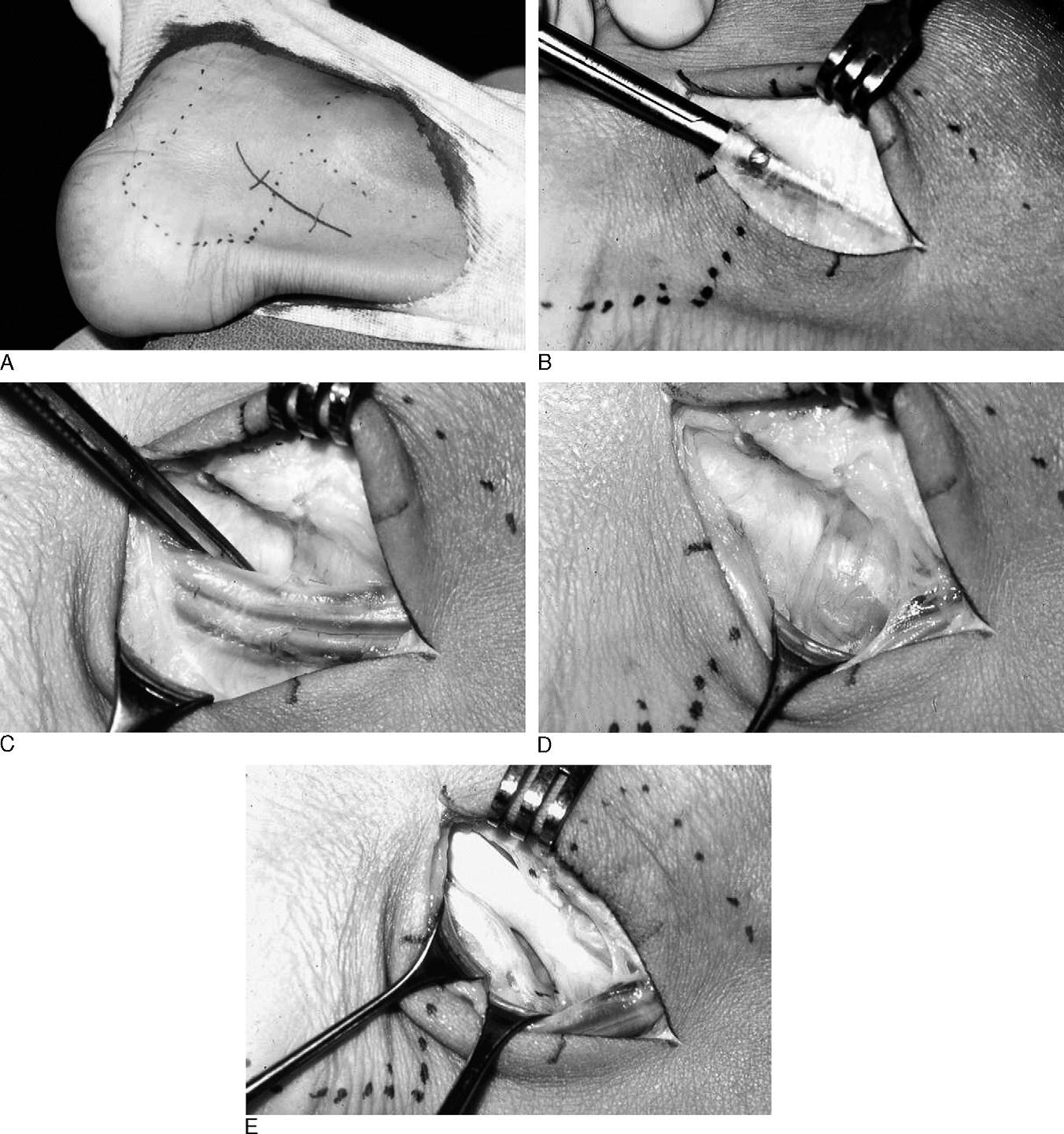
Удаление треугольной кости значительно удлинняет период реабилитации. После изолированного тенолиза сухожилия длинного сгибателя большого пальца нагрузка весом и ходьба разрешаются непосредственно по мере стихания болевого синдрома. После удаления треугольной кости может потребовать до 8-12 недель ходьбы без нагрузки.
Источник
Повреждения связок большого пальца стопы
Повреждения связок первого плюсне-фалангового сустава и большого пальца стопы у спортсменов это достаточно значимая в профессиональном отношении проблема, требующая в зависимости от тяжести повреждения соответствующей тактики лечения.
Что это такое?
Очень распространенной спортивной травмой, которой, начиная с 1980-х годов, стало уделяться значительное внимание, является повреждение связок первого пальца и плюснефалангового сустава (ПФС), известное в англоязычной литературе под названием «turftoe» (дословно «торфяной палец»).
Такое внимание этому вопросу можно объяснить большим значением любительского и профессионального спорта для общества и широкой известностью многих спортсменов.
Травмы первого пальца и плюсне-фалангового сустава могут стать причиной достаточно значимых функциональных нарушений.
При таких травмах страдает сила отталкивания пальцами от поверхности, что в значительной степени сказывается на беговых возможностях спортсмена.
При такого рода повреждениях спортсмены нередко пропускают тренировки, а при более тяжелых травмах и игры тоже.
Хронические варианты этого повреждения стали причиной завершения карьеры не одного спортсмена.
Если сравнить травмы первого пальца и разрывы связок плюсне-фалангового сустава с более известными всем растяжением связок голеностопного сустава, то последние встречаются в 4 раза чаще, но становятся причиной пропуска спортсменами тренировок и соревнований менее, чем в 2 раза чаще.
В настоящем разделе мы также рассмотрим другие травмы переднего отдела стопы и первого пальца, которые, однако, встречаются не так часто, как turftoe.
К таким травмам относится повреждение плюсне-фалангового сустава, которое называют «sandtoe» — песочный палец.
Эта травма в основном распространена среди спортсменов соревнующихся на песке.
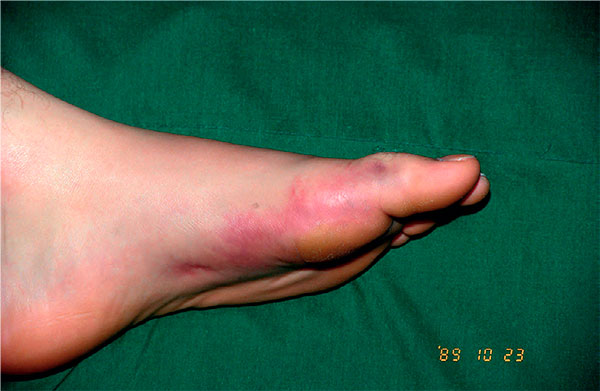
Повреждение первого пальца может стать источником значительных проблем.
Как происходит травма?
Типичным механизмом травм, объединяемых термином turftoe, является переразгибание первого пальца стопы.
Именно при таком механизме происходит большинство травм первого пальца, наблюдаемых у спортсменов, использующих слишком мягкую и не защищающую стопу обувь.
Переразгибание большого пальца приводит к разрыву подошвенной капсулы плюсне-фалангового сустава.
Обычно этот разрыв локализуется на уровне сесамовидных костей.
В редких случаях травма приводит к перелому или расхождению фрагментов сесамовидных костей.
Другими, менее распространенными механизмами травмы первого пальца являются избыточное его сгибание.
Подобное повреждения первого пальца чаще всего встречаются в пляжном волейболе, когда игрок погружается пальцами стопы в песок после прыжка или во время бега. Именно поэтому данный тип повреждения получил название sandtoe (песочный палец).
Анатомия связок в области первого пальца стопы
Капсула и связки 1-го плюсне-фалангового сустава является основными структурами, обеспечивающими стабильность большого пальца стопы.
Конфигурация вогнутой суставной поверхности основания основной фаланги, сочленяющейся с выпуклой суставной поверхности головки плюсневой кости, обеспечивают лишь незначительную долю стабильности этого сустава.
Сухожилия коротких сгибателей и разгибателей вплетаются в капсулу сустава и являются важными стабилизирующими элементами.
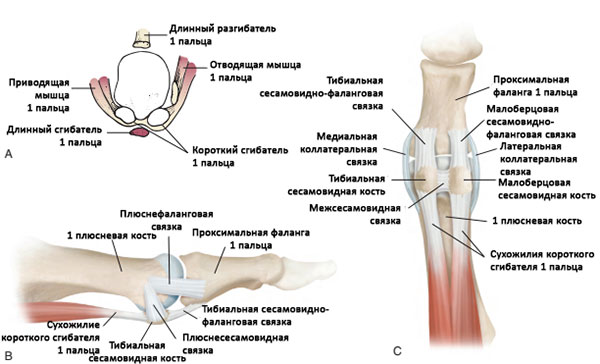
Анатомия 1-го плюснефалангового сустава (ПФС). А, Фронтальный вид. В, Вид изнутри. С, Вид с подошвенной стороны.
Изнутри и снаружи сустав стабилизируется прочными коллатеральными (боковыми) связками.
Подошвенная пластинка представляет собой утолщенную фиброзную часть капсулы сустава, которая включает в себя сесамовидные кости и в которую вплетаются сухожилия сгибателей пальцев.
Подошвенная пластинка прочно прикрепляется к основанию фаланги первого пальца, менее прочно она посредством суставной капсулы прикрепляется к шейке 1-ой плюсневой кости.
Капсульно-связочный комплекс первого пальца при обычной ходьбе испытывает нагрузку, соответствующую 40-60% веса тела.
При физической активности эти нагрузки увеличиваются в 2-3 раза, при беге и прыжках могут возрастать до 8 раз.
Это еще раз служит доказательством значительной прочности связок и капсулы первого пальца и их роли в обеспечении нормальной физической активности спортсмена.
При переразгибании первого пальца стопы обычно происходит разрыв подошвенной пластинка.
В редких случаях при подобных повреждениях происходит перелом сесамовидных костей или расхождение сесамовидных костей при их удвоении.
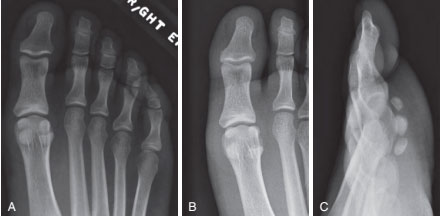
Расхождение обеих сесамовидных костей у спортсмена. А, Рентгенограмма до травмы — картина удвоения обеих сесамовидных костей. В, Рентгенограмма после травмы — отмечается расхождение фрагментов обеих сесамовидных костей. С, Рентгенограмма этого же пациента в боковой проекции.
Факторы увеличивающие риска травмы большого пальца
Рассматриваемые повреждения относительно нечасто встречались во времена, когда еще не было искусственных покрытий спортивных площадок Совместная комбинация таких факторов, как твердые покрытие и использованием мягкой обуви, увеличивает вероятность травмы связок большого пальца.
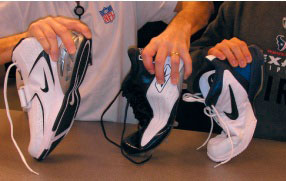
Различные типы спортивной обуви для игры в американский футбол, отличающейся друг от друга степенью защиты стопы.
Было проведено исследование, посвященное проблеме травм связок большого пальца стопы, в котором сравнивались типы кроссовок, использовавшихся игроками в футбол: мягкие кроссовки и более современная обувь с жесткой подошвой.
Игроки, использовавшие современную обувь, в меньшей степени были подвержены травмам первого пальца стопы.
Симптомы повреждения связок в области большого пальца
Для врача важно знать механизм полученной травмы.
Об этом ему может рассказать либо сам пострадавший, либо свидетели.
В этом отношении может быть полезен просмотр видеозаписи игры, в которой игрок получил травму.
Длительность жалоб пациента поможет установить врачу, свежее это повреждение или рецидив на фоне уже имевшей место травмы.
После травмы в области первого пальца хорошо заметны кровоизлияния и отечность.
При сравнении с другой стопой на стороне повреждения определяется повышенная подвижность в плюсне-фаланговом суставе, а также признаки нестабильности.
Длительно существующая нестабильность может приводить к развитию деформации пальца типа «лебединая шея», связанной нарушением баланса между сгибателем и разгибателем пальца.
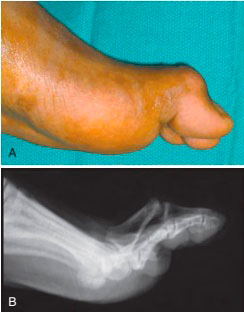
Контрактура суставов и тыльный подвывих большого пальца у профессионального футболиста. А, Внешний вид первого пальца. В, Рентгенограмма в боковой проекции.
Классификация повреждений связок первого пальца
При повреждениях первого плюсне-фалангового сустава или большого пальца боль и отек сначала могут быть выражены относительно незначительно, однако в течение первых суток они обычно усиливаются, и на следующий день спортсмен приходит на тренировку уже хромающим.
Для того, чтобы выбрать наиболее оптимальную тактику лечения и так или иначе оценить его прогноз, врачи пользуются специальной классификацией.
Повреждения 1 степени характеризуются перерастяжением капсулы и связок первого плюсне-фалангового сустава.
Пациенты предъявляют жалобы на боль по подошвенной и внутренней поверхности первого пальца, отек выражен минимально, кровоизлияния (синяки) отсутствуют.
Движения в суставе ограничены незначительно, и спортсмены обычно сохраняют возможность нагружать стопу и продолжать тренировки, хотя и с некоторыми болевыми ощущениями.
Повреждения 2 степени характеризуются частичным разрывом капсулы и связок первого пальца.
Болезненность более интенсивная, выражены отек и кровоизлияния. Болевые ощущения и защитные реакции приводят к некоторому ограничению движений в суставе.
Спортсмены жалуются на умеренно выраженную боль и хромоту. Тренироваться на нормальном уровне они не могут.
Повреждения 3 степени — это полные разрывы, приводящие к выраженному болевому синдрому, отеку и кровоизлияниям.
Локально отмечается выраженная болезненность как вдоль подошвенной, так и тыльной поверхности большого пальца и первого плюсне-фалангового сустава.
Повреждение третье степени приводит к разрыву подошвенной пластинки. Во многих случаях данный тип повреждения характеризуются вывихом большого пальца в первом плюсне-фаланговом суставе последующим самопроизвольным его вправлением.
Практически всегда развивается выраженное ограничение движений в суставе. Спортсмены в подобных ситуациях не могут нагружать внутреннюю поверхность стопы и конечно же не могут продолжать тренировки.
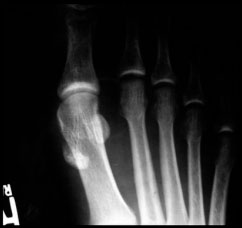
Рентгенограмма стопы в прямой проекции профессионального футболиста с признаками выраженной миграции сесамовидных костей.
Хроническое повреждение связок первого плюсне-фалангового сустава является следствием острого его повреждения, которое в свое время было пропущено или не получило должного внимания как со стороны врачей, так и самого спортсмена.
Это состояние характеризуется длительно сохраняющимся болевым синдромом в области плюсне-фалангового сустава и контрактурой большого пальца.
В связи отсутствием подошвенных стабилизаторов сустава развивается тыльный подвывих большого пальца.
На фоне рубцовых изменений первого плюсне-фалангового сустава может формировать hallux rigidus, проявляющийся выраженным ограничением подвижности большого пальца.
При тяжелых повреждениях связок первого пальца выполняется стандартная рентгенография для исключения возможных костных повреждений, будь то отрывы капсулы сустава с костными фрагментами, переломы сесамовидных костей, расхождение или миграция сесамовидных костей.
Мы в качестве наиболее информативного метода визуализации связочных и остеохондральных повреждений рассматриваем МРТ.
МРТ позволяют достаточно четко увидеть все типы повреждений и более точно локализовать возможные разрывы связок и капсулы и спланировать хирургическое вмешательство.
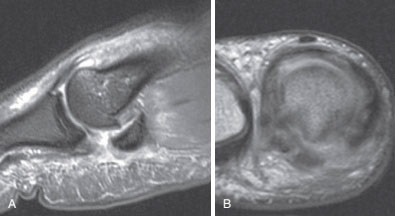
МРТ при тяжелом повреждении связок первого пальца. А, На МРТ видны признаки разрыва связок и смещение сесамовидной кости. В, На МРТ видны признаки полного разрыва медиальной коллатеральной связки при сохранении целостности аналогичной латеральной связки.
Консервативное лечение повреждений связок большого пальца
Ключевым компонентом лечения является функциональный покой, соблюдать который для пациентов является едва ли не самой сложной задачей.
Сложности здесь могут быть связаны с тем, что и спортсмен, и его тренер уверены в том, что это незначительная травма. Слишком быстрое возвращение к спорту, к сожалению, только удлиняет процесс выздоровления и приводит к более протяженной функциональной недостаточности стопы.
В качестве средства иммобилизации возможно использование ортопедического ботинка, которые поможет пациенту более комфортно передвигаться в первые дни после травмы.
Длительность фиксации стопы обычно не превышает недели, за исключением разве что наиболее тяжелых повреждений.
Еще одной составляющей лечение является модификация используемого спортивного снаряжения. Задачей здесь является уменьшение нагрузок на передний отдел стопы, что достигается уменьшением гибкости подошвы обуви. Использование обуви с жесткой подошвой помогает предотвратить переразгибание большого пальца в плюсне-фаланговом суставе.
Если спортсмену некомфортно тренироваться в такой обуви, либо при хронических случаях заболевания, возможно изготовление индивидуальной ортопедической стельки, которая будет лучше подходить в каждом конкретном случае.
Спортсмены с повреждениями 1 степени обычно продолжают тренировки. Палец фиксируется тейпами, а во время тренировок и игр рекомендуется использование обуви с более жесткими стельками. Такие повреждения обычно не требует отстранения от занятий спортом.
При повреждениях 2 степени спортсмены обычно вынуждены временно прекратить тренировки на 10-14 дней.
Повреждения 3 степени, как правило, требуют исключения нагрузки на ногу, использования костылей или ортопедического ботинка в первые несколько дней после травмы. Продолжительность лечения составляет от 2 до 6 недель.
Тейпирование большого пальца призвано ограничить переразгибание большого пальца.
Реабилитационные мероприятия должны начинаться как можно раньше, как только купируется болевой синдром.
После того, как болевой синдром и отек уйдет в достаточной мере, а объем движений более или менее восстановится, пациент может вернуться к тренировкам. Ходить при этом он уже должен практически нормально.
При наиболее тяжелых повреждениях с явными признаками разрыва подошвенной пластинки, миграцией сесамовидных костей, их переломом или расхождение фрагментов, консервативное лечение включает иммобилизацию короткой лонгетой с фиксацией большого пальца, однако в таких случаях альтернативой уже является хирургическое лечение.
Если консервативное лечение оказывается неэффективным, показано хирургическая реконструкция или восстановление поврежденных структур.
Хирургическое лечение разрывов связок большого пальца
Большинство травм первого плюсне-фалангового сустава в хирургическом лечении не нуждаются.
Оперативное лечение может быть показано при неэффективности лечения консервативного либо в случаях, когда диагностируется ситуация, в которой эффект может быть достигнут только за счет операции.
Показания к операции включают массивные капсульные разрывы и отрывы с нестабильностью сустава, прогрессирующее расхождение и миграция фрагментов сесамовидных костей или перелом сесамовидных костей, травматическая или прогрессирующая вальгусная деформация первого пальца стопы.
Для коррекции травматической вальгусной деформации большого пальца возможно использование операции SCARF и Akin.
Чем более сложное и обширное выполняется реконструктивное вмешательство тем выше сроки иммобилизации стопы после такого вмешательства. Возвращение спортсмена к занятиям спортом в подобных случаях гарантировать невозможно.
Источник
Растяжение связок на ноге
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Растяжение связок на ноге – одна из самых распространенных травм опорно-двигательного аппарата.
Часто растяжение связок и их полный и частичный разрыв наблюдается у людей, занимающихся спортом, а также у женщин, предпочитающих обувь на высоком каблуке (страдает голеностопный сустав). Нагрузка на этот сустав усиливается из-за того, что на него приходится нагрузка во весь вес человека. Большой процент травм голеностопа происходит в процессе движения, когда пятка подворачивается. Кроме связок голени и стопы в процессе подобной травмы страдают коленные связки – наружная и боковая группа.
Первые симптомы растяжения – боль в суставе, отечность, гематома. Во время движения боль только увеличивается, а при более сложных повреждениях связок самостоятельное передвижение невозможно. Если растяжение связок сопровождается хрустом или щелканьем, то это говорит о тяжелой травме. Это может быть полный или частичный разрыв связок, а также перелом кости. Первое, что можно сделать в такой ситуации – обездвижить конечность и приложить к месту растяжения холод, а после зафиксировать суставное сочленение специальной повязкой.
Если спустя незначительное время с момента получения травмы отек и боль увеличиваются, а движения в суставе еще больше ограничены, то нужно обратиться за помощью к врачу.
[1], [2], [3], [4], [5], [6]
Код по МКБ-10
T13.2 Вывих, растяжение м перенапряжение капсульно-связочного аппарата неуточненного сустава нижней конечности на неуточненном уровне
Причины растяжения связок
Причины растяжения связок могут быть различными. В основе механизма получения травмы лежит повышенное растяжение глубоко расположенного слоя соединительной ткани. В тех местах, где связки наиболее тонкие и слабые, происходит растяжение и их разрыв. С помощью связок мышцы присоединяются к костным образованиям, а также соединяются костные суставные отростки. Наиболее часто растяжению подвержены плечевые, голеностопные, коленные связки и связки пальцев.
Растяжение связок происходит в основном при скручивающем движении полусогнутого суставного сочленения. Перерастяжение и частичный разрыв связок голеностопа очень часто встречается у спортсменов, занимающихся баскетболом, футболом. В тяжелой атлетике (пауэрлифтинг, бодибилдинг) растяжение и разрыв связок встречаются также часто, особенно при поднятии штанги. В таком положении вся нагрузка приходится на колено, что чревато травмой. Единственный способ профилактики – проведение разминки на должном уровне и бинтование коленного сустава, а также плавное приседание с нагрузкой.
Первая доврачебная помощь при растяжении – это обездвиживание и холод на место травмы. Если момент травматизации сопровождался хрустом или треском, а в течение суток отек только нарастает, боль увеличивается, то нужно как можно скорее обратиться в травмпункт.
[7], [8], [9], [10], [11], [12], [13]
Симптомы растяжения связок
Симптомы растяжения связок – отек в области места травмы, кровоизлияние, боль и ограниченность в движении. Существует три степени растяжения связок, зависящие от степени повреждения сухожилия.
При первой степени растяжения повреждается небольшая часть волокон, но общая структура и целостность сохранена, гематомы в месте повреждения нет. Место повреждения немного отечно, держится небольшая припухлость, болевой синдром слабо выражен. Это самая легкая форма повреждения, восстановление обычно занимает не более 2-х недель.
При второй степени растяжения повреждается больше волокон и суставная капсула. Появляется гематома и опухает поврежденный сустав, движение в нем ограничивается и сопровождается болью. При повреждении суставной капсулы фиксируется проявление патологической подвижности в суставном сочленении. Восстановление при таком характере повреждения наступает за 4-6 недель.
При третьей степени растяжения наступает полный разрыв связок. В месте повреждения сильная отечность, подкожные гематомы, сустав не стабилен (фиксируется проявление патологической подвижности), боль в месте повреждения ярко выражена. На восстановление уходит 6-8 недель, без врачебного вмешательства выздоровление наступает не всегда.
При растяжении связок лучше обратиться к врачу, чтобы предупредить развитие осложнений и исключить вероятность разрыва нервных волокон.
Растяжение связок пальцев ног
Растяжение связок пальцев ног встречаются достаточно часто, также как и растяжения голеностопа, колена. Чаще всего связки пальцев ног травмируются при:
- занятиях спортом;
- активных развлечениях;
- перенапряжением и нагрузкой во время работы.
Высокая степень риска растяжения связок у тех, кто занимается спортом, связанным с прыжками или часто меняющимся направлением движения суставов ( встречается у футболистов, баскетболистов, хореографов, гимнастов). В детском возрасти растяжения связок и разрыв особенно опасны, так как сопровождаются частичным повреждением ростовой пластинки кости.
Растяжение связок пальцев ног как самостоятельная и комбинированная травма встречается и в пожилом возрасте. Предшествует этому развитие остеопении и мышечная слабость. В основном травмы такого характера не требуют специфического лечения и оперативного вмешательства, а восстановление требует 2-3 недель, в зависимости от возраста. Стопу на время реабилитации нужно обездвижить и прикладывать первое время холод, чтобы снять отек и уменьшить боль. В дальнейшем можно пользоваться специальными мазями – Ибупрофен, Дип – Релиф, Троксевазин и др. Исключение составляют дети – чтобы исключить вероятность дефекта ростовой пластинки и дальнейших патологий с этим связанных, нужно показать ребенка врачу.
Сильное растяжение связок на ноге
Сильное растяжение связок на ноге проявляется болью в месте повреждения, нарастающим отеком, гематомой и покраснением. Движение в суставе невозможно из-за сильной боли, появляется хромота. При второй-третьей степени растяжения повреждение сухожилий более тяжелое, кроме частичного и полного разрыва сухожилий повреждается и костная ткань в месте их крепления.
Первое, что нужно сделать при растяжении – ограничить любое движение конечности. Лучше всего прилечь и положить ногу в возвышенном положении.
К месту травмы нужно приложить что-нибудь холодное – это поможет снять отечность и немного уменьшить болевые ощущения.
Если в момент получения травмы слышался треск или хруст, то нужно как можно скорее обратиться, чтобы исключить вероятность повреждения суставной капсулы, разрыва связок и частичного отрыва костной ткани и перелома. Травмы такого характера требуют оперативного вмешательства и длительного восстановления.
Сильное растяжение связок на ноге не поддается самолечению и требует врачебного вмешательства. В противном случае, отказ от лечения или нарушение предписаний врача чреват затяжной реабилитацией и осложнениями со стороны опорно-двигательного аппарата.
Растяжение связок большого пальца ноги
Растяжение связок большого пальца ноги происходит при чрезмерном тыльном или подошвенном сгибании большого пальца. Внешне растяжение связок проявляется припухлостью первого плюснефалангового сустава, болью в нем при движении, попытке наступить на стопу или стать на цыпочки.
Растяжение сухожилий большого пальца стопы сочетается с растяжением и отрывом подошвенной и тыльной связок, повреждением плюсны, основания фаланги большого пальца, сесамовидные кости.
При сильном растяжении связок большого пальца боль имеет разлитый характер, распространяется на всю стопу, в месте травмы заметна отечность и гематома, движение пальца очень болезненно, наступать на стопу в полной мере невозможно. Для диагностики осложнений при такой травме (разрыв сухожилий, отрывные переломы костной ткани фаланг и плюсны) нужно сделать рентген-снимок или МРТ. Лечение в тяжелых случаях комбинированное – назначают полный покой, холод на место травмы, обезболивающие мази и мази, снимающие отечность. На поврежденный сустав также обязательно накладывают повязку или используют специальные эластичные фиксаторы. При полном разрыве связок и отрывном переломе на конечность накладывают гипсовую лангету сроком на 7-10 дней с дальнейшей реабилитацией, включающей массаж, ЛФК и физиотерапию.
Диагностика растяжения связок на ноге
Диагностика растяжения связок на ноге базируется в основном на данных осмотра и опроса пациента – сильная боль в области суставного сочленения, ограниченность движений, отечность, гематома в области сустава уже говорит о растяжении сухожилий. При выраженной отечности и гематоме в области сустава, ограниченности движений обязательно нужно сделать ренттген конечности. Если, по словам пострадавшего, момент получения травмы сопровождался треском или хрустом, проведение рентгенологического контроля обязателен. По данным рентгеновского снимка можно оценить степень повреждения, подтвердить или опровергнуть разрыв связок и суставной капсулы, отрыв частичек костной ткани вместе с сухожилиями, трещину или перелом кости. Особенно важно в процессе уточнения диагноза исключить вероятность разрыва нервной ткани, что в дальнейшем может стать причиной хронической боли или нарушения чувствительности конечности.
Основываясь на данных осмотра, рентгена или МРТ врач делает заключение и назначает дальнейшее лечение. При первой второй степени растяжения лечение консервативное, в основном базируется на обеспечении покоя поврежденной конечности. При разрывах связок, в тяжелых случаях, проводят операцию по ушиванию разорванного сухожилия, конечность фиксируют с помощью гипсовой лангеты.
[14], [15], [16]
Лечение растяжения связок на ноге
Лечение растяжения связок на ноге зависит от степени повреждения сухожилий. При повреждениях первой-второй степени врачебного вмешательства не требуется. Достаточно просто обеспечить максимально благоприятные условия – обездвижить конечность в приподнятом положении, приложить на сустав холодный компресс или лед, фиксировать сустав с помощью тугой повязки или специального бандажа-фиксатора. Для снятия боли и отека три раза в день в поврежденную зону втирать обезболивающие и нестероидные противовоспалительные лекарственные препараты — Троксивазин, Лиотон, Ибупрофен, Индовазин, гепариновую мазь. Ни в коем случае в первые дни после получения травмы нельзя массировать поврежденный сустав или делать согревающие компрессы и ванночки!
При растяжении связок третьей степени, которая сопровождается частичным или полным разрывом волокон сухожилий, а также частичным отрывом костной ткани, необходимо врачебное вмешательство. При полном разрыве связок показано хирургическое лечение, включающее сшивание разорванных волокон, суставной соединительной капсулы. После восстановления целостности связок больную конечность иммобилизуют с помощью гипсовой повязки (гипсовой лангеты). Это нужно для поддержания физиологического положения ноги и скорейшего заживления. После снятия гипса растяжение лечат как и при первой-второй степени. Кроме того, для дальнейшей позитивной динамики реабилитационного процесса не нужно пренебрегать тепловыми процедурами и комплексом физических упражнений. Полное восстановление двигательной активности наступает через 6-8 недель.
Профилактика растяжения связок на ноге
Профилактика растяжения связок на ноге заключается в соблюдении простых правил. Предупредить растяжения и разрывы связок можно, если:
- Заниматься спортом в специальной обуви, обеспечивающей стопе и голеностопу достаточную фиксацию, пользоваться эластичными наколенниками.
- Если не полностью, то частично отказаться от неудобной обуви на высоком каблуке, нарушающей физиологическое положение стопы.
- Контролировать вес. Лишние килограммы дают высокую нагрузку на суставы, что повышает риск травматизации.
- Перед силовыми тренировками обязательно нужно тщательно разминаться, чтобы разогреть мышцы и связки перед интенсивной нагрузкой.
Для профилактики растяжения связок голеностопа достаточно несколько раз в неделю делать несложные упражнения, повышающие эластичность мышц и сухожилий. Это вращения носка вовнутрь и наружу, вытягивание носка на себя и от себя, ходьба по комнате на носках и пятках. Также для поддержания тонуса мышц стопы и голеностопа, икроножных мышц хорошо подойдут занятия со скакалкой или просто прыжки на месте, прыжки с выпадом вперед и назад.
Но не стоит забывать, что профилактика растяжения связок на ноге не должна быть слишком интенсивной, резкий переход к высокой нагрузке может стать причиной травм. Лучше постепенно наращивать нагрузку и время тренировки, чтобы постепенно укрепить мышцы, не повреждая связки.
Прогноз растяжения связок на ноге
Прогноз растяжения связок на ноге, в целом, благоприятен, но зависит от того, как пострадавший будет выполнять врачебные предписания. При первой-второй степени растяжения и при соблюдении всех пунктов лечения, полное выздоровление наступает за 2-4 недели. При своевременном лечении даже при третьей степени растяжения двигательная функция полностью восстанавливается. Если в течение 48 часов после травматизации отек и гематома только увеличивается, а боль беспокоит даже в состоянии покоя, нужно немедленно обратиться за помощью к травматологу.
Пренебрежение врачебной помощью значительно продляет срок реабилитации при разрыве связок – восстановление двигательной активности может затянуться на 6-10 месяцев, к тому же разрыв связок часто сопровождается разрывом сухожильной капс?
