Прикрепляются сухожилия к суставам
Содержание статьи
Связки и сухожилия: в чем разница, чем отличаются?
Многие люди знают о том, что наш опорно-двигательный аппарат очень сложно устроен. Но мало кто интересовался подробностями о его составляющих. Поэтому нередко бывает сложно точно понять диагноз или рекомендации врача, когда необходимо лечение после травмы.
Например, очень часто возникает такой вопрос «повреждение связки» и «повреждение сухожилия» — это одно и то же? Или связки и сухожилия – разные структуры? Какова их роль?
Определения
Любой врач или другой человек, который хорошо знает анатомию, прекрасно понимает, что связки и сухожилия – это разные структурные элементы связочного аппарата. Но у них есть немало общего. И те, и те необходимы для того, чтоб человек мог двигаться. Они стабилизируют подвижные соединения костей в человеческом скелете и участвуют в создании и контроле направления движений.
Для того чтоб понять, чем отличаются связки от сухожилий, нужно разобраться, что они собой представляют и какова их роль. Для этого нужно вспомнить некоторые анатомические и физиологические характеристики этих структур.
Понятие о связках

Связки – это части сустава, которые состоят из соединительной ткани. Они прикреплены к соединяющимся костям. Обычно эти соединительнотканные структуры имеют очень небольшую длину. Они прочно фиксируют суставную сумку, предотвращают его чрезмерную подвижность и вывихи.
В составе связок очень много эластичных волокон, благодаря чему они могут немного растягиваться без риска повреждения. Обычно это происходит при сгибании. Связки участвуют в том, что возвратить сустав в его физиологическое положение, так как оказывают на него давление, когда растянуты. Они укрепляют ту часть, на которой расположены, но могут быть повреждены при ударе по ней или резком движении.
При повреждении связочного аппарата наблюдается нарушение деятельности сустава в виде блока из-за отечности (если произошло растяжение) или разболтанности (при разрыве). При этом ярко выражены отёк, боль, покраснение, могут наблюдаться кровоподтеки. Человек не может упираться на поврежденную конечность или это доставляет ему боль и дискомфорт. Любые движения в той части, которая укреплялась поврежденной связкой, становятся опасными возможностью повредить и другие структуры.
Понятие о сухожилиях

Сухожилия тоже участвуют в фиксации подвижных соединений костей, но основная их функция – двигательная. Они являются продолжением мышц, точнее, частями мышц, которыми они крепятся к кости. Поэтому при сокращении мышц эти соединительнотканные структуры натягиваются, и в результате выполняется движение в суставе. Сгибание происходит в ту сторону, где расположена мышца.
Основным структурным компонентом является коллаген, который очень плотный и не растягивается. Он расположен завитками, поэтому совсем незначительно растяжение сухожилиям все же доступно, но оно гораздо меньше, чем у связок. Из-за этого сухожилия легко повреждаются при резких движениях в мышце или чрезмерных нагрузках.
При повреждении основная симптоматика связана с деятельностью мышцы. Она ослабевает (при частичном повреждении сухожилия) или полностью прекращает функционирование, «западает» (при разрыве). Нарушение функционирования подвижного соединения костей является уже вторичным последствием.
Разница

Сухожилия и связки схожи в некоторых моментах, например, в том, что необходимы для правильного функционирования подвижных соединений скелета человека. Правильные и безопасные сгибания и разгибания возможны только при их слаженной работе.
Но в то же время существует много различий между этими структурами. Основные моменты занесены в приведенную ниже таблицу:
Благодаря тому, что связочный аппарат и сухожилия укрепляют подвижные соединения костного скелета по-разному, одновременно обеспечивается большая подвижность, гибкость и безопасность движений. Это будет очень хорошо заметно, если рассмотреть понятие о суставах на каком-то конкретном примере и проанализировать роль в нём этих структур. Например, очень интересными являются строение и работа колена.
Параметры сравнения | Связки | Сухожилия |
Что соединяет? | Кости | Мышца и кость |
| Участие в движении | Пассивное, препятствуют чрезмерным сгибаниям и разгибанием | Активное, вызывают движение в суставе при сокращении мышцы |
Функции | Укрепление, фиксация сустава | Укрепление сустава, движение в нём |
| Структура | Больше эластичных волокон | Больше коллагеновых волокон |
Симптомы повреждения | Нарушается или прекращается функционирование сустава (разболтанность или блок). | Нарушается функционирование мышцы, становится тяжелым или невозможным движение в суставе, которое выполняла данная мышца. |
Роль в колене
Колено – одно из самых крупных подвижных соединений в костном скелете человеческого тела. Именно на него приходится большая часть нагрузки, когда человек стоит или передвигается с помощью ног. Чем интенсивнее движения, тем сильнее нагружаются колени, например, особенно им сложно при прыжках и беге по твердой поверхности, приседаниях с грузом.
Поэтому укрепление и стабилизация колена требует одновременного воздействия на него многих соединительнотканных структур. Стоит рассмотреть роль наиболее значимых из них.
Связочный аппарат
Связки колена крепятся к бедренной кости и костям голени (малоберцовой и большеберцовой). Они могут быть повреждены при прямом сильном ударе или резком повороте туловища, особенно если человек при этом стоит на одной ноге.
Связки колена:
- Передняя крестообразная – предупреждает передний вывих большеберцовой кости.
- Задняя крестообразная – нужна для того, чтоб сустав не сдвигался назад и не переразгибался.
- Медиальная боковая – поддерживает с внутренней стороны.
- Латеральная боковая – предотвращает вывих кнаружи.
- Мениско-бедренные, мениско-большеберцовые – укрепляют колено изнутри, соединяя мениск с костями бедра и голени.
Весь связочный аппарат колена способствует тому, что оно укрепляется со всех сторон, и при нормальных, физиологических нагрузках остаётся неповрежденным.
Сухожилия

Колено укрепляется сухожильными частями одних из крупнейших мышц человеческого тела. При их повреждении сустав не может правильно сгибаться.
Спереди основная роль отведена сухожильной части четырехглавой мышцы. Она предотвращает смещение соединяемых костей назад («задний выдвижной ящик») и одновременно необходима для его разгибания.
Сзади и сбоку колено укрепляют сухожилия двуглавой мышцы бедра, нежной, полусухожильной и полуперепончатой. Они предотвращают вывих внутрь, наружу и вывих по типу «передний выдвижной ящик». Также немаловажна их роль в защите от ущемления при движении внутренних структур, например, мениска или суставной капсулы.
Таким образом, взаимодействие связочного аппарата и мышц, в частности, их сухожильных отделов, помогает легко и в то же время безопасно осуществлять все необходимые для полноценной жизни движения. При этом мы не чувствуем ни необходимости прикладывать слишком большие усилия, ни болезненности, ни неустойчивости. Если появляются подобные симптомы, это говорит о неполадках в работе опорно-двигательного аппарата и требует лечения.
Источник
ункциональная анатомия голеностопного сустава. Суставная капсула и сухожилия
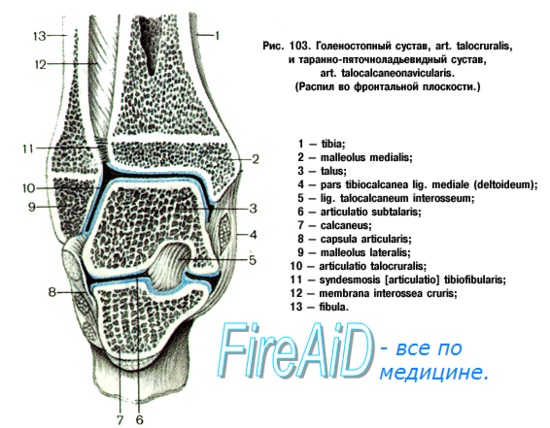
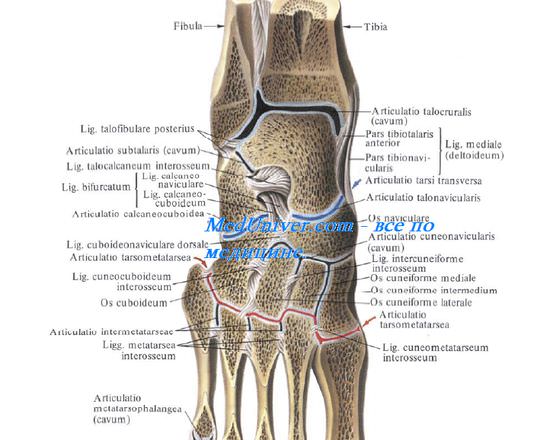
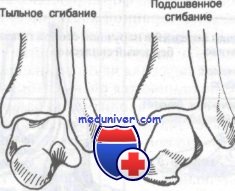
Функциональная анатомия голеностопного сустава. Суставная капсула и сухожилияГоленостопный сустав является блоковидным, в котором имеются только два вида движений — сгибание и разгибание. Эверсия и инверсия осуществляются в таранно-пяточном суставе, который относят к плоским. Таранно-пяточный сустав очень прочен за счет мощного связочного аппарата, и большинство пронационно-супинационных травм приводит к повреждению не подтаранного, а голеностопного сустава. Голеностопный сустав образован дистальными концами большеберцовой и малоберцовой костей, формирующих вилку, в которую входит таранная кость. Блок таранной кости имеет клиновидную форму, шире спереди, чем сзади, и является частью таранной кости, сочленяющейся с большеберцовой и малоберцовой костями. При тыльном сгибании широкая передняя часть клина прочно входит в вилку, вследствие чего сустав становится очень стабильным; однако при подошвенном сгибании в вилку входит узкая задняя часть блока таранной кости, что допускает значительную подвижность сустава. Имея это в виду, нетрудно понять, почему большинство поврежденний голеностопного сустава происходит, когда стопа находится в положении подошвенного сгибания.
Чтобы понять механизм повреждения этого важного сустава, врачу неотложной помощи необходимо хорошо знать анатомию основных мягкотканных структур, окружающих его. Для удобства эти структуры можно разделить на три слоя, окутывающих сустав (каждый последующий лежит выше предыдущего), а затем рассмотреть повреждения, возникающие в каждом из слоев.
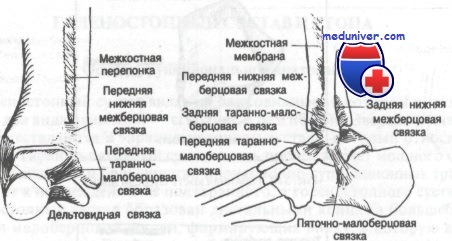
Суставная капсула голеностопного суставаКапсула, окружающая голеностопный сустав, делится на четыре части (связки): переднюю, заднюю, латеральную и медиальную. Капсула слаба спереди и сзади, но укреплена связками с внутренней и наружной стороны. Передняя связка тонка и соединяет переднюю поверхность большеберцовой кости и шейку таранной кости и, как правило, повреждается при обширных разрывах латеральной связки.
Задняя связка короче передней и тянется от заднего края большеберцовой кости к задней поверхности таранной. Латеральная связка подразделяется на три основных пучка, которые являются наиболее часто повреждаемыми связками тела человека. Между наружной лодыжкой и шейкой таранной кости натянута передняя таранно-малоберцовая связка, которая при повреждениях голеностопного сустава страдает чаще других.
Между наружной лодыжкой и задним бугорком таранной кости (иногда он представлен отдельным образованием и называется треугольной костью) находится задняя таранно-малоберцовая связка, а от наружной лодыжки к пяточной кости тянется пяточно-малоберцовая связка. Проксимальнее латеральной группы связок малоберцовая кость соединена с большеберцовой рядом прочных фиброзных волокон, образующих вкупе так называемый межберцовый синдесмоз. Этот синдесмоз состоит из межкостной перепонки, соединяющей большеберцовую и малоберцовую кости на всем их протяжении. Внизу перепонка укреплена двумя утолщающимися фиброзными пучками: передней нижней и задней нижней межберцовыми связками.
Медиальную связку называют дельтовидной. Она представляет собой четырехугольную структуру, отличающуюся тем, что единственная среди связок голеностопного сустава содержит эластическую ткань, придающую связке некоторую степень растяжимости и тем самым уменьшающую вероятность разрыва. Дельтовидная связка состоит из четырех пучков, переплетенных друг с другом и тянущихся от внутренней лодыжки к ладьевидной, таранной и пяточной костям. Два ее пучка идут к таранной кости; один из них называют передней большеберцово-таранной связкой, которая крепится к шейке таранной кости, другой — задней большеберцово-таранной связкой.
Эта связка располагается глубже всех из четырех структур. Часть дельтовидной связки, соединяющую внутреннюю лодыжку с пяточной костью, называют большеберцово-пяточной связкой. Она прикрепляется к поддерживающей структуре таранной кости.
Таранная кость, поддерживаемая этими связками, движется вместе со стопой при истинно тыльном или подошвенном сгибании и вместе с голенью — при чистых инверсионно-эверсионных движениях. Важной связкой, не входящей в состав капсулы, но нередко повреждаемой при травмах голеностопного сустава и средней части стопы, является пружинная связка. Эта связка натянута между поддерживающей структурой таранной кости и ладьевидной костью и закрывает промежуток между пяточной и ладьевидной костями. Ее функция заключается в дополнительной поддержке головки таранной кости при нагрузке веса тела. Она состоит из плотной фиброзной ткани, участки которой напоминают суставной хрящ.
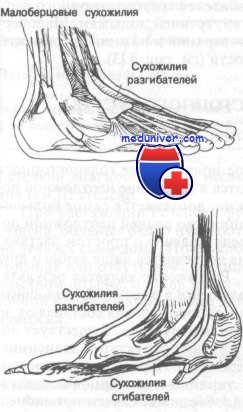
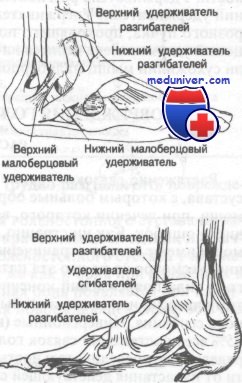
Сухожилия голеностопного суставаПоверхностнее капсулы голеностопного сустава расположены сухожилия, из которых ни одно, собственно, не крепится к самому суставу, но все проходят над ним, что немаловажно при рассмотрении сопутствующих повреждений этого сустава. Эти сухожилия подразделены на две группы: разгибатели и сгибатели стопы. Разгибатели проходят по передней поверхности голеностопного сустава, а сгибатели — кзади от внутренней лодыжки. Третьей группой являются сухожилия мышц малоберцовой кости, проходящие позади наружной лодыжки. Эти сухожилия окружены синовиальными футлярами; некоторые из них достигают 8 см длины. Поверхностнее сухожилий расположены три расходящихся фиброзных пучка, удерживающие сухожилия от смещения. Эти пучки классифицируют аналогично сухожилиям. Соответственно выделяют удерживатели разгибаталей, сгибателей и сухожилий мышц малоберцовой кости. Удерживатель разгибателей делят на верхний и нижний удерживатели. Удерживатель сгибателей состоит из одного фиброзного пучка, проходящего позади внутренней лодыжки. Малоберцовый удерживатель делится на два — верхний и нижний удерживатели сухожилий мышц малоберцовой кости. Учебное видео по анатомии голеностопного сустава
— Также рекомендуем «Механизмы растяжения голеностопного сустава. Классификация» Оглавление темы «Травмы голении и стопы»:
|
Источник
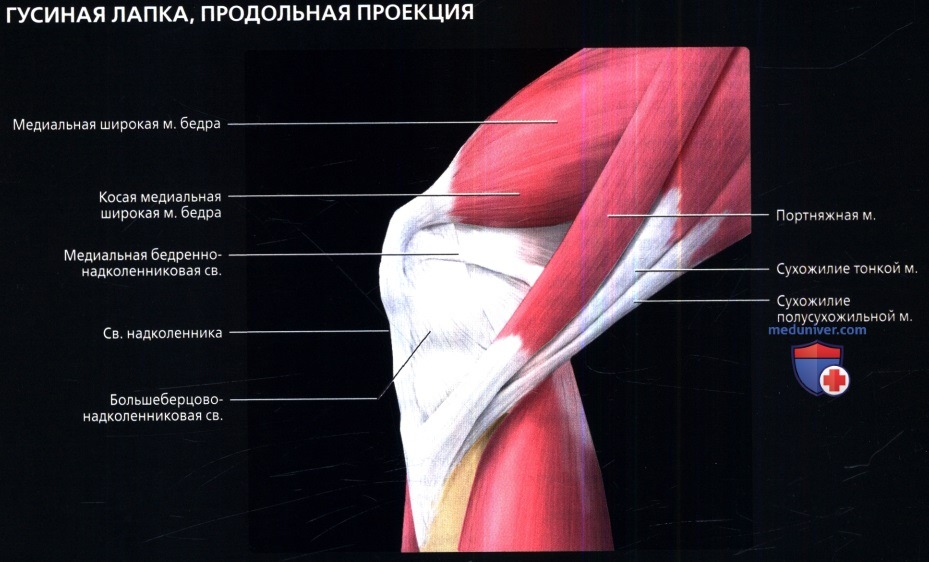
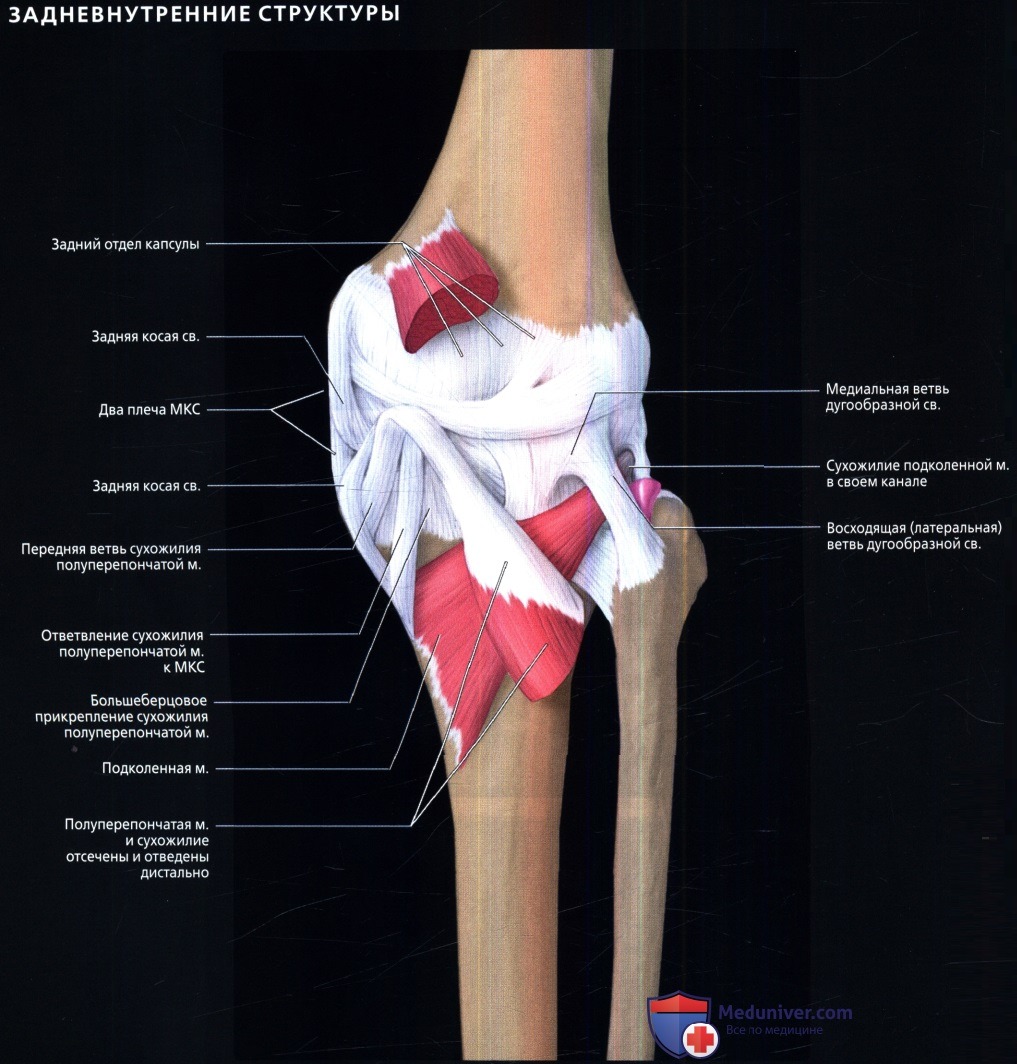
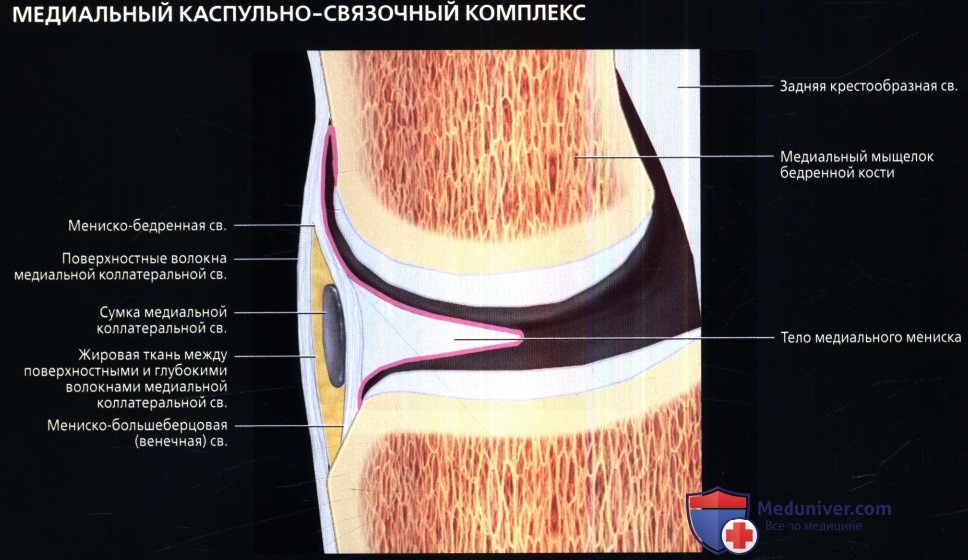
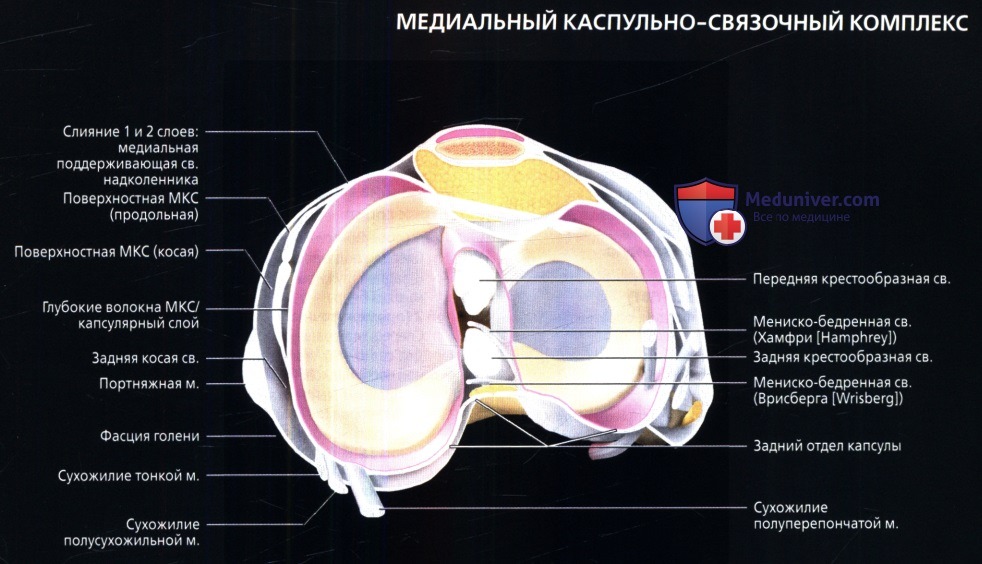
едиальные поддерживающие структуры коленного сустава
Медиальные поддерживающие структуры коленного суставаа) Аббревиатуры:
б) Лучевая анатомия медиальных поддерживающих структур коленного сустава: 1. Общие сведения: 2. Поверхностный слой (слой 1): 3. Промежуточный слой (слой 2): 4. Полуперепончатая:
5. Глубокий слой (слой 3): 6. Сумки:
7. Медиальные стабилизаторы надколенника: 8. Задневнутренний отдел капсулы коленного сустава: в) Вопросы лучевой анатомии медиальных поддерживающих структур коленного сустава. Рекомендации по визуализации: г) Список литературы: — Также рекомендуем «МРТ гусиной лапки в норме» Редактор: Искандер Милевски. Дата публикации: 12.6.2019 |
Источник