Признаки разрыва связок на пальце руки
Содержание статьи
Разрыв сухожилия разгибателя пальца кисти: причины, симптомы, диагностика, лечение
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Код по МКБ-10
- S63.4. Травматический разрыв связки пальца на уровне пястно-фалангового и межфалангового сустава (ов).
- S63.6. Растяжение и повреждение капсульно-связочного аппарата на уровне пальца.
[1], [2], [3], [4], [5], [6]
Что вызывает разрыв сухожилия разгибателя пальца кисти?
Разрыв сухожилия разгибателя пальца кисти происходит на двух уровнях: на уровне проксимального межфалангового сустава (I тип) или же на уровне концевой фаланги (II тип).
Патология возникает при непосредственном ударе по тылу пальца или опосредованно — при резкой нагрузке по продольной оси пальца с чрезмерным натяжением сухожилия.
Симптомы разрыва сухожилия разгибателя пальца кисти
Первый тип. Возникает боль в момент травмы, затем умеренный отёк пальца и типичная деформация — двойная контрактура Вайнштейна: сгибание в проксимальном и разгибание в дистальном межфаланговом сочленении. Пассивное выпрямление пальца свободное, но при устранении пассивной силы контрактура возникает вновь.
Второй тип. Вслед за травмой концевая фаланга занимает положение сгибания, активное разгибание отсутствует. Пассивное разгибание сохранено в полном объёме.
Диагностика разрыва сухожилия разгибателя пальца кисти
При втором типе повреждения на рентгенограмме в некоторых случаях выявляют отрыв костной пластинки треугольной формы от тыльной поверхности ногтевой фаланги.
[7], [8], [9], [10], [11]
Лечение разрыва сухожилия разгибателя пальца кисти
Консервативное лечение разрыва сухожилия разгибателя пальца кисти
Консервативное лечение разрыва сухожилия разгибателя пальца кисти возможно только при свежем разрыве сухожилия разгибателя пальца кисти второго типа. Палец фиксируют гипсовой лонгетой в «писчем положении» — ногтевая фаланга переразогнута, а средняя согнута. Срок иммобилизации 6 нед.
Хирургическое лечение разрыва сухожилия разгибателя пальца кисти
Оперативное лечение разрыва сухожилия разгибателя пальца кисти показано при всех разрывах сухожилия разгибателя пальца кисти первого типа и при несвежих разрывах второго типа. Накладывают первичный сухожильный шов, а в поздние сроки выполняют один из видов пластики.
Затем показана иммобилизация гипсовой лонгетой в течение 4 нед.
Восстановительное лечение после ликвидации гипсовой повязки заключается в активной и пассивной гимнастике повреждённого пальца, тепловых процедурах (парафин, озокерит), водолечении. Очень полезны бытовые упражнения (трудотерапия) — стирка мелких вещей в тёплой мыльной воде, игра на музыкальных инструментах и т.д.
Приблизительный срок нетрудоспособности
Приступить к работе разрешают через 6-8 нед.
[12], [13], [14]
Источник
Растяжение пальцев руки
Скручивание пальцев руки — довольно частая травма, которая характеризуется механическим повреждением или разрывом соединительной ткани, окружающей один или несколько суставов.
Растяжение пальцев руки: причины и признаки
Связки — это гибкие связи между костями, которые удерживают суставы в правильном положении.
Растяжение связок пальца руки может происходить в результате повышенной нагрузки на связки. Этот тип травмы обычно возникает в результате резкого движения в суставе, которое в большинстве случаев выходит за пределы нормального диапазона амплитуды.
Чаще всего вывих пальца или других конечностей испытывают профессиональные спортсмены или люди, ведущие активный образ жизни, а также маленькие дети.
Причиной такой травмы на пальце могут послужить следующие факторы:
- Падение с подлокотником;
- Упражнение на турнике;
- Подъем тяжелых предметов;
- Удар предметом рядом с большим пальцем.
Травма может быть легкой (когда повреждена небольшая часть волокон), средней (повреждена половина волокон) и тяжелой (когда большая часть волокон повреждена, но связки разорваны не полностью).
В зависимости от фактора, спровоцировавшего появление травмы, повреждения связок делятся на несколько категорий. К ним относятся:
- Дегенеративное изменение — в этом случае повреждение вызвано старческими изменениями соединительных тканей, в том числе связок. Это связано с тем, что кровоснабжение волокон связок со временем уменьшается, и в костях могут накапливаться остеофиты, что может ухудшить состояние связок. В результате ухудшаются функции связочного аппарата и теряется эластичность тканей. Таким образом, люди старше 40 лет более подвержены этому типу травм, чем молодые люди.
- Механическая травма — в этом случае перекручивание связок пальца происходит в результате резких движений или повышенной физической нагрузки.
Наблюдение за симптомами необходимо для определения характера травмы.
К основным признакам растяжения относятся:
- Резкая боль довольно сильного характера, усиливающаяся при движениях руки;
- отек на месте травмы;
- потеря подвижности в пораженном пальце;
- покраснение на месте травмы.
Следует помнить, что при растяжении связок сразу начинается боль. Если боль затягивается, значит, мышечная ткань растянута.
Если во время травмы слышен треск, скорее всего, это перелом. Однако поставить точный диагноз может только специалист.
Когда происходит перекручивание связок большого пальца, симптомы вызваны повреждением кольцевидной ткани. Самая частая причина в этом случае — повышенная нагрузка. Когда связки пальца сломаны, травма может быть незначительной или полной.
Растяжение пальцев руки: другие симптомы
Самый частый симптом — припухлость сустава и сильная деформация пальца. Часто бывает невозможно согнуть и разогнуть его. Иногда сгибательная контрактура также может быть чрезмерно растянута. Эта травма часто поражает безымянный палец.
Однако наиболее распространенным является перекрученный большой палец руки. Такая травма может возникнуть в результате различных спортивных игр и других физических нагрузок. В этом случае основным симптомом является острая боль, усиливающаяся при движении рукой и пальцами. Кроме того, пораженный член тоже начинает опухать.
Поворот большого пальца
Связки могут быть растянуты в разной степени тяжести, например:
- Первый — самый простой. В этом случае боль практически не ощущается, а подвижность практически не нарушается.
- Для второго характерны сильные боли и синяки. Также может наблюдаться отек пораженного участка.
- Третий — самый тяжелый. Для него характерна сильная боль, которая иногда становится невыносимой. Образуется большая гематома, сопровождающаяся припухлостью. Часто в этой степенииз-за травмы сустав пальца вывихнут.
Растяжение пальцев руки: первая помощь
Только врач может отличить растяжение связок от слезы. Определить его самостоятельно вы сможете по следующим внешним признакам:
- В случае разрыва боль не проходит даже при отсутствии движения;
- потеря способности сгибать и разгибать палец;
- Очертание сустава отличается от обычного контура сустава;
- Ощущение онемения и покалывания в пораженной области
- Когда вы пытаетесь согнуть и растянуть палец, слышен хруст.
Многие люди не знают, что делать, если у них перекручены связки пальцев, что вызывает панику. При таком виде травмы следует проводить следующие манипуляции:
- В первую очередь следует вызвать скорую помощь. Специалисты смогут точно определить степень повреждений и принять решение о штукатурке.
- Перед приездом врача необходимо полностью ограничить движения поврежденного органа, разместив его повыше, чтобы кровь могла стекать беспрепятственно. Это снижает риск образования синяков и отеков.
- После иммобилизации травмированной конечности рекомендуется принять горизонтальное положение и как можно меньше двигаться. Следует избегать любого физического воздействия на пораженный орган.
- Следует как можно скорее приложить холодный предмет к поврежденному месту. Лучший способ — это простой лед или замороженный кусок мяса. Чтобы избежать обморожения кожи, нужно обернуть изделие тонкой тканью. Эта процедура поможет уменьшить отек и уменьшить боль. Рекомендуется прикладывать лед к травмированному месту не дольше 15 минут.
- После снятия холодного компресса связки необходимо зафиксировать в одном положении эластичной повязкой. Убедитесь, что повязка не слишком стесняет конечность и не препятствует поступлению питательных веществ. Однако не заворачивайте его слишком свободно, так как это может привести к дополнительному повреждению.
Растяжение пальцев руки: диагностика и лечение
Многие предпочитают заниматься самолечением при растяжении связок, что крайне нежелательно. Для постановки точного диагноза абсолютно необходима консультация врача. Это необходимо для того, чтобы определить степень тяжести травмы и исключить возможность полного разрыва связок, вывиха или перелома. Обследование должен проводить врач.
Основными методами диагностики в этом случае являются:
- МРТ;
- Рентгенологическое обследование;
- компьютерная томография;
- В особо тяжелых случаях может потребоваться артроскопия.
Большинство пациентов восстанавливаются после лечения физиотерапевтическими методами. Самое главное, чтобы больной отдыхал и не мог двигать поврежденной конечностью. Легкие упражнения следует начинать, когда движение перестает причинять боль.
Во время лечения ваш врач может порекомендовать противовоспалительные препараты, которые помогут ускорить заживление и уменьшить отек. Кроме того, необходимо лечить травму обезболивающими.
В начале реабилитационного периода следует выполнять специальные упражнения, которые помогут предотвратить ослабление пальцев рук и атрофию мышечной ткани. Возвращение к физической активности должно происходить постепенно и только после консультации с врачом, поскольку преждевременная нагрузка на травмированный палец может спровоцировать новую травму.
Прогноз и возможные осложнения
При легких вывихах полное выздоровление достигается через 2-3 недели. Более сложные травмы требуют длительного лечения, вплоть до нескольких месяцев.
Если вывихнутый палец не лечить, травма становится хронической, что значительно снижает способность двигаться конечностью. Это может привести к инвалидности. Именно поэтому так важно как можно скорее обратиться за помощью к врачу.
Источник
Травмы/разрывы сухожилий сгибателей и разгибателей пальцев
Для правильного функционирования кисти необходима слаженная работа сухожилий сгибателей и разгибателей пальцев кисти. В пальцах отсутствуют мышцы, поэтому их сгибание и разгибание реализовывается за счёт сухожилий мышц, которые расположены на предплечье. Располагаются сухожилия сгибателей на ладонной поверхности кисти, разгибателей — на тыльной стороне прямо под кожей. У каждого пальца имеется по два сухожилия-сгибателя, поверхностный и глубокий. Глубокий сгибатель прикрепляется к ногтевым фалангам пальцев и отвечает за их сгибание, а поверхностный — к средним фалангам. Повреждения сгибателей и разгибателей пальцев кисти рук встречаются довольно часто по причине преимущественно поверхностного расположения сухожилий. При травмировании сгибателей пальцев кисти происходит подтягивание конца сухожилия, расположенного проксимально, из-за этого очень сложно найти концы сухожилия при обрыве. При ранении разгибателей, сухожилие практически не сдвигается, следовательно, легче поддается лечению.
Виды повреждений
- Разрывы и отрывы сухожилий
Травмы сгибателей и разгибателей пальцев кисти сопровождаются нарушением их целостности при прямом или непрямом воздействии. При повреждении возможен разрыв и полный отрыв сухожилия от его места прикрепления к костному фрагменту.
Квалификация травм:
- Открыты и закрытые — в зависимости от нарушения целостности кожного покрова
- Частичные и полные — в зависимости от степени поражения
- Свежие, несвежие и застарелые — в зависимости от срока давности травмы
- Сочетанные, изолированные, и множественные — в зависимости от количества областей поражения
- Воспалительные процессы
- Тендовагинит кисти — острое или хроническое воспаление, происходящее в синовиальных оболочках фиброзных влагалищ сухожилий мышц кисти и пальцев. Тендовагинит сопровождается хрустом при движениях, небольшой припухлостью по ходу пораженного сухожильного влагалища
- Теносиновит (или болезнь де Кервена) — это заболевание, при котором происходит воспаление сухожилий большого пальца руки. Связанная с этим недугом боль, возникает от трения отекших сухожилий о стенки тоннеля, предназначенного для их движения, в области основания большого пальца и под ним, а также по краю лучезапястного сустава. Проявляется ноющей болью в районе запястья.
- Болезнь Нотта (щелкающий палец, пружинящий палец) — заболевание сухожилий сгибателей пальцев и окружающих их связок, характерной особенностью которого является щелканье, возникающее при движении пальцев. По мере протекания данной болезни разгибание пальца становится практически невозможно.
Симптоматика
При разрывах или отрывах наблюдаются следующие симптомы:
- При повреждении сухожилий на ладонной поверхности кисти или пальцев наблюдается нарушение функции сгибания, из-за чего пальцы находятся в переразогнутом состоянии
- При травмах тыльной поверхности кисти повреждается функция разгибания одного или нескольких пальцев
- Онемение пальцев и другие нарушения чувствительности (при повреждении нервов)
- Деформация пальцев
- Отек
- Кровоизлияние
- Нарушение целостности сухожилий
- Видимое повреждение мягких тканей (открытая форма травмы)
К какому врачу обращаться
- Травматолог-ортопед
- Хирург
Диагностика
- Детальный осмотр врачом-травматологом места повреждения, проведение диагностических тестов (сгибание-разгибание пальцев рук в той или иной последовательности)
- Рентген пальцев кисти
- Ультразвуковое исследование (УЗИ)
- Магнитно-резонансная томография
Лечение
При повреждении разгибателей возможно два варианта лечения: консервативный и хирургический. Повреждения на уровне пальцев можно вылечить и без операции, но при условии длительного ношения гипса или пластиковой шины. Во всех остальных случаях, также как и при травмах сухожилий сгибателей показано оперативное лечение. Операция представляет собой сложное хирургическое вмешательство, зачастую с применением микрохирургических техник. Она заключается в рассечении кожных покровов и сшивании концов разорванного сухожилия под местной или проводниковой анестезией. В послеоперационном периоде руку в обязательном порядке фиксируют гипсовой повязкой.
При разможжении или разволокнении концов сухожилий их иссекают. Во избежание послеоперационной сгибательной контрактуры, проводят операции по удлинению сухожилия в сухожильно-мышечной части или его Z-образному удлинению проксимальнее области повреждения.
В некоторых случаях при застарелых повреждениях сухожилий сгибателей пальцев (наличие дефектов сухожилия длиной 2 и более сантиметров) пациенту показана пластика сухожилий, либо пластика с предварительным формированием сухожильного канала при помощи временного эндопротезирования сухожилия силиконовым эндопротезом. Чаще всего пластика проводится совместно с другими оперативными вмешательствами (ревизия сухожилий, тенолиз и т. д.).
После любого метода лечения повреждений разгибателей и сгибателей пальцев кисти руки необходима реабилитация. За 3-5 недель сухожилия срастаются достаточно прочно, после этого можно снимать гипсовую повязку и под присмотром врача начинать восстановительные процедуры.
Восстановление всех необходимых функций пальцев рук включает: лечебную физкультуру по разработке руки, физиотерапевтические процедуры, массаж, солевые ванны и другие процедуры по назначению врача.
В Москве записаться на прием к квалифицированным специалистам Вы можете в клинике ЦКБ РАН. Ждем Вас.
Источник
Разрыв связок
Разрыв связок — нарушение целостности связки в результате травмы. Может быть полным или частичным. Возникает в результате приложения силы, превышающей прочность связки. Причиной обычно становятся травмы при занятиях спортом и выполнении тяжелой физической работы. Разрывы связок нижних конечностей нередко образуются при подворачивании ноги во время ходьбы. Повреждение проявляется резкой болью, отеком, ограничением опоры и движений. При полных разрывах наблюдается излишняя подвижность сустава. Диагноз выставляется на основании симптомов, данных рентгенографии, МРТ и КТ. Лечение может быть как консервативным, так и оперативным.
Общие сведения
Разрыв связок — одно из наиболее распространенных повреждений опорно-двигательного аппарата. Может быть обусловлено спортивной, профессиональной или бытовой травмой. Встречается у людей любого возраста, однако чаще страдают молодые, физически активные пациенты. Неполные разрывы связок (надрывы и растяжения) в абсолютном большинстве случаев лечатся консервативно. При полных разрывах, особенно с расхождением концов поврежденной связки, обычно требуется операция.
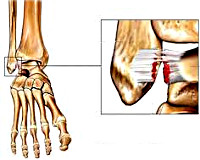
Разрыв связок
Причины
Причиной разрыва связки может стать падение, прыжок, удар или нефизиологичный изгиб конечности во время занятий спортом. Особенно часто такие травмы выявляются у легкоатлетов, хоккеистов, футболистов, баскетболистов, гимнастов и горнолыжников. Разрыв связок при спортивной и бытовой травме, как правило, бывает изолированным. Изредка разрывы связок возникают при автомобильных авариях, в таких случаях возможно сочетание с переломами таза и костей конечностей, повреждением грудной клетки, тупой травмой живота, ЧМТ и другими повреждениями.
Связки — плотные образования, состоящие из соединительной ткани и соединяющие между собой отдельные кости и органы. Обычно имеют вид тяжей, реже — плоских пластинок. В зависимости от мест прикрепления могут укреплять сустав, направлять или ограничивать движения в суставе. Выполняют удерживающую функцию, обеспечивают конгруэнтность суставных поверхностей. В зависимости от основной функции могут быть тормозящими, направляющими или поддерживающими.
Особенно большой нагрузке подвергаются связки крупных суставов нижних конечностей (голеностопного и коленного), поэтому они, даже при очень высокой прочности, чаще подвержены разрывам. Однако повреждения связок могут наблюдаться и в области других суставов: тазобедренного, плечевого, лучезапястного и т. д. Возможен полный разрыв (нарушение целостности всех волокон) и неполный разрыв (нарушение целостности части волокон), разрыв ткани связки на разном уровне или ее отрыв от места прикрепления к кости. В последнем случае вместе со связкой нередко отрывается небольшой костный фрагмент.
Предрасполагающими факторами, увеличивающими вероятность разрыва связок, являются рубцовые изменения вследствие предшествующих травм, повторные микроразрывы, обусловленные чрезмерной нагрузкой, и дегенеративно-дистрофические заболевания суставов (артрозы), при которых патологические изменения возникают во всех элементах сустава, включая связки. С учетом этого аспекта, все разрывы связок делят на травматические (обусловленные травмой) и дегенеративные (возникшие вследствие износа или предшествующего повреждения и рубцевания).
Симптомы
Пациент жалуется на боль. Область повреждения отечна, контуры сустава сглажены. При частичном разрыве отек незначительный или умеренный, при полном — значительный, нередко с распространением на соседние анатомические сегменты. Кроме тяжести повреждения, степень отека зависит от давности травмы, поэтому несвежие (давностью свыше суток и более) растяжения или надрывы могут сопровождаться более выраженной припухлостью по сравнению со свежими полными разрывами. При полных разрывах на коже практически всегда выявляются кровоподтеки.
Степень ограничения опоры и движений также зависит от тяжести повреждения — от незначительного затруднения при растяжениях до невозможности опираться на ногу при полных разрывах. Пальпация связки резко болезненна. Крепитация отсутствует. При значительных надрывах и разрывах определяется патологическая подвижность в суставе (например, отсутствующие в норме боковые движения или излишняя подвижность в колене кпереди и кзади).
Диагностика
Разрывы связок по своим клиническим проявлениям часто очень схожи с околосуставными или внутрисуставными переломами, поэтому во всех подобных случаях назначается рентгенография для исключения повреждения кости. При отрывах связки в области прикрепления на рентгенограммах иногда обнаруживается свободно лежащая тонкая костная пластинка — фрагмент, оторвавшийся вместе со связкой. Для того чтобы исключить незначительные повреждения плотных структур сустава, назначают КТ сустава, для оценки степени повреждения связок — МРТ сустава. В некоторых случаях для диагностики и лечения используют артроскопию.
Разрыв связок плечевого сустава
Плечевой сустав — чрезвычайно активный сустав с широкой амплитудой разнообразных движений. В области этого сустава прикрепляется большое количество связок. С учетом локализации выделяют повреждения акромиальной связки (АКС), повреждения грудино-ключичной связки, повреждения сухожилий короткой и длинной головки бицепса и повреждения вращающей манжеты плеча, образованной сухожилиями надостной, подостной, подлопаточной и малой круглой мышцы.
Причиной разрыва связок плечевого сустава может стать вращение руки кнаружи, падение на вытянутую руку, удар в область ключицы или резкое вытяжение руки во время броска. Сустав отечен, деформирован, его контуры сглажены. Могут выявляться кровоподтеки. Движения ограничены. При разрывах сухожилий бицепса наблюдается укорочение двуглавой мышцы плеча при попытке согнуть руку. Повреждение связок плечевого сустава может быть как полным, так и неполным, при полных разрывах симптоматика более яркая.
Диагноз выставляется на основании клинической картины и данных рентгенографии плечевого сустава, свидетельствующих об отсутствии костных повреждений. При подозрении на повреждение суставной губы и полные разрывы других связок назначают МРТ плечевого сустава. В некоторых случаях используют артрографию и ультрасонографию. Если при помощи перечисленных исследований не удается установить локализацию и объем повреждений, пациента направляют на артроскопию плечевого сустава которая может использоваться в качестве как диагностического, так и лечебного метода (для ушивания дефекта).
Лечение чаще консервативное. Молодым пациентам накладывают гипс на 3 недели, пожилым больным проводят иммобилизацию с использованием широкой косыночной повязки в течение 2 недель. Всех пациентов направляют на физиотерапию (при отсутствии противопоказаний). После прекращения иммобилизации рекомендуют выполнять специальные упражнения для разработки сустава. При этом в течение 1,5 месяцев необходимо избегать форсированных движений, особенно — повторяющих те, при которых произошел разрыв.
Хирургические операции показаны при полных, тяжелых и повторных разрывах. Операция может быть проведена как классическим методом, с использованием открытого доступа, так и через небольшой разрез, с применением артроскопического оборудования. Связку сшивают, в послеоперационном периоде проводят иммобилизацию, назначают физиотерапию, массаж и ЛФК. Исход разрыва связок плечевого сустава обычно благоприятный.
Разрыв связок локтевого сустава
Мало распространенная травма, обычно выявляется у спортсменов (игроков в гольф, теннисистов, бейсболистов) очень редко происходит в быту. Может наблюдаться повреждение кольцевидной связки лучевой кости, а также локтевой и лучевой коллатеральных связок. Чаще возникают неполные разрывы связок (растяжения и надрывы). Признаками повреждения являются кровоизлияния в мягкие ткани, гемартроз, отек и боль, усиливающаяся при движениях. При полных разрывах возможно некоторое смещение предплечья.
Для исключения перелома и вывиха выполняется рентгенография локтевого сустава. Локализацию и степень повреждения связок уточняют при помощи МРТ локтевого сустава. Лечение обычно консервативное — иммобилизация сроком 2-3 нед., возвышенное положение конечности, анальгетики и противовоспалительные препараты. После прекращения иммобилизации назначают ЛФК. Физиолечение используют с осторожностью и не во всех случаях. При полных разрывах осуществляют оперативное вмешательство — сшивание или пластику связки с использованием ауто- или аллотрансплантата.
Разрыв связок лучезапястного сустава и связок пальца
Наблюдаются реже, чем повреждения связок плеча, но чаще, чем разрывы связок локтевого сустава. Причиной повреждения становятся резкие движения или падение на руку в результате спортивной или бытовой травмы. Наблюдается отек, гемартроз, кровоизлияния и боль, усиливающаяся при движениях. В тяжелых случаях возможна нестабильность сустава. Клинические проявления повреждения связок сходны с переломами костей запястья, поэтому для исключения перелома выполняют рентгенографию лучезапястного сустава, а для оценки степени повреждения связок — МРТ лучезапястного сустава. Лечение — холод, иммобилизация в течение 2-3 нед., противовоспалительные и обезболивающие препараты, затем физиотерапия и ЛФК.
Разрывы боковых (коллатеральных) связок пальца возникают при чрезмерных резких отклонениях пальца в лучевую или локтевую сторону. В результате возникает боль, припухлость, кровоподтеки и боковая неустойчивость сустава. Движения болезненны. Перелом исключают при помощи рентгенографии пальца. Лечение консервативное — гипсовая лонгета или тейпирование пальца (наложение специальной лейкопластырной повязки), УВЧ. Если неустойчивость сустава сохраняется по окончании восстановительного периода, показана хирургическая операция.
Разрыв связок тазобедренного сустава
Встречается относительно редко, тяжелые разрывы обычно сочетаются с другими повреждениями сустава. Причиной может стать падение с высоты, автодорожная катастрофа или спортивная травма (прыжки с шестом, бег с препятствиями, горнолыжный спорт). Проявляется болью, отеком, кровоизлияниями в области сустава, распространяющимися на бедро и паховую область. Движения ограничены, может появляться боль или неприятные ощущения при попытке отклонить туловище в сторону.
Диагноз выставляется на основании рентгенографии тазобедренного сустава и МРТ тазобедренного сустава. Лечение обычно консервативное — анальгетики, противовоспалительные средства, иммобилизация с использованием специального брейса в течение 1 месяца. В этот период пациенту рекомендуют пользоваться костылями, передвигаясь сначала без опоры, а потом — с частичной опорой на больную конечность. Физиотерапию назначают с 2-3 сут. после травмы, применяют УВЧ, электрофорез, лазеротерапию и магнитотерапию. После уменьшения болей начинают занятия ЛФК.
Разрыв связок коленного сустава
Широко распространенное повреждение, чаще встречается у профессиональных спортсменов и молодых людей, ведущих активный образ жизни. Возникает при сильном прямом ударе по колену или резком повороте туловища при фиксированной голени. Возможны разрывы наружной боковой (большеберцовой), внутренней боковой (малоберцовой), задней крестообразной и передней крестообразной связок. Выделяют три степени разрыва: 1 степень — растяжение, 2 степень — надрыв, 3 степень — полный разрыв.
В момент травмы возникает резкая боль, иногда возникает ощущение «вывиха» голени в сторону, кпереди или кзади. Коленный сустав отечен, определяется гемартроз. Возможны кровоподтеки. Движения ограничены. При разрыве боковых связок при слегка согнутом суставе определяется патологическая подвижность в боковом направлении. При разрыве передней крестообразной связки выявляется симптом переднего «выдвижного ящика», при разрыве задней крестообразной связки — симптом заднего «выдвижного ящика».
Для исключения переломов применяют рентгенографию коленного сустава. Для оценки тяжести повреждений используют МРТ и артроскопию коленного сустава. Лечение разрывов 1 и 2 степени обычно консервативное — покой, иммобилизация, противовоспалительные и обезболивающие средства. Через несколько дней после травмы назначают тепловые процедуры. В период реабилитации пациента направляют на массаж и ЛФК. При свежих полных разрывах и нестабильности сустава после лечения по поводу неполных повреждений показано хирургическое вмешательство — сшивание или пластика связки.
Разрыв связок голеностопного сустава
Растяжения, надрывы и разрывы связок голеностопного сустава — самые распространенные в травматологии повреждения связочного аппарата. В отличие от разрывов связок других локализаций, эта травма часто носит бытовой характер, хотя может встречаться и у спортсменов. Основной причиной является подворачивание ноги при беге или ходьбе. Количество повреждений связок голеностопа резко увеличивается в зимний сезон, особенно в период гололедицы.
Проявляется болью, отеком, кровоподтеками, ограничением опоры и движений. При неполных разрывах симптомы выражены слабо или умеренно, опора на ногу сохранена. При полных разрывах наблюдается значительный отек с переходом на подошвенную поверхность стопы, большие кровоподтеки и резкое ограничение движений. Опора на конечность невозможна. Для исключения перелома лодыжек выполняют рентгенографию голеностопного сустава. Для оценки степени разрыва связок при необходимости назначают МРТ голеностопного сустава.
Лечение в большинстве случаев консервативное. В первые сутки используют холод, с третьего дня — сухое тепло. Рекомендуют возвышенное положение конечности. При полных разрывах и значительных надрывах накладывают гипс, при легких повреждениях на время ходьбы сустав фиксируют эластичным бинтом. При необходимости применяют НПВС в таблетках, мазях и кремах. Назначают УВЧ, парафиновые аппликации и диадинамические токи. В восстановительном периоде проводят занятия ЛФК. Операции требуются в исключительных случаях — при тяжелых полных разрывах одной или нескольких связок.
Источник
