Воспаление сухожилий большого пальца руки
Содержание статьи
Тендовагинит пальцев
Тендовагинит пальцев — воспалительная патология, поражающая внутренние стенки влагалищ сухожилий сгибателей и разгибателей пальцев. Причиной его развития становятся предшествующие травмы, постоянное мышечное перенапряжение, системные патологии опорно-двигательного аппарата. Тендовагинит может протекать остро, а при отсутствии врачебного вмешательства довольно быстро принимает хроническую форму.

Ведущие симптомы патологии — боль, отечность, ограничение подвижности не только пальца, но и всей кисти. Диагноз выставляется на основании результатов ряда инструментальных и биохимических исследований. Лечение чаще консервативное — прием фармакологических препаратов, ударно-волновая терапия, ношение эластичных или жестких ортезов.
Характерные особенности патологии
Тендовагинит пальцев вместе с тендинитами, фасциитами, бурситами включен в обширную группу патологий — энтезопатий. Так называется воспаление околосуставных тканей, протекающее по типу периартрита. Вначале происходит поражение одной структуры, а затем в деструктивный процесс вовлекаются расположенные поблизости связки, сухожилия, фасциальные листки. Постепенно они утрачивают прочность, упругость, эластичность, что приводит к значительному снижению их функциональной активности.
Наряду с тендовагинитом пальцев наиболее чаще диагностируется энтезопатия коленного сустава. Эти структуры подвержены травмам и микротравмированию — основным причинам развития заболеваний. В группу риска входят спортсмены и люди по роду службы выполняющие частые монотонные движения.
Причины

Помимо травм (вывихов, подвывихов, разрывов связок) спровоцировать развитие тендовагинита пальцев могут воспалительные и дегенеративно-дистрофические патологии. Это подагра, ревматоидный, реактивный, псориатический артрит, деформирующий остеоартроз. Также предпосылками к поражению сухожильных влагалищ становятся следующие состояния:
- нарушение метаболизма;
- расстройство функционирования желез внутренней секреции;
- чрезмерная физическая активность;
- малоподвижный образ жизни;
- нарушения кроветворения и кровообращения.
Одна из частых причин развития тендовагинита пальцев — проникновение в околосуставные структуры патогенных микроорганизмов. В результате активного роста и размножения бактерий в окружающее пространство выделяются токсичные продукты их жизнедеятельности. В таких случаях тендовагинит клинически проявляется не только болями в области суставов, но и симптомами общей интоксикации.
Виды
Тендовагинит пальцев бывает инфекционным и асептическим. Последний возникает в результате повреждения внутренней оболочки влагалища сухожилия, не связан с внедрением бактерий или вирусов. Инфекционное заболевание классифицируется в зависимости от видовой принадлежности микроорганизмов. Причиной развития неспецифического тендовагинита становится внедрение золотистых и эпидермальных стафилококков, стрептококков, кишечной палочки. Специфическую патологию провоцируют возбудители гонореи, бруцеллеза, туберкулеза, сифилиса. В ортопедии также принято подразделять тендовагинит следующим образом:
- профессиональный асептический. Его развитию предшествуют перегрузки, микротравмирования влагалища сухожилия монотонными частыми движениями. Возникающий воспалительный процесс может привести к деструктивно-дегенеративным изменениям соединительнотканных структур;
- реактивный асептический. Возникает в результате ответа иммунной системы на внедрение чужеродных белков. Чаще всего диагностируется у пациентов с нарушениями местного кровообращения, ревматическими патологиями
Тендинит пальцев может манифестировать о себе остро, с ярко выраженными клиническими проявлениями. Для хронического заболевания характерна смена ремиссий с рецидивами, возникающими после переохлаждения или избыточных физических нагрузок.
Симптомы

Многообразие видов тендовагинита определяет количество проявляемых симптомов, а также их выраженность. При асептической патологии возникает тянущая, давящая боль, усиливающаяся при сгибании и (или) разгибании пальцев. В области поражения наблюдается отечность, объем движений существенно снижается. Кожа немного краснеет, становится горячей на ощупь. Если человек не обращается за медицинской помощью, то заболевание принимает хроническую форму течения. Один из ее характерных симптомов — хруст при сгибании суставов. При пальпации возникают слабые дискомфортные ощущения.
Несколько иная клиническая картина у больных стенозирующим тендовагинитом. В области пальцев кожа отекает и как бы разглаживается. Локально утолщаются ткани, при сгибании слышится щелчок. В тяжелых случаях причиной тугоподвижности становятся не предупреждение боли и образование воспалительного отека, а формирования контрактур.
Диагностика
Наиболее информативный метод дифференциальной диагностики — рентгенография. Она позволяет исключить остеомиелит, артроз, все виды артритов. Исследование проводится для выявления локализации воспаления, его стадии и формы течения. КТ или МРТ назначаются пациентам для получения изображений с четкой визуализацией сухожилия, его влагалища, связочно-мышечного аппарата, кровеносных сосудов. На снимках хорошо видны развившиеся осложнения воспалительно-дегенеративной патологии.
При подозрении на инфекционную природу тендинита пальцев проводятся биохимические и серологические исследования, бакпосевы. Они помогают не только установить вид микроорганизма, но и его чувствительность к антибиотикам.
Лечение
Для устранения болей в терапевтические схемы включаются нестероидные противовоспалительные средства. Это могут быть инъекционные растворы (Кеторолак, Мелоксикам), таблетки (Нимесулид, Ибупрофен, Диклофенак), мази для локального нанесения (Вольтарен, Найз, Нурофен). После купирования воспаления терапия продолжается наружными препаратами с согревающим и отвлекающим действием: Капсикам, Финалгон, Апизатрон, Наятокс. Глюкокортикостероиды используются крайне редко — обычно при проведении электрофореза в комбинации с анестетиками. Пациентам рекомендован длительный курсовой прием хондропротекторов:
- Артра;
- Терафлекс;
- Структум.
Препараты не только стимулируют восстановление поврежденных суставных структур, но по мере накопления в организме проявляют выраженный обезболивающий и противовоспалительный эффект. Также больным показано ношение эластичных бандажей, фиксирующих кисть, не сковывающих движений. При остром воспалении обязательно будет наложена гипсовая лангетка.
Лечение ударно-волновой терапией
Ударно-волновая терапия (УВТ) остается ведущим физиотерапевтическим методом лечения тендовагинита пальцев. Благодаря разнице между акустическим сопротивлением мягких и плотных структур кисти излучаемые прибором волны проникают в самые глубоко расположенные поврежденные ткани. Уже после первого сеанса снижается выраженность болезненных ощущений, устраняется отечность и покраснение кожи. УВТ используется для ускоренного восстановления подвижности лучезапястного сустава, сгибателей и разгибателей кисти. Стоит отметить и определенную регенерирующую способность физиотерапевтической манипуляции.
Тендовагинит пальцев хорошо поддается лечению при своевременном обращении к врачу. Поэтому записаться на прием к ортопеду или травматологу следует при появлении первых, слабых дискомфортных ощущений.
Источник
Болезнь де Кервена (Стенозирующий лигаментит, Стенозирующий тендовагинит, Хронический тендосиновит)
Болезнь де Кервена — это сужение канала, в котором проходят сухожилия большого пальца. Сопровождается воспалением сухожильных влагалищ. Возникает вследствие постоянной повышенной нагрузки на кисть, нередко — в связи с выполнением профессиональных обязанностей. Обычно развивается постепенно. Течение хроническое. Для заболевания характерна боль в основании I пальца и небольшой местный отек. Из-за боли у пациентов снижается или утрачивается способность выполнять ряд движений с участием как I пальца, так и всей кисти. Диагноз выставляется на основании предъявляемых жалоб и осмотра больного, дополнительные исследования не требуются. Консервативная терапия обеспечивает эффект примерно в 50% случаев. Радикальным методом лечения является операция.
Общие сведения
Болезнь де Кервена (хронический тендосиновит, стенозирующий тендовагинит, стенозирующий лигаментит) — сужение (стеноз) канала, в котором расположены сухожилия I пальца кисти. Причина заболевания — постоянная травматизация канала при движении в нем сухожилий. Заболевание развивается постепенно и протекает хронически. Женщины страдают чаще мужчин, пожилые люди — чаще молодых. Обычно выявляется связь заболевания с характером работы или повышенной нагрузкой на кисть при выполнении бытовых обязанностей.
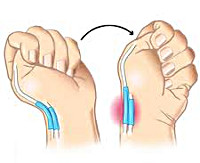
Болезнь де Кервена
Причины
В современной травматологии и ортопедии доминирует мнение, что болезнь де Кервена носит преимущественно профессиональный характер. Заболевание, как правило, наблюдается у пианистов, домработниц, доярок, прачек, швей, слесарей, скорняков, каменотесов, полевых рабочих, маляров, намотчиц, утюжильщиц и т. д. Вместе с тем, эта патология может выявляться и у неработающих женщин. В последнем случае развитие болезни связано с выполнением домашних обязанностей и ношением маленьких детей на руках.
Патогенез
I палец — самый активный. Он участвует практически во всех мелких движениях кисти и играет существенную роль при выполнении целого ряда более крупных операций, например, фиксации предметов или инструментов. При постоянном выполнении движений, связанных с длительным напряжением большого пальца и отклонением кисти в сторону мизинца, и без того немалая нагрузка на канал и сухожилия еще больше увеличивается. Создаются благоприятные условия для развития стеноза и сопутствующего воспаления. По мере прогрессирования болезни из-за сужения канала сухожилия начинают все сильнее тереться о его стенки, в сухожильных влагалищах возникает воспаление (тендовагинит), и они отекают, приводя к еще большему повреждению канала при движениях и стимулируя дальнейшее развитие стеноза.
Симптомы болезни де Кервена
Заболевание развивается постепенно. Обычно больные впервые приходят на прием через несколько дней или недель после возникновения симптомов. Примерно в 7% случаев наблюдается острое начало, связанное с предшествующей травмой кисти. При сборе анамнеза заболевания выясняется, что вначале пациентов беспокоила боль только при значительном разгибании и отведении большого пальца, а также при резком отведении кисти в сторону мизинца. В последующем болевой синдром прогрессирует и возникает даже при незначительных движениях.
Пациенты жалуются на боль в нижней части предплечья и проекции лучезапястного сустава на стороне большого пальца. Боли могут возникать исключительно во время движений или быть давящими, ноющими, постоянными, не исчезающими даже в покое. При случайных неловких движениях возможно также возникновение резкой боли во сне. Более чем в половине случаев боли отдают вниз, по наружной поверхности I пальца или вверх, по предплечью, локтевому суставу и плечу.
Диагностика
Осмотр обязательно проводится в сравнении обеих кистей — это позволяет точно выявить порой не слишком сильно выраженные, но абсолютно характерные для болезни де Кервена изменения со стороны больной кисти. В области лучезапястного сустава со стороны I пальца определяется незначительный или умеренный местный отек. Анатомическая табакерка сглажена или не выявляется из-за припухлости. Кожа над пораженной областью не изменена, местного повышения температуры нет. Редкие случаи шелушения, покраснения и местной гипертермии обусловлены не самим заболеванием, а самостоятельным лечением, которое иногда проводят пациенты, прежде чем обратиться к врачу.
При пальпации выявляется болезненность в области поражения, достигающая максимума в проекции шиловидного отростка лучевой кости. Надавливание на область сухожилий I пальца безболезненно. Чуть ниже шиловидного отростка прощупывается плотное и гладкое образование округлой формы — тыльная связка, утолщенная в области канала. После исследования пораженной области больного просят положить руки ладонями вниз и отклонить кисти поочередно в сторону мизинца и большого пальца. Кисти пациента практически одинаково отклоняются в сторону I пальца. При отклонении в сторону мизинца выявляется ограничение движений на 20-30 градусов по сравнению со здоровой кистью, а движение сопровождается выраженной болезненностью.
Кроме того, на больной руке определяется ограничение отведения большого пальца. Для выявления симптома пациента просят поставить кисти на ребро ладонями друг к другу. При движениях заметно значительное ограничение отведения (разница между больной и здоровой стороной составляет от 40 до 80 градусов). Разница при разгибании I пальцев не так разительна, однако тоже видна невооруженным глазом.
Еще одним исследованием, позволяющим подтвердить диагноз, является тест Финкельштейна. Пациент прижимает большой палец к ладони и плотно сжимает его остальными пальцами, а затем отводит кисть в сторону мизинца. Движение сопровождается резкой болью в области поражения. Также при данном заболевании выявляется нарушение способности удерживать предметы с помощью I пальца. Пациента просят одновременно взять какие-то предметы (например, ручки или спичечные коробки) I и II пальцами обеих рук. При потягивании за предмет выявляется боль и слабость при удерживании с больной стороны. Диагноз болезни де Кервена выставляется на основании клинических данных. Дополнительные исследования не требуются.
Лечение болезни де Кервена
Лечение осуществляется ортопедом или травматологом. Консервативная терапия проводится амбулаторно. Пациенту накладывают гипсовую или пластиковую шину сроком на 1-1,5 месяца, обеспечивая покой пораженной конечности, а в последующем рекомендуют носить специальный бандаж для I пальца. Кроме того, больному назначают нестероидные противовоспалительные средства (ибупрофен, напроксен и т. д.). При выраженном болевом синдроме выполняют местные блокады.
При неэффективности консервативной терапии показано хирургическое лечение. Операция проводится в стационарных условиях в плановом порядке. Обычно используют местную анестезию. До начала обезболивания врач отмечает самую болезненную точку, а после введения новокаина выполняет косой или поперечный разрез над областью шиловидного отростка, проходящий через эту точку. Затем он тупым крючком осторожно отводит в сторону подкожную клетчатку вместе с венами и поверхностной ветвью лучевого нерва и обнажает тыльную связку. Связка рассекается и частично иссекается.
При длительном течении болезни в области поражения могут возникать сращения сухожилия с сухожильным влагалищем и влагалища с надкостницей. При обнаружении все спайки тщательно иссекают. Рану зашивают послойно, предварительно убедившись в полностью свободном движении сухожилий. Руку укладывают на косыночную повязку. Швы снимают на 8-10 день. Трудоспособность обычно восстанавливается через 14-15 дней после операции. В послеоперационном периоде возможно онемение и ползание мурашек в области I, II и половины III пальца, обусловленное обезболиванием или сдавливанием поверхностной ветви лучевого нерва. Эти симптомы исчезают в течение 2-3 недель.
Прогноз и профилактика
Прогноз благоприятный. При консервативном лечении удовлетворительный эффект отмечается в 50% случаев. После операций обычно наблюдается хорошее восстановление. Следует учитывать, что заболевание обусловлено хроническим патологическим процессом в области кольцевидной связки. Если пациент после операции по-прежнему перегружает руку, заболевание может рецидивировать. Поэтому больным обычно рекомендуют изменить характер профессиональной деятельности и уменьшить нагрузку на руку при выполнении бытовых обязанностей.
Источник
Синдром де Кервена. Как распознать и чем лечить
Болевые ощущения в области запястья у основания большого пальца могут указывать на синдром де Кервена. Считается, что заболевание тесно связано с профессиональной деятельностью: чаще всего его развитию подвержены те, кто вынужден постоянно выполнять однотипные движения, которые вызывают чрезмерное напряжение большого пальца. Портал «Здоровые люди» (24health.by) вместе с врачом травматологом-ортопедом, научным сотрудником лаборатории патологии суставов и спортивной травмы РНПЦ травматологии и ортопедии Романом Сироткиным рассказывают о синдроме, его диагностике и лечении.
Фото: unsplash.com
Что такое синдром де Кервена?
Сухожилия мышцы-разгибателя и отводящей мышцы большого пальца расположены в одном канале, который достаточно узок. При воспалении сухожилия утолщаются, что приводит к еще большему сужению канала и раздражению болевых рецепторов. Именно по этой причине при любом движении большим пальцем человек ощущает боль (причем иногда эти ощущения крайне болезненны).
— Большой палец кисти считается самым активным. Без него не обходится практически ни одно мелкое движение. Не последнюю роль играет он и при выполнении ряда более крупных операций. Если большой палец находится в постоянном напряжении, а кисть находится в положении, при котором она отклонена в сторону мизинца, нагрузка на канал и сухожилия увеличивается в разы, — рассказывает Роман Сироткин.
При прогрессировании заболевания происходит значительное сужение канала. Сухожилия начинают сильнее давить на его стенки, из-за чего в сухожильных влагалищах возникает воспаление. Они отекают, что провоцирует более сильное повреждение канала и развитие стеноза.
«Запястье матери». Кто в группе риска
Болезнь де Кервена еще называют тендовагинитом де Кервена, стенозирующим тендовагинитом, «запястьем матери». В группе риска люди, которые часто выполняют повторяющиеся монотонные действия, включая защемление, хватание, тягу или толкание.
— Чаще всего синдром де Кервена диагностируется у тех, кто по роду своей деятельности постоянно выполняет однотипные движения кистью, которые приводят к перегрузке запястья и кисти. Например, частое и активное использование компьютерной мыши, клавиатуры при наборе текста. Спровоцировать заболевание могут и некоторые виды развлечений (боулинг, гольф, игра на пианино, шитье и вязание). Подвержены синдрому также те, кто часто пользуется инструментом (например молотком или отверткой), — говорит врач.
Помимо этого среди причин развития синдрома де Кервена — растяжение или травма области запястья, а также состояния, при которых высок риск возникновения отеков, например при ревматоидном артрите.
Фото: unsplash.com
К слову, нередко синдром диагностируется у женщин, которые ежедневно выполняют большой объем домашней работы или носят маленьких детей на руках (отсюда и пошло название «запястье матери»).
Как распознать синдром?
Основным симптомом является ноющая боль в основании большого пальца. Чаще всего она появляется после длительной нагрузки. Для заболевания характерно постепенное развитие, причем симптомы могут нарастать в течение нескольких недель. Если вначале боль беспокоит только при активных движениях, то по мере прогрессирования заболевания болевой синдром беспокоит все больше, он усиливается. Теперь дискомфорт и боль человек испытывает даже при незначительных нагрузках или в состоянии покоя.
Помимо этого человека может беспокоить:
- боль в запястье (может распространяться на предплечье и большой палец);
- небольшой отек;
- покраснение кожи или ощущение тепла в запястье.
Диагностика и методы лечения
В основном диагностика заболевания заключается в визуальном осмотре кисти. В области лучезапястного сустава со стороны большого пальца будет виден незначительный или умеренный местный отек, контуры анатомической табакерки (треугольное углубление у основания большого пальца) сглажены. При пальпации пациент жалуется на болезненность в этой области.
— Для диагностики применяется специальный тест Финкельштейна. Врач обхватывает большой палец и сгибает его насколько возможно. Либо предлагает пациенту сжать кулак, а кисть отвести в сторону локтя. Если при этом возникает острая боль, тест считается положительным, — поясняет Роман.
Дополнительно специалист может назначить рентгенографию области лучезапястного сустава в прямой проекции.
Лечение болезни де Кервена в основном заключается в обеспечении покоя большого пальца кисти. Для этого используются специальные фиксирующие повязки. Как правило, их рекомендуют носить 1−1,5 месяца. В случае необходимости также назначается курс нестероидных противовоспалительных препаратов, выполняются лечебные блокады с глюкокортикостероидами или проводятся курсы физиопроцедур.
— Если эффекта от консервативного лечения нет, применяются хирургические методы лечения. В области измененной связки 1-го костно-фиброзного канала, которая покрывает сухожилия, выполняется небольшой разрез. Верхняя стенка канала иссекается, тем самым достигается декомпрессия сухожилий. Это уменьшает боль и воспаление, а сухожилиям возвращается способность свободно двигаться в канале, — описывает процедуру врач.
При своевременном лечении синдрома де Кервена прогноз благоприятный.
Источник
